Что выпить при низком пульсе. Слабое сердцебиение - повод для визита к кардиологу
Любое сокращение количества частоты в биении пульса – весомый повод обратиться за медицинской помощью. Общая причина – нарушения в работе сосудов, сердца, проводимости протоков сердечной мышцы.
Учащение сердцебиения и слабый пульс – первые признаки острой сердечной недостаточности. Причины и следствия могут быть разными. Следует правильно установить ее в целях дальнейшего адекватного лечения.
1. Причины недуга
При учащенном пульсе возникает явление тахикардии, что вызывается сбоями в работе синусов или по причине пароксизмальной (органической) природы.
Возникновение обусловлено резкими переменами в сердечном ритме на фоне:
- стрессовой ситуации;
- эмоционального перенапряжения;
- травмы;
- физических нагрузок.
Патологические изменения как следствие неправильного функционирования сердечно-сосудистой системы ввиду перенесенных заболеваний:
- врожденный или приобретенный порок сердца;
- артериальная гипертензия.
При некоторых патологиях в работе эндокринной системе ввиду нарушения в гормональном уровне, нарушение пульса является одним их характерных симптомов. Особенно это проявляется вследствие болезней щитовидной железы на фоне повышенного веса, нагрузок.
Нередко такое явление встречается в детском и подростковом возрасте ввиду активного роста и гормональной перестройки. В любом случае, каковы причины определяет только медицинский специалист, назначая диагностические процедуры.
Одна из причин – передозировка медицинскими препаратами или стимуляторами высшей нервной деятельности. Зачастую они содержат вещества, что способствуют увеличению сокращений сердечных мышц. В результате нарушается нормальный ритм. Больной ощущает недомогание, головокружение, тошноту. Общее артериальное давление может оставаться в норме.
Основные задачи медиков – определить ведущую причину, поставить диагноз и провести комплексное лечение, направленные на нормализацию пульса и его ритма.
2. Симптоматическая картина

В норме восстановление пульса может произойти на фоне покоя и небольшого отдыха. Клинических симптомов при этом не возникает.
Больной ощущает небольшое давление, потемнение в глазах, возможна одышка . Часто такое явление наблюдается у спортсменов во время тренировок.
Общая патологическая картина выражается в следующих симптомах:
- дыхание затруднено;
- склонность к обморочному состоянию;
- головокружение;
- ощущение усталости;
- колебания артериального давление;
- нарушения в концентрации внимания, зрения, памяти.
Один из тяжелых признаков – спутанное сознание и расстройство речи.
Все это следствие гипоксии мозга ввиду нарушения кровообращение. В некоторых случая возможны кратковременные судорожные приступы.
Любой признак патологии, особенно если больной не в состоянии сам восстановиться в течение нескольких минут, требует помощи в условиях стационара.
3. Диагностические подходы
Исходя из причин, вызвавших патологическое состояние, назначается диагностика .
Вначале проводится сбор данных и анамнез, жалобы больного, внешний осмотр, измерение частоты сердечных сокращений.
В обязательном порядке проводится ЭКГ , которая поможет зафиксировать нарушение ЧСС, определить зоны блокады. Если нарушений не выявлено, то назначается суточный мониторинг.
В случая органической патологии эффективным методом является ультразвуковое исследование сердца . Оно позволит выявить нарушения в строении органа.

Врач назначает эхокардиографию, когда методом ультразвука определяется:
- увеличение размеров сердечных мышц и самого органа;
- изменения в строении миокарда ввиду дегенерации и склероза;
- снижение способности выброса потока крови ввиду патологии строения.
За счет велоэргометрии можно определить воздействие нагрузки на частоту сердечных сокращений.
В особых случаях, когда нет возможности исследовать стандартными способами, прибегают к внутреннему электрофизиологическому исследованию проводящий путей через пищевод.
При явлениях нарушения синусового ритма, пульс редкий, ритм правильный, артериальное давление не нарушено. Возможна дыхательная аритмия . Лечение проводится кардиологом.
Если слабость пульса вызвано медикаментозным отравлением, то изначально определяют, какой именно препарат привел к патологическому состоянию. Проводят опрос больного или родственников, осмотр аптечки.
Только комплексный подход позволит определить, насколько патология связана с другими симптомами , сопутствующими заболеваниями. Диагностические процедуры назначает врач, которые на основании данных предопределяет тактику лечения. Наблюдение эффективности проводимой терапии позволяет определить наиболее соответствующие препараты .
4. Методы лечения
Лечение слабого пульса при учащенном ритме назначает только врач на основе диагностики. Обычно оно характеризуется комплексом специальных медицинских препаратов.
Медикаментозные препараты
Исходя из симптомов и причины, вызвавших недуг, кардиолог назначает препараты, что будут способствовать нормализации сердечного ритма.
- Кардиовитамины, улучшающие питание сердечной мышцы.
- Специальные препараты, направленные на нормализацию ритма, наполненности пульса.
- Вспомогательные успокаивающие лекарства, воздействующие на нервно-психическое напряжение.
- При патологии – соответствующее лечение, исходя и причин, что вызвали недуг.
Лечение в домашних условиях
Народная медицина знает немало средств помощи при недугах, связанных с нарушением наполнения пульса.
- Чай и отвары трав : шиповника, боярышника, зеленого чая, пустырника, валерьяны. Они издревле пользуются популярностью и являются отличным средством, способствующим нормализации работы сердца и сосудов.
- Теплые ванные на ночь с успокоительными набора трав мяты, мелиссы, что способствуют расслаблению мышц, их тонуса.
- Ароматерапия , которая благоприятно воздействует на весь организм. Полезны масла эвкалипта, лимонника, мяты перечной.

При первых симптомах рекомендуется выпить Корвалол не менее 15 капель на ½ ст. воды. При головокружении и тошноте помогает нашатырь. Если есть возможность, то можно приложить кусочки льда к вискам.
Учтите, что не всегда учащенный ритм вызван патологией, поэтому при первых признаках есть возможность самостоятельно помочь организму справиться с проблемой.
- Максимально напрячь мышцы на 20 секунд, затем расслабить их. Делать такое следует с перерывами в 1 минуту
- Задержать дыхание при глубоком вдохе на 10 секунд.
- Перевести взгляд ближе к переносице, напрячь мышцы глазных яблок.
- Промассировать легкими движениями область сонной артерии.
В любом случае вначале стоит расслабиться, успокоиться, занять удобную позу и приступ отступит. Паника и нервное состояние лишь усугубит проблему.
Если состояние продолжается, возникают острые симптомы сердечной недостаточности , то надо срочно вызвать кардиобригаду «неотложной» медицинской помощи.
5. Профилактические мероприятия
Основная задача профилактики – восстановление нормального ритма. Несмотря на медикаментозное лечение, профилактика основана на ведении здорового образа жизни. Пациенту вне зависимости от проявлений недуга необходимо придерживаться следующего.

- Нормализация эмоционального фона . Сильные переживания, тревога, склонность к агрессивному поведению или депрессивные состояния могут вызвать влияние на работу сердечно-сосудистой системы. Хорошо помогают аутотренинговые упражнений, дыхательная гимнастика.
- Необходимо восстановить здоровый и полноценный сон . Достаточно легкой прогулки перед сном, что поможет избежать явлений гипоксии. Рекомендуется на ночь пить отвары трав, которые благоприятно воздействуют на симптоматическую картину бессонницы. После трудного рабочего дня лучше принять расслабляющую ванну или воспользоваться методами ароматерапии.
- Активная физическая жизнь позволит восстановить работу сосудов и сердца . Рекомендовано обращаться за помощью специалистов по восстановительной медицине, что подскажут физические упражнения, которые надо выполнять ежедневно. Даже острая сердечная недостаточность – не показатель полного отсутствия нагрузки. Сердце – это мышечный орган, что требует тренировок.
- Вести антистрессовый образ жизни , избегать излишних нагрузок на работе, стараться делать перерывы.
- Не принимать препараты, которые не рекомендованы медицинскими специалистами . Недаром говорят, что самолечение – путь к новым болезням. Передозировка может оказать негативные воздействия и токсическое отравление опасно для организма в целом.
- Избегать злоупотребления искусственными энергетиками : кофе, крепкий чай, напитки. Это ведет к ослаблению нормальной работы сердечной мышцы. Она становится «зависимой» от воздействия внешнего стимулятора.
- За счет правильно и сбалансированного питания можно восстановить нормальный вес . Это не должна быть строгая диета, которая приведет к срыву. Только изменение принципов питания и приема пищи позволит нормализовать работу желудочно-кишечного тракта. Лишний вес – нагрузка на организм в целом.
- Регулярно проходить профилактические осмотры у врачей,что вовремя обратят внимание на патологию.
6. Прогноз и здоровье
При выявленной патологии сердечной недостаточности и вовремя начатом лечении прогноз считается благоприятным. Особенно, если пульс и его характеристики связаны больше с напряжением и эмоциональным состоянием.
Брадикардия или медленный ритм сердца не всегда требует терапевтического вмешательства. Чешский бегун Затопек чувствовал себя превосходно, несмотря на то, что его сердце в покое билось всего 30 раз в минуту. Однако у большинства из нас такой медленный пульс мешает нормальной жизни, если не имплантировать стимулятор.
Брадикардия это ритм сердца ниже 50 ударов в минуту , но это условная граница. По физиологическим причинам пульс может быть значительно ниже, например, у молодых спортсменов (особенно в силовых видах). У них сильная натренированная сердечная мышца, которая во время сокращения выбрасывает больше крови, чем у других, поэтому в состоянии обеспечить оптимальное кровоснабжение организма при более медленном, порядка 30-40 ударов в минуту, пульсе.
Сердце замедляется также ночью, когда снижается потребность в его работе. Это обычное и желательное явление, отсутствие которого является патологией. У здоровых людей ритм сердца во время сна даже ниже условной границы брадикардии не вызывает никаких последствий.
Однако брадикардия может иметь и патологический характер, но не всегда в таких случаях начинают лечение. Зависит от возраста пациента, его самочувствия и имеющихся заболеваний. Если кто-то хорошо себя чувствует при медленном пульсе, его вообще только наблюдают. Есть даже все больше доказательств того, что чем медленнее бьется сердце, тем потенциально длиннее жизнь.
О том, что такое детская брадикардия, сможете узнать из приведенного видеоролика:
Симптомы
Симптомы брадикардии могут быть сначала невыраженными и постепенно усиливаться или иметь резкое и драматическое протекание, в том числе с перерывами в работе сердца. Наиболее частые из них:
- головокружение,
- мушки перед глазами,
- замедленное функционирование,
- слабость,
- отсутствие бодрости,
- снижение физических возможностей.
Однако могут также появиться обмороки и кратковременная потеря сознания, связанная с дефицитом кислорода в мозгу. Их последствием будут падения, приводящие к травмам головы и переломам.
Все эти симптомы не специфичны, т.е. их можно приписать многим болезням, поэтому нужно рассмотреть и другие причины, отличные от брадикардии. А вот специфическим симптомом является т.н. хронотропная недостаточность или отсутствие ускорения ритма сердца в ситуациях, когда оно должно наступать (стресс, физическая нагрузка).
Причины
Причина не всегда находится в проводящей системе сердца. Ей могут быть в т.ч. другие болезни сердечной мышцы, гипертония, неврологические нарушения, принимаемые лекарства, электролитный дисбаланс (повышенная концентрация калия), гипотиреоз. Это вторичные причины, которые вообще можно устранить.
Первичные лежат в самой проводящей системе сердца. Наиболее частая из них это синдром слабости синусно-предсердного узла вследствие старения. Причиной медленного ритма (иногда также нерегулярного) бывают также повреждения этой системы в результате инфекции (например, воспаление сердечной мышцы или боррелиоз), рубцы на проводящих путях как последствие перенесенного инфаркта.
Брадикардия также бывает последствием другой аритмии – приступообразной вибрации предсердий, частой у людей после 60 лет, которая вызывает ослабление проводящей системы. В связи с этим у пожилых людей встречается попеременное ускорение и замедление ритма сердца, называемое синдромом -брадикардии.
Синусовый узел и сердечные блокады
Заболевания синусового узла и сердечные блокады это два главных типа нарушений, вызывающих брадикардию. Первая связана с недостаточностью естественного возбудителя – синусно-предсердного узла. Он генерирует импульсы слишком редко по сравнению с потребностями организма или может прервать на какое-то время их генерацию. Тогда его функцию принимают на себя другие импульсные центры – клетки сердца, предназначенные для создания электрических импульсов. Но генерируемый ими ритм слишком медленный.
 Случается и так, что естественный возбудитель работает безупречно, но посылаемые им импульсы тормозятся или блокируются в проводящих путях: в атриовентрикулярном узле, пучке Гиса или его ножках. Такое состояние называется сердечной блокадой или предсердно-желудочковой блокадой. Различают три ее степени. При 1-й степени все импульсы из предсердий поступают в желудочки, но слишком медленно, при 2-й – часть из них не проходит, а при 3-й вообще не поступают и желудочки запускают свой ритм, но более медленный.
Случается и так, что естественный возбудитель работает безупречно, но посылаемые им импульсы тормозятся или блокируются в проводящих путях: в атриовентрикулярном узле, пучке Гиса или его ножках. Такое состояние называется сердечной блокадой или предсердно-желудочковой блокадой. Различают три ее степени. При 1-й степени все импульсы из предсердий поступают в желудочки, но слишком медленно, при 2-й – часть из них не проходит, а при 3-й вообще не поступают и желудочки запускают свой ритм, но более медленный.
Как действует стимулятор?
Генератор этого миниустройства (имплантирован под ключицу) посылает сигналы к электроду, размещенному в правом предсердии или правом желудочке сердца, вынуждая его сокращаться.
Люди со здоровым сердцем могут хорошо переносить брадикардию. Однако если состояние этого органа и вообще кровеносной системы (например, мозговых артерий) оставляет желать лучшего, то низкая частота работы сердца, перерывы в его работе не только ухудшают жизнь, но несут ей прямую угрозу, если вовремя не принять мер.
Лечение основано на имплантации кардиостимулятора. Это небольшое устройство состоит из питаемого батарейкой генератора импульсов и электродов. Генератор внедряется под кожу в районе ключицы, обычно с левой стороны, а электрод или электроды вводятся в правое предсердие и/или правый желудочек, в зависимости от того, где происходят нарушения ритма. Чаще всего их размещают в обеих камерах сердца, т.к. это обеспечивает естественную последовательность сокращений предсердий и желудочков.
Имплантация стимулятора это инвазивная операция, несущая риск последствий, поэтому ее выполняют только тогда, когда она необходима.
Электроды проводят импульсы из генератора в сердечные камеры, а обратно получают информацию о его естественных сокращениях. Устройство «интеллектуально». Оно постоянно мониторит сокращения сердечной мышцы и посылает электрические импульсы только тогда, когда они необходимы.
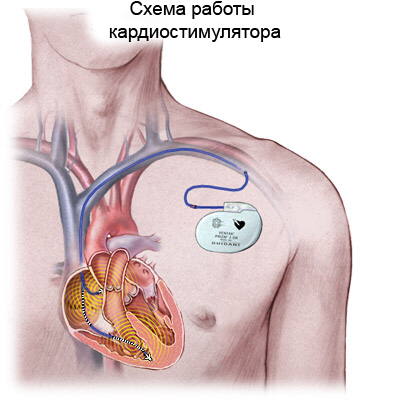 Стимулятор может иметь еще одно необычное свойство – подбирать частоту стимуляции под потребности организма, поэтому он ускоряет ритм сердца при физических нагрузках и замедляет во время отдыха.
Стимулятор может иметь еще одно необычное свойство – подбирать частоту стимуляции под потребности организма, поэтому он ускоряет ритм сердца при физических нагрузках и замедляет во время отдыха.
Установка кардиостимулятора на всю жизнь связывает пациента с кардиологом. Необходимы контрольные визиты каждые 6-12 месяцев, замена батарейки через 4-7 лет (в зависимости от того, как часто включается устройство), иногда также электродов или перепрограммирование (для этого не нужно вынимать его из-под кожи). Эти определенные неудобства компенсируются комфортом жизни и ее продлением на много лет.
♦ Рубрика: .Симптомы сердечных заболеваний пугают людей гораздо больше, чем насморк или боли в горле. Многие понимают, что неполадки с основным жизненно важным органом могут серьезно навредить здоровью и даже привести к смерти. Но, как и любые заболевания, сердечные можно лечить и контролировать. Первое, что надо сделать – посетить врача, который разъяснит положение дел. В частности, стоит узнать, брадикардия сердца — что это такое, и что делать, если такой диагноз обозначен в вашей медицинской карточке.
Брадикардия сердца: что это такое, виды
Брадикардия – латинское название состояния, когда ритм сердца замедлен. Дословно «бради» — редко, медленно, «кардио» — сердце. Поэтому название «брадикардия сердца» употребляется людьми в разговорной речи.
Прежде необходимо заметить, что замедление ритма может не быть признаком плохого здоровья. Такую брадикардию называют физиологической:
- во время ночного сна частота сердечных сокращений на 30% снижается у здоровых людей;
- профессиональные спортсмены, люди, ежедневно испытывающие значительные физические нагрузки в силу условий труда;
- на холоде у людей наблюдается урежение ритма;
- при надавливании на глазные яблоки или сонную артерию также частота сердечного рима рефлекторно падает.
Урежение ритма может быть вызвано приемом медикаментов.
Патологическая брадикардия является следствием и проявлением сердечных болезней или патологии органов, оказывающих влияние на деятельность сердца. Разновидности:
- острая – возникает при инфарктах миокарда, интоксикациях, воспалениях (миокардитах);
- хроническая – связана с хроническими болезнями сердца и всего организма.
В зависимости от степени снижения частоты ритма, выделяют брадикардию
- легкую – ЧСС 50-60 в мин;
- умеренную – ЧСС 40-50 в мин;
- выраженную – ЧСС до 40 в мин.
Выраженная степень влечет за собой нарушения кровообращения. Особенно страдает мозговой кровоток, вследствие чего могут развиваться обморочные состояния, судороги.
Симптомы и лечение брадикардии
Легкая и умеренная степень брадикардии существенного влияния на общее самочувствие не оказывают. Протекая хронически, такой ритм становится привычным и пациенты к нему адаптируются. Но ЧСС менее 40 в минуту даже у спортсменов может привести к неблагоприятным проявлениям.
Основные признаки замедленного сердцебиения
- Головокружение. При очень редких сокращениях сердца, главный орган теряет способность поддерживать достаточное давление в артериях. Из-за этого органы недополучают питательные вещества и кислород. Наиболее чувствительны к гипоксии ткани нервной системы, головной мозг. Кислородное голодание выражается в головокружениях, которые проходят при восстановлении нормального ритма.
- Одышка. Возникает при возрастании физической нагрузки. Редкие сердечные сокращения не позволяют сердцу нормально перекачивать кровь из легких, возникают застойные явления в малом круге кровообращения, нарушается газообмен. Результат – невозможность отдышаться после нагрузки.
- Слабость. Дефицит кислорода в мышечной ткани при брадикардии приводит к ослаблению мышц и трудностям при выполнении любых физических действий.
- Повышенная утомляемость. Лишенные достаточного количества кислорода мышцы не могут накопить достаточно энергии для совершения длительной работы. В результате человек с брадикардией утомляется значительно раньше, чем здоровый.
- Обморочное состояние. Возникает при кислородном голодании мозговых тканей. Особенно часто обмороки сопровождают брадикардию, если у пациента артериальное давление исходно понижено. Это бывает при хронических болезнях. Вероятность обморока высока, если пациент занят напряженной физической или умственной работой.
- Боли в груди. Возникают при кислородном голодании сердечной мышцы. Боли по типу стенокардии, возникают при эмоциональной или физической нагрузке.
- Бледность слизистых и кожи. Обусловлена понижением системного артериального давления.
- Неадекватный прирост ЧСС при нагрузке. У пациентов с брадикардией в ответ на возрастание физической нагрузки, частота сердечных сокращений растет очень медленно. Проба с физической нагрузкой позволяет заподозрить патологию и отличить физиологическое состояние (например у спортсменов) от болезни.
Лечение брадикардии
Перед началом лечения следует понять, не является ли урежение ритма физиологическим. Множество людей живут с ритмом 50-60 в минуту и никакого дискомфорта не испытывают. Известен случай, когда спортсмен, не ощущая нарушения самочувствия долгое время жил с ЧСС 35 в минуту.
Вторым шагом к правильной тактике лечения является всестороннее обследование пациента с целью определения причины брадикардии.
Наличие патологических симптомов брадикардии – показания к назначению лечения
- Консервативного. Цель – повысить частоту сокращений сердца и повысить артериальное давление для обеспечения адекватного снабжения организма кислородом. Назначает препараты врач-кардиолог после обследования. Это могут быть сердечные препараты – Аторпин, Изопреналин, Изадрин, Эуфиллин. Если причина брадикардии – заболевания других органов, могут быть назначены гормоны, антибиотики и другие медикаменты.
- Хирургического. Проводится коррекция сердечной патологии, удаляются опухоли средостения, образований, мешающих деятельности вегетативной нервной системы. В некоторых случаях устанавливают сердечный кардиостимулятор.
- Профилактического и народного. Такими методами можно помочь пациентам с легкой и умеренной брадикардией. Траволечение нормализует тонус парасимпатической нервной системы, помогает усилить сердечные сокращения, повысить артериальное давление. Важно – не стоит применять фитотерапию совместно с назначенными медикаментами, так как велика вероятность наложения эффектов и ухудшения состояния. Лучше всего обсудить назначения с доктором.
Как повысить пульс при брадикардии в домашних условиях
Умеренное снижение ритма можно устранить самостоятельно, но вид и дозы средств помощи предварительно должны быть рекомендованы кардиологом.
- Препараты из корня женьшеня, элеутерококка, красавки.
- Отвар тысячелистника, семена укропа в подогретом вине, смесь чеснока и лимона в измельченном виде.
- Капли Зеленина – в их составе белладонна, ландыш и валериана, оказывающие спазмолитическое и успокаивающее действие.
- Кофеин в составе кофе или крепкого чая.
- Острая пища стимулирует сердечные сокращения.
- Помогают повысить пульс физические упражнения, прогулки, горячие ванны.
Следует помнить, что выраженные симптомы брадикардии требуют медицинской помощи, возможно, госпитализации.
Замедленное сердцебиение – в чем опасность
Брадикардия, особенно развивающаяся у пожилых пациентов, может привести к следующим состояниям.
- Развитие сердечной недостаточности. У возрастных пациентов и у больных с хронической сердечной патологией при брадикардии быстро истощаются компенсаторные ресурсы миокарда. Чтобы обеспечить организм кислородом, сердце вынуждено сокращаться с увеличенной силой. Это постепенно приводит к износу стенок сердца и их неспособности выталкивать кровь в сосуды. В результате возникают застойные явления, существенно влияющие на общее состояние.
- Образование тромбов. Медленный ток крови способствует ее застою в сосудах и в полости сердца. Это может приводить к образованию сгустков крови, которые затрудняют и могут блокировать кровоток. Результатом могут явиться инфаркты и инсульты, ухудшение или прекращение работы органов. Поэтому пациентам с брадикардией обязательно надо поддерживать кровь в жидком состоянии – с помощью медикаментов и периодически обследоваться.
- Патологическая брадикардия, обусловленная нарушением проведения импульса по тканям сердца, может привести к серьезному нарушению ритма – частой желудочковой экстрасистолии, желудочковой тахикардии с переходом в фибрилляцию желудочков. Такое состояние может привести к смерти пациента, если вовремя не будет оказана медицинская помощь.
Вывод для пациентов с брадикардией: не относиться беспечно к своему редкому пульсу, внимательно отмечать тревожные симптомы и вовремя обращаться к врачам за получением рекомендаций.
Брадикардия, или нарушение сердечного ритма, сопровождающееся понижением пульса, как правило, наблюдается у людей, имеющих пониженное артериальное давление.
Принято считать, что чем ниже пульс человека, тем более здоровым и выносливым является его организм. Однако это утверждение можно считать правдивым только в том случае, если частота пульса варьируется в пределах 60-100 ударов в минуту. Если же частота пульса снижается до отметки менее 60 ударов в минуту, то ничего хорошего в этом явлении нет.Такое явление связано с нарушениями в работе сердечно-сосудистой системы и требует медицинского вмешательства.
Причины низкого пульса
Только выявив причину низкого пульса, можно решить, что делать с этим явлением и какие меры предпринимать.
Наиболее частыми причинами низкого пульса можно назвать следующие:
- физиологические особенности организма (для некоторых людей пульс ниже 60 является нормой, всю жизнь он находится у них на таком уровне и никакого дискомфорта не доставляет);
- патологическая брадикардия (это нарушение может быть вызвано патологическими изменениями в проводящей системе сердца);
- органические патологии сердца (ишемическая болезнь, миокардит, атеросклероз коронарных сосудов, постинфарктный кардиосклероз);
- нарушения работы эндокринной системы;
- инфекции различной этиологии;
- интоксикация, как правило, достаточно тяжелая;
- заболевания нервной системы;
- повышение внутричерепного давления;
- прием некоторых групп лекарственных препаратов.
Низкий пульс также может быть вызван внешними факторами, например, воздействием на организм низких температур при купании в слишком холодной воде, а также сильным болевым синдромом, ударами в область шеи или в область сердца. Падение артериального давления или повышение тонуса парасимпатического отдела нервной системы также могут спровоцировать значительное снижение пульса.
Что делать
Главное, что вы должны учесть – справиться с этой проблемой самостоятельно, без медицинской помощи, вам не удастся. Более того, такие действия с вашей стороны могут привести к печальным и необратимым последствиям. Именно поэтому при понижении – первое, что делаете, это обращаетесь к врачу.
Специалист, проведя ряд обследований, скорее всего, назначит вам препараты для восстановления нормального пульса. Это препараты для умеренного повышения артериального давления из группы симпатомиметиков и холинолитиков. Нередко их прием приводит к появлению побочных эффектов, о которых нужно в случае их возникновения сообщить врачу.
Помимо лекарственных средств довольно широко применяется электрокардиостимуляция. При тяжелом течении брадикардии требуется хирургическое вмешательство и имплантация искусственного водителя ритма.
Помните о том, что любые действия при брадикардии можно предпринимать только после консультации с врачом.