Мускульная дистрофия. Симптомы мышечной дистрофии, причины и методы лечения. Лицевая окулофарингеальная форма
Мышечная дистрофия, или, как ее еще называют медики, миопатия - это заболевание генетической природы. В редких случаях оно развивает по внешним причинам. Чаще всего это наследственное заболевание, для которого характерны мышечная слабость, дегенерация мышц, уменьшение диаметра скелетных мышечных волокон, а в особо тяжелых случаях - мышечных волокон внутренних органов.
Что такое мышечная дистрофия?
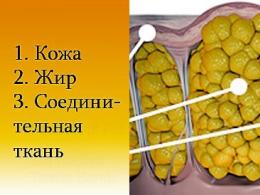
В процессе этого заболевания мышцы постепенно утрачивают способность к сокращению. Происходит постепенный распад. Мышечная ткань медленно, но неотвратимо заменяется жировой тканью и соединительными клетками.
Для прогрессирующей стадии характерны следующие :
- сниженный болевой порог, а в некоторых случаях практические полная невосприимчивость к болевым ощущениям;
- мышечная ткань утратила свои способности к сокращению и росту;
- при некоторых разновидностях болезни - болевые ощущения в области мышц;
- атрофия скелетных мышц;
- неправильная походка вследствие недоразвития мышц ног, дегенеративные изменения стоп вследствие неспособности выдерживать нагрузку при ходьбе;
- пациент часто желает присесть и полежать, так как у него попросту нет сил находиться на ногах - этот симптом характерен для больных женского пола;
- постоянная хроническая усталость;
- у детей - неспособность нормально учиться и усваивать новую информацию;
- изменение мышц в размерах - уменьшение в той или иной степени;
- постепенная утрата навыков у детей, дегенеративные процессы в психике у подростков.
Причины ее появления
Медицина до сих пор не может назвать все механизмы запуска мышечной дистрофии. Совершенно уверенно можно заявить одно: все причины лежат в изменении набора доминантных хромосом, которые отвечают в нашем организме за белковый и аминокислотный обмен. Без адекватного усвоения белка не будет нормального роста и функционирования мышц и костной ткани.

От вида хромосом, которые подверглись мутации, зависит течение болезни и ее форма:
- Мутация икс-хромосомы - распространенная причина мышечной дистрофии Дюшенна. Когда женщина-мать носит в себе такой поврежденный генный материал, можно говорить, что с вероятностью 70 % она передаст заболевание своим детям. При этом она зачастую патологиями мышечной и костной ткани не страдает.
- Миотоническая мышечная дистрофия проявляется по причине дефектного гена, принадлежащего девятнадцатой хромосоме.
- Половые хромосомы не влияют на локализацию мышечной недоразвитости: поясница-конечности, а также плечо-лопатка-лицо.
Диагностика заболевания
Диагностические мероприятия разнообразны. Существует множество недугов, напоминающих по тем или иным косвенными миопатии. Наследственность - самая частая причина заболевания "мышечная дистрофия". Лечение при этом возможно, но оно будет длительным и сложным. Обязательно нужно собрать сведения о режиме дня больного, об образе жизни. Как он питается, ест ли мясо и молочные продукты, употребляет ли алкогольные напитки или наркотики. Особенно важны эти сведения при диагностике мышечной дистрофии у подростков.

Подобные данные необходимы для составления плана проведения диагностических мер:
- электромиография;
- МРТ, компьютерная томография;
- биопсия мышечной ткани;
- дополнительная консультация ортопеда, хирурга, кардиолога;
- анализ крови (биохимия, общий) и мочи;
- соскоб мышечной ткани для анализа;
- генетическое тестирование для выявления наследственности пациента.
Разновидности заболевания
Исследуя на протяжении веков развитие прогрессирующей мышечной дистрофии, медики выявили следующие виды недуга:
- Дистрофия Беккера.
- Плече-лопаточно-лицевая мышечная дистрофия.
- Дистрофия Дюшенна.
- Врожденная мышечная дистрофия.
- Конечностно-поясная.
- Аутосомно-доминантная.
Это самые распространенные формы заболевания. Некоторые из них на сегодня успешно преодолимы благодаря развитию современной медицины. Некоторые имеют под собой наследственные причины, мутацию хромосом и терапии не поддаются.
Последствия недуга
Результат возникновения и прогресса миопатий различного генеза и этиологии - инвалидность. Серьезная деформация скелетных мышц и позвоночника приводит к частичной или полной утрате способности к движению.

Прогрессирующая мышечная дистрофия по мере своего развития часто приводит к развитию почечной, сердечной и дыхательной недостаточности. У детей - к умственному и физическому отставанию в развитии. У подростков - к нарушениям интеллектуальных и мыслительных способностей, остановке роста, карликовости, ухудшению памяти и потере способности к обучению.
Дистрофия Дюшенна
Это одна из самых тяжелых форм. Увы, современная медицина так и не смогла помочь больным прогрессирующей мышечной дистрофией Дюшенна адаптироваться к жизни. Большинство пациентов с этим диагнозом получают инвалидность с детства и не живут дольше тридцати лет.
Клинически проявляется уже в возрасте двух-трех лет. Дети не могут играть со сверстниками в подвижные игры, быстро утомляются. Часто наблюдается отставание в росте, в развитии речи и когнитивных функций. К пятилетнему возрасту мышечная слабость и недоразвитие скелета у ребенка становятся совершенно очевидными. Походка смотрится странно - слабые мышцы ног не позволяют больному идти ровно, не пошатываясь из стороны в сторону.
Родителям нужно начинать бить тревогу как можно раньше. Сделать как можно быстрее ряд генетических анализов, которые помогут с точностью установить диагноз. Современные методы лечения помогут больному вести приемлемый образ жизни, хотя и не восстановят полностью рост и функции мышечной ткани.
Дистрофия Беккера
Эта форма мышечной дистрофии была исследована Беккером и Кинером еще в 1955 году. В мире медицины ее именуют как мышечную дистрофию Беккера, или Беккера-Кинера.

Первичные симптомы такие же, как и у формы заболевания по Дюшенну. Причины развития так же и кроются в нарушении генного кода. Но в отличие от дистрофии Дюшенна, форма заболевания по Беккеру носит доброкачественный характер. Пациенты с этим типом болезни могут вести практически полноценную жизнедеятельность и дожить до преклонного возраста. Чем раньше диагностировать недуг и начать лечение, тем больше вероятность для пациента обычной человеческой жизни.
Не наблюдается и замедления развития умственных функций человека, свойственного злокачественной мышечной дистрофии по форме Дюшенна. При рассматриваемой болезни очень редко встречается кардиомиопатия и прочие отклонения в работе сердечно-сосудистой системы.
Плече-лопаточно-лицевая дистрофия
Эта форма заболевания достаточно медленно прогрессирует, имеет доброкачественный тип течения. Чаще всего первые проявления недуга заметны в возрасте шести-семи лет. Но иногда (примерно 15 % случаев) заболевание никак не проявляет себя до тридцати-сорока лет. В некоторых случаях (10 %) ген дистрофии не пробуждается вовсе в течение всей жизни пациента.
Как становится ясно из названия, поражаются мышцы лица, плечевого пояса и верхних конечностей. Отставание лопатки от спины и неровное положение уровня плеч, искривленная плечевая дуга - все это говорит о слабости или полной дисфункции передней зубчатой, трапециевидной и Со временем в процесс включаются двуглавые мышцы, задняя дельтовидная.

У опытного врача при взгляде на пациента может сложится обманчивое впечатление о наличии у него экзофтальма. Функция щитовидной железы при этом остается нормальной, обмен веществ чаще всего не затронут. Интеллектуальные возможности пациента также, как правило, сохранены. У больного есть все возможности вести полноценный, здоровый образ жизни. Визуально сгладить проявления плече-лопаточно-лицевой мышечной дистрофии помогут современные лекарственные препараты и физиотерапия.
Миотоническая дистрофия
Наследуется в 90 % случаев по аутосомно-доминантному типу. Поражает мышечную и костную ткань. Миотоническая дистрофия - очень редкое явление, частота его появления 1 к 10000, но эта статистика занижена, так как часто эта форма заболевания остается недиагностированной.
Дети, рожденные от матерей с миотонической дистрофией, часто страдают так называемой врожденной миотонической дистрофией. Она проявляется слабостью лицевых мышц. Параллельно часто наблюдается неонатальная дыхательная недостаточность, перебои в работе сердечно-сосудистой системы. Часто можно заметить отставание в умственном развитии, задержку психо-речевого развития у маленьких пациентов.
Врожденная мышечная дистрофия
В классических случаях гипотония заметна уже с младенческого возраста. Характерно уменьшение мышц и костной ткани в объеме наряду с контрактурами суставов рук и ног. В анализах активность сывороточного КК повышена. При биопсии пораженных мышц обнаруживается стандартная для мышечной дистрофии картина.

Эта форма носит не прогрессирующий характер, интеллект пациента почти всегда остается сохранным. Но, увы, многие больные врожденной формой мышечной дистрофии не могут передвигаться самостоятельно. Позднее может добавиться дыхательная недостаточность. Компьютерная томография иногда помогает выявить гипомиелинизацию слоев белого вещества мозга. Это не имеет известных клинических проявлений и чаще всего никак не сказывается на адекватности и психической состоятельности пациента.
Анорексия и психические расстройства как предвестники мышечного заболевания
Отказ многих подростков от приема пищи несет за собой необратимую дисфункцию мышечной ткани. Если в течение сорока дней в организм не попадают аминокислоты, не происходят процессы синтеза белковых соединений - мышечная ткань на 87 % отмирает. Поэтому родители должны следить за питанием детей, чтобы те не следовали новомодным анорексичным диетам. В рационе подростка должны ежедневно присутствовать мясо, молочные продукты и растительные источники белка.
В случаях запущенных расстройств пищевого поведения может наблюдаться полная атрофия некоторых мышечных участков, а в качестве осложнения часто появляется почечная недостаточность сначала в острой, а затем и в хронической форме.
Лечение и препараты
Дистрофия является серьезным хроническим заболеванием наследственного характера. Полностью ее вылечить невозможно, но современная медицина и фармакология позволяют откорректировать проявления недуга, чтобы сделать жизнь пациентов максимально комфортной.
Список препаратов, необходимых больным для лечения мышечной дистрофии:
- "Преднизон". Стероидное анаболическое средство, поддерживающее на высоком уровне синтез белка. При дистрофии позволяет сохранить и даже нарастить мышечный корсет. Является гормональным средством.
- "Дифенин" - также гормональный препарат со стероидным профилем. Имеет множество побочных эффектов и вызывает привыкание.
- "Оксандролон" - был разработан американскими фармацевтами специально для детей и женщин. Как и предшественники, является гормональным средством с анаболическим эффектом. Имеет минимум побочных эффектов, активно применяется для терапии в детском и юношеском возрасте.
- Гормон роста инъекционный - одно из новейших средств от мышечной атрофии и остановки роста. Очень эффективное средство, которое позволяет больным ничем не выделяться внешне. Для лучшего эффекта принимать его необходимо в детском возрасте.
- "Креатин" - натуральный и практически безопасный лекарственный препарат. Подходит детям и взрослым. Способствует росту мышц и предотвращает их атрофию, укрепляет костную ткань.
Хроническая болезнь наследственного генезиса, выраженная дегенерацией мышц, поддерживающих костный каркас скелета – это мышечная дистрофия.
Медицина классифицирует девять разновидностей данной патологии, различающихся по локализации нарушения, его характеристиках, агрессивность прогрессирования, возрастным показателям пациента (сколько лет было пациенту, когда начали проявляться первые симптомы патологии).
Причины мышечной дистрофии
На сегодняшний день медицине не может назвать все механизмы, которые запускают процесс, приводящий к мышечной дистрофии. Однозначно можно сказать только, что все причины мышечной дистрофии базируются на мутациях аутосомно-доминантного генома, который ответственен в нашем организме за синтез и регенерацию белка, который и участвует в формировании мышечных тканей.
В зависимости от того, какая из хромосом в коде человека подверглась мутации и зависит, патологию какой локализации мы и получим на поверку:
- Мутация половой Х хромосомы приводит к наиболее распространенному виду патологии мышечная дистрофия Дюшена. Если женщина является носительницей данной хромосомы – она, зачастую передает его своим потомкам. При этом сама такими нарушениями может не страдать.
- Мотоническая мышечная дистрофия проявляется, если дефектным становится геном, принадлежащий девятнадцатой хромосоме.
- Не зависит от патологии половой хромосомы и такая локализация мышечной недоразвитости: поясница – конечности, а так же плечо – лопатка-лицо.
Симптомы мышечной дистрофии
Симптомы мышечной дистрофии имеют комплекс основных, базовых, проявлений, но и в зависимости от локализации и характеристик патологии имеются и собственные отличительные особенности.
- В связи с дефицитом мышечной массы ног, наблюдаются нарушения в походке человека.
- Уменьшается тонус мышц.
- Атрофируются скелетные мышцы.
- Утрачиваются двигательные способности, которые были приобретены больным до момента начала прогрессирования заболевания: пациент перестает держать голову, ходить, сидеть, теряет и другие навыки.
- Притупляются болевые ощущения мышц, при этом чувствительность не пропадает.
- Снижение общего жизненного тонуса, больной начинает очень быстро утомляться.
- Мышечные волокна начинают замещаться соединительной тканью, что приводит к увеличению объемов самих мышц. Особенно это заметно по икроножному отделу.
- Проявляются трудности к обучению.
- Достаточно часты падения.
- Возникают сложности при беге и прыжках.
- Больному становиться тяжело вставать, как из лежачего положения, так и сидячего.
- Походка такого больного становится переваливающейся.
- Идет снижение интеллекта.
Мышечная дистрофия Дюшена
В настоящее время мышечная дистрофия дюшена является чаще всего проявляющейся разновидностью этого заболевания. Дефект, «благодаря» которому и развивается слабость мышечной ткани этого вида, найден и представляет собой модифицированный геном половой Х хромосомы. Зачастую, женщина, не болея сама, передает данный дефект своим детям. Первые симптомы патологии у мальчиков (ней, почему-то, преимущественно страдают именно они), получивших такой ген, выявляются уже в возрасте двух – пяти лет.
Первые признаки заболевания начинают проявляться в ослаблении тонуса нижних конечностей, а так же области таза. При дальнейшем прогрессировании заболевания подключаются к атрофии группы мышц верхней части тела. Постепенно, за счет перерождения мышечных волокон в соединительные, увеличиваются в объемах икроножные области нижних конечностей больного, увеличиваются размеры и жировой ткани. Темпы развития данного генетического нарушения достаточно велики и уже к 12 годам ребенок утрачивает способность вообще двигаться. Зачастую до двадцати лет такие пациенты не доживают.
Ослабление тонуса мышц нижних конечностей с разрастанием объемов икроножной области и приводит к тому, что ребенок начинает первично испытывать дискомфорт при ходьбе и беге, а впоследствии теряет эту способность полностью. Постепенно поднимаясь вверх и захватывая все большее количество групп мышц, на терминальной стадии мышечной дистрофии дюшена, патология начинает поражать и комплекс дыхательных мышц, глотки и лица.
Псевдогипертрофия может прогрессировать не только в икроножной области, она способна захватить и зоны ягодиц, живота и языка. При такой патологии достаточно часто возникает поражение и сердечных мышц (изменения идут по типу кардиомиопатии). Нарушается сердечный ритм, тона становятся глухими, само сердце увеличивается в размерах. Сердечная мышечная дистрофия, зачастую, и является причиной смерти пациента.
Характерной симптоматикой является и то, что больной страдает и умственной отсталостью. Это объясняется поражениями, которые захватывают и большие полушария головного мозга. При прогрессировании мышечной дистрофи, начинают появляться и другие сопутствующие заболевания. Такие, например, как: диффузный остеопороз, заболевания, связанные с эндокринной недостаточностью, идет деформация грудной клетки, позвоночника…
Основным отличительным признаком патологии по типу Дюшена от остальных видов, является большой уровень гиперферментемии, проявляющийся уже на начальной фазе развития патологии.
Прогрессирующая мышечная дистрофия
Наиболее часто, в области мышечно-неврологических заболеваний, встречается первичная прогрессирующая мышечная дистрофия, которая представлена достаточно обширной классификацией. Отличие одной формы от другой идет в зависимости от места генной мутации, скорости прогрессирования, возрастной характеристикой пациента (в каком возрасте начала проявляться патология), присутствует ли в симптоматике псевдогипертрофия и другие признаки. Большая часть из этих миодистрофий (их симптоматика), за практически вековую историю, достаточно неплохо изучена, но до сих пор патогенез так и не известен, а, исходя из этого, возникают проблемы и с высокой достоверностью диагностики. Не зная причин возникновения патологических изменений, очень тяжело и провести достаточно рациональную классификацию прогрессирующей мышечной дистрофии.
В большинстве своем, деление проводится либо по форме наследования, либо по клиническим характеристикам.
Первичная форма - повреждение мышечной ткани, при которой остаются действующими периферийные нервы. Вторичная форма – когда поражение начинается из нервных окончаний, изначально не затрагивая мышечные слои материю.
- Тяжелый тип псевдогипертрофии Дюшена.
- Реже встречающийся, менее агрессивный тип Беккера.
- Тип Ландузи - Дежерина. Затрагивает область плечо-лопатка-лицо.
- Тип Эрба – Рота. Подростковая форма заболевания.
Это основные типы мышечной дистрофии, которые диагностируются наиболее часто. Остальные разновидности встречаются реже и являются атипичными. Например, такие как:
- Дистрофия Ландузи Дежерина.
- Дистрофия Эмери Дрейфуса.
- Конечностно - поясная мышечная дистрофия.
- Окулофарингеальная мышечная дистрофия.
- А так же, некоторые другие.
Мышечная дистрофия Беккера
Эта патология встречается относительно редко и, в отличие от тяжелой злокачественной формы Дюшена, является доброкачественной и прогрессирует достаточно медленно. Одним из характерных признаков может служить то, что данной формой, как правило, болеют люди, имеющие небольшой рост. Достаточно длительное время болезнь не дает о себе знать и человек живет обычной жизнью. Толчком к развитию заболевания может явиться либо банальная бытовая травма, либо сопутствующее заболевание.
Мышечная дистрофия беккера относится к более легким формам данного заболевания и по остроте клинической симптоматики, и по полноте молекулярных проявлений. Симптомы в случае диагностики мышечной дистрофии по форме Беккера выявляются слабо. Больной с такой патологией способен достаточно нормально жить не один десяток лет. При такой слабой симптоматике дистрофию по Беккеру низко квалифицированный врач вполне может спутать с конечностно-поясничной дистрофией. Первые признаки данной патологии обычно начинают проявляться в двенадцатилетнем возрасте. Подросток начинает ощущать боли в нижних конечностях (в области голени), особенно во время нагрузки. Анализ мочи показывает высокое содержание миоглобина, являющегося показателем того, что в организме проходит распад мышечного белка. Идет повышение креатинкиназа в организме больного (фермента, вырабатывающегося из АТФ и креатина). Он активно используется организмом при возрастании физических нагрузок на него.
Симптоматика мышечная дистрофия беккера достаточно сильно перекликается с признаками, которые характеризуют и патологию по Дюшену. Однако проявления данной формы заболевания начинаются значительно в более поздний период (годам к 10 – 15), при этом прогрессирование болезни не настолько агрессивное. К тридцати годам такой пациент может еще не потерять трудоспособность и достаточно нормально ходить. Часты случаи, когда данная патология «идет по роду»: дед, болеющий данной болезнью, передает через свою дочку мутированный геном своему внуку.
Эта форма мышечной дистрофии была описана врачами и учеными Беккером и Кинером еще в 1955 году, поэтому и носит их имя (ее знают как мышечную дистрофию Беккера или Беккера-Кинера).
Симптоматика выявления патологии, как и в случае болезни по форме Дюшена, начинается с отклонений в тазово-поясной области, захватывая и нижние конечности. Это проявляется в изменении походки, появляются проблемы с подъемом по лестнице, очень тяжело такому больному становиться вставать из сидячего, на низких поверхностях, положения. Постепенно увеличиваются размеры икроножных мышц. При этом изменения области ахилловых сухожилий, заметные при патологии Дюшена, в данном случае визуализируются незначительно. Не наблюдается и снижения интеллектуальных способностей человека, что неизбежно при злокачественной мышечной дистрофии (по Дюшену). Не столь существенны и изменения в мышечной ткани сердца, поэтому при рассматриваемой болезни практически не наблюдается кардиомиопатия, либо она встречается в легкой форме.
Как и при других формах мышечной дистрофии, клинический анализ крови показывает повышения уровня некоторых ферментов в сыворотке крови, хотя они и не такие значительные как в случае с изменениями по Дюшену. Происходят сбои и в обменных процессах
Мышечная дистрофия Эрба Рота
Данную патологию называют еще юношеской. Симптомы этого заболевания начинают появляться в период с десяти до двадцати лет. Существенным отличием симптоматики данной формы заболевания является то, что первичным местом локализации изменений является плечевой пояс, а уже далее атрофия мышц начинает захватывать все новые области организма больного: верхние конечности, затем область пояса, таза и ног.
Случаи заболевания встречаются в пропорции 15 больных на один миллион населения. Дефектный геном переходит наследственно, по аутосомно-рецессивному пути. Страдают от этого заболевания, с равной вероятностью, как женщины, так и мужчины.
Мышечная дистрофия эрба рота существенно деформирует грудную клетку больного (как бы проваливая ее назад), живот начинает выдаваться вперед, походка становится неуверенной, переваливающейся. Первые признаки заболевания появляются приблизительно в 14 – 16 лет, но сам диапазон гораздо шире: бывают случаи и более позднего развития - после третьего десятка, или наоборот – лет в десять (при ранней симптоматике болезнь протекает с более тяжелыми проявлениями). Интенсивность и развитие течения болезни от случая к случаю различно. Но средняя продолжительность цикла с момента появления первых симптомов до полной инвалидности составляет от 15 до 20 лет.
Чаще всего мышечная дистрофия эрба начинает проявляться с изменений в тазово-поясном отделе, а так же с отеков и слабости в ногах. Далее распространяющаяся патология постепенно захватывает и остальные мышечные группы организма больного. Преимущественно поражение не затрагивает мышцы лица, сердечная мышца остается не тронутой, уровень интеллекта, обычно, держится на прежнем уровне. Количественный показатель ферментов в сыворотке крови слегка увеличен, но не до такого уровня как в предыдущих случаях.
Мышечная дистрофия рассматриваемой формы является одной из самых аморфных патологий.
Первичная мышечная дистрофия
Рассматриваемое заболевание является наследственным и связанным с полом (дефект генома Х-хромосомы). Путь передачи – рецессивный.
Клиника проявления достаточно ранняя – до трехлетнего возраста малыша. Даже в грудничковый период можно заметить отставание в развитии моторики у карапуза, позже, чем здоровые детки, они начинают сидеть и ходить. Уже к трем годам у малыша, заметна слабость в мышцах, он быстро устает, плохо переносит даже незначительные нагрузки. Постепенно атрофия захватывает тазовый пояс и проксимальные мышцы нижних конечностей.
Классикой симптоматики является псевдогипертрофия (мышечная материя заменяется жировой, увеличивая размеры данной области). Чаще такому поражению подвергается икроножная область, но встречаются случаи дефектности и дельтовидных мышц. Так называемые «икры гнома». Со временем малышу становится тяжело бегать и прыгать, подниматься вверх по лестнице. Через некоторое время, атрофия настегает и плечевой пояс.
Нервно-мышечная дистрофия
Медицина насчитывает ряд наследственных (генетических) заболеваний, поражающих мышечные и нервные ткани. Одна из них - нервно мышечная дистрофия, которая характеризуется нарушением моторных и статических проявлений на фоне мышечной атрофии. Поражению подвергаются нейроны, отвечающие за двигательные функции (клетки переднего рога), что приводит к изменениям группы тканей спинного мозга. Повреждение нейронов ядра клеток черепного нерва влияют на мимику лица, бульбарную и глазную мускулатуру. Так же за двигательные процессы отвечают однотипные клетки, при поражении которых страдают нервные окончания периферии и, нервно-мышечные соединения.
Базовые признаки такой патологии:
- Атрофия мышечно-соединительных тканей.
- Мышечные боли.
- Быстрая утомляемость больного.
- Снижение чувствительности рецепторов.
- Или наоборот повышенная чувствительность, вплоть до болевых синдромов.
- Появление внезапных судорог.
- Головокружения.
- Патология сердца.
- Ухудшение зрения.
- Сбой в системе потоотделения.
Мышечная дистрофия Ландузи Дежерина
Чаще всего патология данной формы начинает проявляться у подростков в 10 – 15 лет, хотя фактически известны случаи, когда мышечная дистрофия ландузи дежерина начинала развиваться у шестилетних детей, либо у пятидесятилетнего человека. Первичной областью патологии, чаще всего, является группа мышц лицевой зоны. Постепенно ореол поражения расширяется, начинают атрофироваться группы плечевого пояса, торса и далее вниз. При поражении лицевой мимики в ранний период заболевания, неплотно закрываются веки. Приоткрытыми остаются и губы, что приводит к речевому дефекту. Течение болезни идет медленно – на протяжении этого периода человек абсолютно трудоспособен, только лет через 15 – 20 постепенно начинают атрофироваться мышцы пояса и таза – это и приводит уже к двигательной пассивности. И только к 40 – 60 годам поражение полностью захватывает нижние конечности.
То есть мышечную дистрофию ландузи дежерина можно назвать благоприятно текущим проявлением мышечного поражения.
Мышечная дистрофия Эмери Дрейфуса
Как и все предыдущие, мышечная дистрофия эмери дрейфуса является заболеванием наследственным. Основная зона поражения – атрофия плечелоктевых и голеностопных мышц. Данная болезнь характеризуется длительным периодом развития. В подавляющем большинстве случаев поражению подвергается сердце: брадиаритмияи, снижение кровяной проходимости, блокада и другие. Сбои в работе сердца могут быть причиной обмороков, а иногда даже летального исхода.
Ранняя диагностика не только самого заболевания, а и дифференцирование ее формы, поможет спасти жизнь не одному больному.
Конечностно-поясная мышечная дистрофия
Конечностно поясная мышечная дистрофия относится к наследственной патологии, путями наследования которой являются как аутосомно-рецессивные, так и аутосомно-доминантные болезни. Базовый район поражения – это область пояса, торса и верхних конечностей. При этом мышцы лицевой мускулатуры не страдают.
По данным исследований удалось установить как минимум два локуса генома хромосом, при мутации которых создается толчок к развитию конечностно поясной мышечной дистрофии. Прогрессирование данного поражения проходит достаточно медленно, давая больному в полной мере насладиться жизнью.
Окулофарингеальная мышечная дистрофия
Аутосомно-доминантная болезнь, проявляющаяся уже в достаточно зрелом возрасте - окулофарингеальная мышечная дистрофия. Как не странно это звучит, но данная патология поражает людей, принадлежащих определенным этническим группам.
Чаще всего симптоматика начинает проявляться к 25 – 30 годам. Классическими признаками данной мышечной дистрофии является атрофия лицевых мышц: птоз век, проблемы с глотательной функцией (дисфагия). Болезнь, постепенно прогрессируя, приводит к неподвижности глазного яблока, при этом внутренние мышцы глаза не подвергаются поражению. На этом этапе изменения могут остановиться, но иногда патологии подвергаются и остальные лицевые мышцы. Достаточно редко, но бывают задействованы в разрушительном процессе и группы мышц плечевого пояса, шеи, неба и глотки. В этом случае кроме офтальмоплегии и дисфагии прогрессирует еще и дисфония (проблема речевого аппарата).
Мышечная дистрофия у детей
Детство. Многие его вспоминают с улыбкой. Прятки, качели, велосипеды… Да сколько еще различных игр придумывает детвора. Но есть малыши, которые не могут себе позволить такой роскоши. Мышечная дистрофия у детей не дает такой возможности.
Практически все, за редким исключением, формы могут проявляться у деток своей симптоматикой: и злокачественная форма патологии по Дюшону (развивающаяся только у мальчиков), и доброкачественная мышечная дистрофия по Беккеру и другие. Особенно опасна патология, развивающаяся стремительно, агрессивно (форма по Дюшону). Причем для малыша опасна даже не столько сама симптоматика (атрофия практически всех групп мышц), как вторичные осложнения, которые и приводят к двадцати годам к смерти. Чаще всего летальный исход наступает вследствие респираторной инфекции или сердечной недостаточности. Но данная симптоматика становится более явной только тогда, когда малыш начинает делать первые шаги.
- Задержка в развитии: такие дети позже начинают сидеть и ходить.
- Медленное интеллектуальное развитие.
- Первыми поражаются мышцы позвоночника.
- Таким малышам трудно бегать и подниматься по лестнице.
- Походка вперевалочку.
- Деформация позвоночника.
- Ходьба на пальцах.
- Малышу тяжело держать свой вес, и он быстро утомляется.
- За счет жировой ткани увеличивается размер мышц.
- Поражение конечностей идет симметрично.
- Патологическое увеличение челюсти и промежутков между зубками.
- Приблизительно с 13 лет малыш перестает ходить совсем.
- Патология сердечной мышцы.
При других формах поражения, симптоматика достаточно похожа, только тяжесть поражения значительно ниже.
Диагностика мышечной дистрофии
Диагностика мышечной дистрофии однозначна:
- Сбор семейного анамнеза. Доктору необходимо выяснить, были ли случаи этого заболевания в роду у пациента, какая форма проявления наблюдалась, характер ее течения.
- Электромиография. Метод, позволяющий определить электрическую активность мышечных тканей.
- Микроскопическое исследование. Биопсия, позволяющая дифференцировать класс мутированных изменений.
- Генетическое тестирование. Проведение молекулярно-биологических и иммунологических исследований беременной. Данные методы позволяют спрогнозировать возможность развития патологии мышечной дистрофии у будущего ребенка.
- Консультация терапевта, акушера-гинеколога, ортопеда.
- Анализ крови на уровень ферментов. Без наличия травмы, повышенное содержание фермента креатинкиназа говорит о наличии патологии.
- Анализ мочи показывает повышенный уровень креатина, аминокислот и понижение уровня креатинина.
Доктор может сказать только одно, чем позднее проявятся симптомы мышечной дистрофии, тем более щадяще они протекают. Ранние проявления дают тяжелые последствия: инвалидности, а в некоторых случаях и смерть.
Лечение мышечной дистрофии
Полностью и бесповоротно мышечная дистрофия не лечится, но медицина старается как можно эффективнее провести мероприятия, которые бы максимально облегчили симптоматику заболевания, предупредив при этом возникновение осложнений.
Лечение мышечной дистрофии сводится к комплексному подходу к проблеме. Чтобы хоть немного стимулировать мышечную активность, лечащий врач назначает больному кортикостероиды. Например, преднизон.
- Преднизон
Если болезнь протекает остро, данное лекарственное средство пациент начинает принимать в три – четыре приема суточной дозировкой 0,02-0,08 г. При снятии тяжелых проявлений, потребляемую дозу снижают до 0,005–0,010 г суточных.
Существуют и ограничения по приему данного препарата. Одноразово необходимо пить не более 0,015 г, суточная дозировка составляет 0,1 г.
Продолжительность курсового лечения зависит от характеристик развивающейся болезни и эффективности клинического действия препарата. В период приема этого лекарства, пациенту желательно придерживаться питания, богатого солями калия и белками. Данная диета позволит избежать или хотя бы смягчить побочные проявления потребления преднизона. Например, такие как отечность, повышение артериального давления, бессонницы, судороги, усиление утомляемости и другие.
Данный препарат категорически противопоказан больным, страдающим еще и такими заболеваниями как: тромбофлебиты и тромбоэмболия, язвенные проявления желудка и двенадцатиперстной кишки, остеопороз, гипертония, беременность и некоторые другие.
Если прием препарата растягивается на длительное время, при этом потребляемые пациентом дозировки внушительны, рекомендуется параллельно принимать и анаболические гормоны (например, метиландростендиол).
- Метиландростендиол
Таблетку лекарства кладут под язык и держат там до полного рассасывания.
Для взрослых (профилактика нарушений белкового обмена) дозировка назначается в пределах 0,025–0,050 г суточных. Малышам доза рассчитывается из пропорций 1,0–1,5 мг на 1 кг веса тела ребенка, но суточная дозировка должна попадать в пределы 0,010–0,025 г.
Продолжительность одного курса составляет три – четыре недели, затем перерыв в две – три недели и можно начинать прием следующего цикла.
Максимально допустимая суточная дозировка - 0,10 г (взрослым) и 0,050 г (детям). Разовая доза – 0,025 г.
Не рекомендуется назначать метиландростендиол пациентам с функциональной недостаточностью печени, индивидуальной непереносимостью составляющих лекарственного средства, при раке предстательной железы, сахарном диабете и некоторых других заболеваниях.
Пациентам с мышечной дистрофией назначаются так же препараты, снимающие спазмы мышечных тканей: дифенин, карбамазепин.
- Дифенин
Лекарственное средство выпускается как в форме таблеток, так и в капсулах. Прием препарата проводится три – четыре раза в день, в процессе приема пищи, либо после него. Суточная дозировка равняется 0,02-0,08 г (при остром протекании заболевания), впоследствии количество принимаемого препарата уменьшается до цифр 0,005–0,010 г в сутки. Если, наоборот, эффективность приема низковатая, дозу можно поднять до 0,4 г.
Детская дозировка несколько другая:
Малышам до пяти лет приписывают двух разовый прием по 0,025 г.
Деткам пяти – восьми лет количество приемов увеличивают до трех – четырех в сутки при дозировках по 0,025 г.
Подросткам старше восьми лет прием разносят на две части по 0,1 г.
Предлагаемый препарат противопоказан к применению людям, страдающим гиперчувствительностью к компонентам состава препарата, язвенными болезнями желудочно-кишечного тракта, тромбозами, психическими расстройствами, острыми заболеваниями сердца и эндокринной системы, некоторыми другими болезнями.
- Карбамазепин
Препарат применяется в течение дня, не привязываясь к приемам пищи. Таблетку пьет с небольшим количеством жидкости. Стартовая доза лекарственного средства составляет 100–200 мг и принимается один – два раза в сутки. Постепенно дозировку увеличивают, чтобы достигнуть необходимого эффекта, до 400 мг. При этом увеличивают и количество приемов, доводя их до двух – трех в день. Максимально допустимая суточная дозировка не должна превышать 2000 мг.
Стартовая доза для малышей пяти лет составляет 20–60 мг суточных. Затем, каждые двое суток дозировку повышают на эти же 20–60 мг суточных.
Стартовая суточная дозировка для деток старше пятилетнего возраста начинается с 100 мг. Далее, каждую следующую неделю доза увеличивается на 100 мг.
Общее поддерживающее количество препарата для малышей рассчитывается исходя из пропорций: десять – двадцать мг на каждый килограмм веса ребенка в день и разбивается на два – три приема.
Прием препарата необходимо ограничить больным, страдающим эпилептическими припадками, при острых формах заболеваний сердечнососудистой системы, при сахарном диабете, при повышенной чувствительности к трициклическим антидепрессантам, при почечной и печеночной недостаточности и других болезнях.
После консультации со своим лечащим врачом, возможно применение и так называемых БАДов (биологически активных добавок).
- Креатин
Это натуральный препарат, который способствующий наращиванию объемов мышц, активизирует их к адекватной реакции на нагрузки. Дозировку назначает врач, индивидуально для каждого отдельного случая.
- Кофермент Q10
Данный препарат противопоказан беременным и женщинам в период лактации, деткам до 12 лет, при индивидуальной непереносимости каких-либо компонентов препарата, при язвенных болезнях ЖКТ, при гипертонии и других.
Практикуются при мышечной дистрофии несложные, но достаточно эффективные упражнения на растяжку мышц нижних и верхних конечностей, чтобы предотвратить контрактуру (продолжающееся длительное время, часто необратимое стягивание волокон мышечных тканей).
Физиотерапевтическое лечение мышечной дистрофии предполагает лечебные массажи, повышающие мышечный тонус. Практикуются и простые, но эффективные дыхательные упражнения.
Если контрактура или сколиоз уже достаточно сильно выражена, то после консультации со специалистами других, более узких направлений (например, с ортопедом, акушер-гинекологом, невропатологом), лечащий врач может принять решение о хирургическом вмешательстве.
При беременности у женщины идет перестройка гормонального фона, что может стать толчком в активизации процесса мышечной дистрофии. В таком случае, чтобы сохранить жизнь женщины, ей рекомендуется прервать беременность.
Лечение мышечной дистрофии дюшена
Большим прорывам в области медицины было уже то, что ученым удалось конкретизировать геном, отвечающий за начало прогрессирования заболевания, которое известно медикам как мышечная дистрофия дюшена. Но, тем не менее, на сегодняшний день пока не удалось получить лекарственное средство и определиться с протоколом мероприятий, которые бы позволили сделать лечение мышечной дистрофии дюшена эффективным. То есть сегодня вылечить данное заболевание невозможно.
Существует только возможность снизить агрессивность симптоматики, хотя бы немного поднять качество и увеличить продолжительность жизни больного. Эти обстоятельства дали мощный толчок в стимулировании экспериментальных исследований в данной области.
Пациенты получают необходимое комплексное лечение. Но помимо стандартных методов, ему, зачастую, предлагают и экспериментальные, только разрабатываемые, методики. Усилиями врачей быль несколько изменен прогноз на улучшение жизненных показателей и сроков жизни таких пациентов, но все-таки полностью победить мышечную дистрофию дюшена пока не удается.
Профилактика мышечной дистрофии
На данном этапе развития медицины, полностью предотвратить мышечную дистрофию невозможно. Но принять некоторые меры, чтобы распознать ее на ранних стадиях и быстрее начать лечение или поддерживающую терапию (в зависимости от формы заболевания), можно.
Профилактика мышечной дистрофии:
- Патологическую форму Дюшена, современная медицина может диагностировать еще на стадии внутриутробного развития. Поэтому беременные проходят лабораторные исследования по выявлению мутированных генов, особенно в случаях, когда в роду у будущего человека были уже случаи мышечной дистрофии.
- Так же будущая мамочка должна регулярно посещать акушера-гинеколога: в первый триместр один раз в месяц (не реже), во второй триместр - один раз в две – три недели, в последний триместр – раз в семь – десять дней. Она обязана стать на учет к гинекологу не позднее 12 недели беременности.
- Активный образ жизни, включающий в себя упражнения на растягивание мышц нижних и верхних конечностей. Эти нехитрые занятия помогут в дальнейшем дольше сохранить подвижность и гибкость суставов.
- Применение специальных брекетов, которые способствуют поддержанию атрофирующихся групп мышц, позволяют замедлить развитие контрактуры, и дольше сохранить гибкость суставов.
- Дополнительные средства (инвалидные коляски, ходунки и трости) дают больному индивидуальную мобильность.
- Поражению, зачастую, подвергаются и дыхательные мышцы. Применение специальных дыхательных аппаратов позволит пациенту в нормальных дозировках получать кислород и в ночное время. Некоторым больным он показан круглосуточно.
- Инфекционные вирусы могут стать серьезной проблемой для человека с мышечной дистрофией. Поэтому больного необходимо максимально оградить от возможности инфицирования: здоровое эпидемиологическое окружение, регулярные прививки от гриппа и другие мероприятия.
- Немаловажна поддержка такого больного и членами его семьи: как эмоциональная, физическая, так и финансовая.
Прогноз мышечной дистрофии
Самый неблагоприятный прогноз мышечной дистрофии относится к форме Дюшена (самой тяжелой злокачественной форме заболевания). Прогноз здесь неутешителен. Больные с такой патологией в редких случаях доживают до двадцатилетнего возраста. Современное лечение способно лишь ненадолго продлить жизнь таких пациентов, но способно значительно улучшить качественную сторону их существования.
В остальных случаях прогноз мышечной дистрофии во многом зависит от формы патологии и фактора, который определяет, насколько рано было диагностировано заболевание. Если патология распознана на раннем сроке зарождения, а так же заболевание можно отнести к легким формам проявления, то существует реальная возможность практически полностью победить болезнь.
Современная медицина не всесильна. Но отчаиваться не стоит. Главное, будьте более внимательны к своему здоровью и здоровью близких людей. Если диагноз мышечная дистрофия поставлен, то необходимо сделать все, чтобы вытащить родного человека из этой бездны. Если же форма патологии такова, что полное выздоровление невозможно – придется сделать все от Вас зависящее, чтобы облегчить симптоматику заболевания, окружить его заботой и вниманием, постараться наполнить жизнь больного положительными эмоциями. Главное не опускать руки, ни при каких обстоятельствах.
Мышечная дистрофия Дюшенна – это генетическое заболевание, связанное с нарушением строения мышечных волокон. Мышечные волокна при этой болезни, в конце концов, распадаются, и теряется способность к передвижению. Мышечная дистрофия Дюшенна передается сцеплено с полом, болеют лица мужского пола. Проявляет себя уже в детском возрасте. Помимо мышечных нарушений, заболевание приводит к скелетным деформациям, может сопровождаться дыхательной и сердечной недостаточностью, умственными и эндокринными нарушениями. Радикального способа лечения, позволяющего искоренить болезнь, пока нет. Все существующие меры являются лишь симптоматическими. Довольно редко больным удается пережить рубеж 30 лет. Эта статья посвящена причинам, симптомам, диагностике и лечению мышечной дистрофии Дюшенна.
Заболевание впервые описано в 1861 году (по другим данным – 1868 году) французским невропатологом и носит его имя. Встречается не так уж и редко: 1 случай на 3500 новорожденных детей. Из всех известных медицине мышечных дистрофий является наиболее распространенной.

В основе мышечной дистрофии Дюшенна лежит генетический дефект половой Х хромосомы.
Один из участков Х хромосомы содержит ген, кодирующий производство в организме особого мышечного белка под названием дистрофин. Белок дистрофин составляет основу мышечных волокон (миофибрилл) на микроскопическом уровне. Функция дистрофина заключается в поддержании клеточного скелета, в обеспечении способности миофибрилл к многократным актам сокращения и расслабления. При мышечной дистрофии Дюшенна этот белок либо отсутствует вообще, либо синтезируется дефектным. Уровень нормального дистрофина не превышает 3%. Это приводит к разрушению мышечных волокон. Мышцы перерождаются и заменяются жировой и соединительной тканью. Естественно, что при этом утрачивается двигательный компонент человеческой деятельности.
Заболевание наследуется по рецессивному типу, сцепленному с Х хромосомой. Что это означает? Поскольку все гены человека парные, то есть дублируют друг друга, то для того, чтобы появились патологические изменения в организме при наследственном заболевании, необходимо, чтобы генетический дефект возник в одной хромосоме или аналогичных участках обеих хромосом. Если заболевание возникает только при мутациях в обеих хромосомах, то такой тип наследования называют рецессивным. Когда же генетическая аномалия выявляется только в одной хромосоме, но болезнь все равно развивается, такой тип наследования называют доминантным. Рецессивный тип возможен только при одновременном поражении идентичных хромосом. Если вторая хромосома будет «здорова», то заболевание не возникнет. Именно поэтому мышечная дистрофия Дюшенна является уделом лиц мужского пола, потому что они имеют в генетическом наборе одну Х хромосому, а вторую (парную) – У. Если мальчику попадается «поломанная» Х хромосома, то у него обязательно возникает болезнь, потому что здоровой хромосомы у него просто нет. Для того, чтобы мышечная дистрофия Дюшенна возникла у девочки, необходимо совпадение в ее генотипе двух патологических Х хромосом, что практически маловероятно (в таком случае папа девочки должен быть болен, а у мамы в генетическом наборе должна содержаться дефектная Х хромосома). Девочки выступают лишь носителями заболевания и передают его своим сыновьям. Конечно, часть случаев заболевания не является результатом передачи по наследству, а возникает спорадически. Это означает появление мутации в генетическом наборе ребенка спонтанно. Вновь появившаяся мутация может быть передана по наследству (при условии сохранения способности к размножению).
Симптомы заболевания
Мышечная дистрофия Дюшенна всегда заявляет о себе до 5-летнего возраста. Наиболее часто первые симптомы возникают еще до 3-х лет. Все патологические проявления заболевания можно разделить на несколько групп (в зависимости от характера изменений):
- поражение скелетной мускулатуры;
- деформации скелета;
- поражение сердечной мышцы;
- умственные нарушения;
- эндокринные расстройства.
Поражение скелетных мышц

Поражение мышечной ткани является основным проявлением заболевания. Оно становится причиной генерализованной мышечной слабости. Начальные симптомы подкрадываются незаметно.
Рождаются дети без особых отклонений. Однако их двигательное развитие отстает в темпах по сравнению со сверстниками. Такие дети менее активные и подвижные в двигательном плане. Пока ребенок совсем мал, это часто связывают с особенностями темперамента и не обращают внимания на начальные изменения.
Явные признаки возникают с началом ходьбы. Дети часто падают и передвигаются на пальцах (на носочках). Следует отметить, что эти нарушения интерпретируют не при первых шагах ребенка, потому что прямохождение вначале для всех детей сопряжено с падениями и неуклюжестью. Когда большинство ровесников уже вполне уверенно передвигается, мальчики с мышечной дистрофией Дюшенна упорно продолжают падать.
Когда ребенок научится разговаривать, он начинает жаловаться на слабость и быструю утомляемость, непереносимость физических нагрузок. Бег, лазанье, прыжки и другие любимые виды активной деятельности детей для ребенка с мышечной дистрофией Дюшенна не привлекательны.
Походка таких детей напоминает утиную: они как бы переваливаются с ноги на ногу.
Своеобразным проявлением заболевания является симптом Говерса. Он заключается в следующем: при попытке ребенка подняться с колен, корточек, с пола он пользуется руками, чтобы помочь слабым мышцам ног. Для этого он опирается руками на себя, «взбираясь по лесенке, по самому себе».
Мышечная дистрофия Дюшенна имеет восходящий тип мышечной слабости. Это означает, что сначала слабость проявляет себя в ногах, затем распространяется на таз и туловище, потом на плечи, шею и, в конце концов, на руки, дыхательную мускулатуру и голову.
Несмотря на то, что при этом заболевании мышечные волокна подвергаются разрушению и развитию атрофии, внешне некоторые мышцы могут выглядеть вполне нормальными или даже накаченными. Развивается так называемая псевдогипертрофия мышц. Чаще всего этот процесс заметен в икроножных, ягодичных и дельтовидных мышцах, мышцах языка. Место распавшихся мышечных волокон занимает жировая ткань, именно поэтому создается эффект хорошей развитости мускулатуры, что на проверку оказывается совсем не так.
Атрофический процесс в мышцах всегда симметричный. Восходящее направление процесса приводит к возникновению «осиной» талии, «крыловидных» лопаток (лопатки отстают от туловища, словно крылья), симптома «свободных надплечий» (когда голова как бы проваливается в плечи при попытке поднять ребенка под мышки). Лицо гипомимично, губы могут утолщаться (замена мышц жировой и соединительной тканью). Псевдогипертрофия языка становится причиной речевых расстройств.
Разрушение мышц сопровождается развитием мышечных контрактур и укорочением сухожилий (хорошо заметно на примере ахиллового сухожилия).
Сухожильные рефлексы (коленный, ахиллов, с бицепса, с трицепса и так далее) постепенно снижаются. Мышцы на ощупь плотные, но безболезненные. Мышечный тонус обычно снижается.
Постепенное прогрессирование мышечной слабости приводит к тому, что к 10-12 годам многие дети утрачивают способность самостоятельно передвигаться и нуждаются в инвалидном кресле. Способность стоять сохраняется, в среднем, до 16 лет.
Отдельно следует сказать о вовлечении в патологический процесс дыхательной мускулатуры. Это наблюдается после подросткового периода. Слабость диафрагмы и других мышц, участвующих в акте дыхания, приводит к постепенному снижению жизненной емкости легких и объемов вентиляции. По ночам это особенно заметно (появляются приступы удушья), поэтому у детей могут возникать страхи перед сном. Формируется дыхательная недостаточность, которая усугубляет течение интеркуррентных инфекций.
Деформации скелета

Это сопутствующие мышечным изменениям симптомы. У детей постепенно формируются усиление поясничного изгиба (лордоза), искривление грудного отдела позвоночника в сторону (сколиоз) и сутулость (кифоз), меняется форма стопы. Со временем развивается диффузный остеопороз. Эти симптомы еще больше способствуют ухудшению двигательных нарушений.
Поражение сердечной мышцы
Является обязательным симптомом мышечной дистрофии Дюшенна. У больных развивается кардиомиопатия (гипертрофическая или дилатационная). Клинически это проявляет себя нарушениями сердечного ритма, перепадами артериального давления. Границы сердца увеличиваются, однако такое большое сердце имеет малые функциональные возможности. В конце концов, формируется сердечная недостаточность. Сочетание выраженной сердечной недостаточности с дыхательными расстройствами на фоне присоединившейся инфекции может быть причиной смертельного исхода у больных с мышечной дистрофией Дюшенна.
Умственные нарушения
Это не обязательный, но возможный признак заболевания. Он связан с дефицитом особой формы дистрофина – аподистрофином, содержащимся в головном мозге. Нарушения интеллекта варьируются от незначительных до степени идиотии. При этом выраженность умственных нарушений никоим образом не связана со степенью мышечных расстройств. Социальная дезадаптация из-за невозможности свободно передвигаться и посещать детские учреждения (садики, школы) способствует усугублению когнитивных расстройств.
Эндокринные расстройства
Встречаются у 30-50% больных. Могут быть довольно разнообразными, но чаще всего это ожирение с преимущественным отложением жира в области молочных желез, бедер, ягодиц, плечевого пояса, недоразвитие (или нарушение функции) половых органов. Больные часто имеют низкий рост.
Мышечная дистрофия Дюшенна неуклонно прогрессирует. К 15-20 годам почти все больные не в состоянии себя обслуживать самостоятельно ввиду обездвиженности. В конце концов, присоединяются бактериальные инфекции (органов дыхания и мочевыделительной сферы, инфицированные пролежни при недостаточном уходе), которые на фоне сердечной и дыхательной недостаточности приводят к смертельному исходу. Мало кто из больных переживает рубеж в 30 лет.
Диагностика

Диагностика мышечной дистрофии Дюшенна основывается на нескольких видах исследований, основным из которых является генетический тест (ДНК-диагностика).
Только обнаружение дефекта Х хромосомы в том участке, который отвечает за синтез дистрофина, достоверно подтверждает диагноз. До проведения такого анализа диагноз является предварительным.
Из других методов исследования могут применяться:
- определение активности креатинфосфокиназы (КФК). Этот фермент отражает гибель мышечных волокон. Его концентрация при мышечной дистрофии Дюшенна превышает норму в десятки и сотни раз до 5-летнего возраста. Позже уровень фермента постепенно снижается, потому что часть мышечных волокон уже необратимо разрушена;
- электромиография. Этот метод позволяет подтвердить тот факт, что в основе заболевания лежат первичные изменения мышц, а нервные проводники при этом совершенно интактны;
- биопсия мышц. С ее помощью определяют содержание белка дистрофина в мышце. Однако в связи с усовершенствованием генетической диагностики в последние десятилетия эта травматичная процедура отошла на второй план;
- дыхательные пробы (исследование жизненной емкости легких), ЭКГ, УЗИ сердца. Эти методы не используются для установления диагноза, но необходимы для выявления патологических изменений со стороны дыхательной и сердечно-сосудистой систем для того, чтобы скорригировать имеющиеся нарушения.
Выявление больного ребенка в семье означает, что в генотипе матери имеется патологическая Х хромосома. В редких случаях мать может быть здоровой, если мутация возникла у ребенка случайно. Наличие дефектной Х хромосомы несет в себе риск для последующих беременностей. Поэтому такие семьи должен консультировать генетик. При наступлении повторных беременностей родителям предлагают пренатальную диагностику, то есть исследование генотипа еще не родившегося ребенка с целью исключения наследственных заболеваний, в том числе мышечной дистрофии Дюшенна.
Для исследования понадобятся клетки плода, которые получают с помощью различных процедур на разных сроках беременности (например, биопсия хориона, амниоцентез и другие). И хотя эти медицинские манипуляции несут в себе определенный риск для беременности, они позволяют точно ответить на вопрос: имеется ли у плода генетическое заболевание.
Лечение
Мышечная дистрофия Дюшенна является в настоящее время неизлечимым заболеванием. Можно помочь ребенку (взрослому) продлить время двигательной активности, с помощью различных способов поддерживая мышечную силу, компенсируя изменения со стороны сердечно-сосудистой и дыхательной систем.
Несмотря на это, прогнозы ученых в отношении полного излечения от этого заболевания довольно оптимистичны, поскольку уже сделаны первые шаги в этом направлении.
В настоящее время, для лечения мышечной дистрофии Дюшенна из медикаментозных препаратов используют:
- стероиды (при регулярном применении они позволяют уменьшить мышечную слабость);
- β-2-адреномиметики (также временно придают силу мышцам, но не замедляют прогрессирование заболевания).
Применение β-2-адреномиметиков (Альбутерол, Формотерол) не имеет статистически достоверного признания, поскольку существует небольшой опыт их использования при данной патологии. Контроль изменений состояния здоровья у группы пациентов, применявших эти препараты, проводился в течение одного года. Поэтому утверждать, что они работают более длительное время, нет возможности.
Основой лечения сегодня являются стероиды. Считается, что их использование позволяет какое-то время сохранять мышечную силу, то есть они могут затормозить прогрессирование болезни. Кроме того, доказано, что стероиды уменьшают риск возникновения сколиоза при мышечной дистрофии Дюшенна. Но все же возможности этих препаратов ограничены, и заболевание будет неуклонно прогрессировать.
 Когда же начинают лечение гормонами? Считается, что оптимальным временем для начала терапии является такая фаза заболевания, когда двигательные навыки не улучшаются, но еще не ухудшаются. Обычно это бывает в возрасте 4-6 лет. Наиболее часто используются такие препараты, как Преднизолон и Дефлазакорт. Дозы назначаются индивидуально. Препараты используются, пока есть видимый клинический эффект. Когда же наступает фаза прогрессирования заболевания, то необходимость применения стероидов отпадает, и их постепенно (!) отменяют.
Когда же начинают лечение гормонами? Считается, что оптимальным временем для начала терапии является такая фаза заболевания, когда двигательные навыки не улучшаются, но еще не ухудшаются. Обычно это бывает в возрасте 4-6 лет. Наиболее часто используются такие препараты, как Преднизолон и Дефлазакорт. Дозы назначаются индивидуально. Препараты используются, пока есть видимый клинический эффект. Когда же наступает фаза прогрессирования заболевания, то необходимость применения стероидов отпадает, и их постепенно (!) отменяют.
Из медикаментозных препаратов также при мышечной дистрофии Дюшенна применяют сердечные средства (антиаритмические, метаболические, ингибиторы ангиотензинпревращающего фермента). Они позволяют бороться с кардиологическими аспектами заболевания.
Из немедикаментозных методов лечения значимую роль играют физиотерапия и ортопедическая помощь. Физиотерапевтические методики позволяют дольше, чем без их применения, сохранять гибкость и подвижность суставов, поддерживают мышечную силу. Доказано, что умеренная физическая активность благоприятно влияет на течение заболевания, а вот бездействие и постельный режим наоборот способствуют еще более быстрому прогрессированию заболевания. Поэтому необходимо как можно дольше поддерживать посильную физическую деятельность, даже после того, как больной «пересел» в инвалидное кресло. Показаны регулярные курсы массажа. На самочувствие больного положительно влияет плавание.
Ортопедические приспособления позволяют значительно облегчить жизнь больного. Их перечень довольно широк и разнообразен: это и различного рода вертикализаторы (помогают сохранять положение стоя), и приспособления для самостоятельного вставания, и инвалидные кресла-коляски с электрическим приводом, и специальные шины для устранения контрактур в голени (используются даже ночью), и корсеты для позвоночника, и длинные шины для ног (колено-голеностопные ортезы), и многое другое.
Когда заболевание поражает и дыхательные мышцы, и самостоятельное дыхание становится неэффективным, то возможно применение аппаратов искусственной вентиляции легких различной модификации.
И все же даже использование всех этих мер в комплексе не позволяет побороть заболевание. На сегодняшний день, есть ряд перспективных направлений исследований, которые, возможно, станут прорывом в лечении мышечной дистрофии Дюшенна. К наиболее распространенным среди них относят:
- генную терапию (введение «правильного» гена с помощью вирусных частиц, доставку генетических конструкций в составе липосом, олигопептидов, полимерных носителей и другие);
- регенерацию мышечных волокон с помощью стволовых клеток;
- трансплантацию миогенных клеток, которые способны к синтезу нормального дистрофина;
- пропуск экзонов (с помощью антисмысловых олигорибонуклеотидов) в качестве попытки замедлить прогрессирование заболевания и смягчить его течение;
- замену дистрофина на другой белок атрофин, ген которого расшифрован. Методика опробована на мышах и дала положительные результаты.
Каждая из новых разработок несет в себе надежду для больных с мышечной дистрофией Дюшенна на полное выздоровление.
Таким образом, мышечная дистрофия Дюшенна – это генетическая проблема лиц мужского пола. Болезнь характеризуется прогрессирующей мышечной слабостью из-за разрушения мышечных волокон. В настоящее время является неизлечимым заболеванием, однако многие ученые мира трудятся над созданием радикального способа борьбы с ним.
Мультипликационный фильм «Мышечная дистрофия Дюшенна», англ. озвучка, субтитры на русском языке:
В список прогрессирующих мышечных дистрофий (ПМД) входят миодистрофии:
- псевдогипертрофическая ;
- псевдогипертрофическая Беккера-Кинера;
- Эмери-Дрейфуса-Хогана;
- Роттауфа (фиброзирующая миопатия);
- ювенильная Эрба-Рота;
- окулярная (офтальмоплегия Грефе);
- плече-лопаточно-лицевая (Ландузи);
- окулофарингеальная;
- Дрейфуса;
- митохондриальные.
Причины мышечных дистрофий
У больных ПМД выявляется врожденный структурный дефект мышечной ткани (например, при ПМД Дюшенна — дефект гена, отвечающего за синтез структурного мышечного белка дистрофина). В отличие от утраты этого белка при миодистрофии Дюшенна, при миодистрофии Беккера дистрофин качественно изменен. У больных ПМД отмечают нарушения:
- возбудимости и проводимости мышечных волокон;
- микроциркуляции;
- нейротрофических влияний;
- метаболизма мышц.
Провоцирующими факторами выступают, в частности, инфекции, интоксикации, травмы (физические и/или психические) и соматические заболевания.
Симптомы мышечных дистрофий
Общие симптомы ПМД:
- мышечная слабость (симметричная);
- отсутствие перманентной боли;
- более частое проявление слабости в проксимальных отделах, ее преобладание в мышцах тазового, плечевого пояса;
- снижение и угасание сухожильных рефлексов пропорционально мышечной слабости.
В целом клиническая характеристика семейных и спорадических форм миопатий сходна. Прогрессируют медленно и постепенно. Локализация атрофий при различных формах миопатий:
- плечевые;
- тазовые;
- тазо-плечевые;
- плече-лопаточно-лицевые;
- дистальные;
- глазные;
- глазо-бульбарные;
- смешанные.
Характер распространения мышечной дистрофии — восходящий или нисходящий. Походка принимает так называемый утиный характер. Из положения лежа больные поднимаются с помощью дополнительных движений — приемов миопата. Наряду с атрофиями наблюдаются псевдогипертрофии мышц (у 37% больных), преимущественно в икроножных и четырехглавых мышцах, реже в дельтовидных, надостных, подостных и межреберных мышцах. Слабость мышц нарастают по мере развития заболевания и приводят к снижению мышечной силы, которую в поздних стадиях оценивают в 0-1 балл (по пятибалльной системе). Одновременно с нарастанием выраженности атрофий скелетных мышц отмечается понижение и угасание сухожильных надкостничных рефлексов. У большинства больных (83,5%) определяются вегетативно-сосудистые изменения: гипергидроз, акроцианоз стоп и ладоней, повышенная лабильность вазомоторов, стойкий красный дермографизм. Для различных форм первичных миодистрофий характерны и некоторые общие симптомы и феномены.
Миодистрофия псевдогипертрофическая Дюшенна
Псевдогипертрофическая мышечная дистрофия Дюшенна — злокачественная форма ПМД. Заболевание наследуется сцепленно с Х-хромосомой. При миодистрофии Дюшенна идентифицировано генетически обусловленное отсутствие структурного мышечного белка дистрофина, что ведет к запуску каскада химических реакций, вызывающих гибель миофибрилл. В соответствии с таким типом наследования болезни болеют обычно мальчики, матери которых являются носителями рецессивного гена. При миодистрофии Дюшенна существует эффект деда: от деда заболевание может передаться через дочь внуку.
Первые признаки мышечной дистрофии появляются на первом году, а к его концу становится заметным отставание детей в развитии. С 2 лет отмечается слабость мышц.
Основные проявления
«Утиная» походка
Пациент при ходьбе «переваливается» с ноги на ногу, что обусловлено слабостью ягодичных мышц
Псевдогипертрофии — «икры гнома»
Псевдогипертрофия икр из-за их жировой инфильтрации, разрастания соединительнотканных образований. Мышцы выпуклые, плотные на ощупь, но сила снижена (признак миопатии Дюшенна)
«Лягушачий живот»
При некоторых формах нервно-мышечной патологии низкий тонус мышц приводит при мышечной дистрофии к тому, что живот выступает вперед.
Симптом «вялых надплечий»
Если ребенка приподнять, взяв его подмышки, то предплечья резко поднимаются, и голова больного «тонет» между ними — признак выраженной гипотонии мышц плечевого пояса
«Поперечная» улыбка
Слабость и гипотрофия лицевой мускулатуры могут сопровождаться изменением мимики, в частности поперечным растягиванием рта. Признак некоторых форм миопатии.
Симптом Шерешевского-Говерса
Пациент с миопатией, вставая из положения лежа, совершает ряд движений (поворачивается на живот, становится на четвереньки), а затем начинает подниматься, постепенно разгибая ноги и опираясь руками; руки его последовательно меняют положение, при этом больной «вскарабкивается» по собственным ногам, как по приставной лестнице.
Триада синдромов при мышечной дистрофии: трех «А»
- Атрофии (гипотрофии)
- Атонии (гипотонии)
- Арефлексии (гипорефлексии) тазового пояса, вследствие чего возникает «утиная» походка.
Характерное распространение при мышечной дистрофии миодистрофического процесса восходящее — со временем в процесс вовлекаются все мышцы туловища и плечевого пояса. Грудная клетка уплощена, отмечают сколиоз грудного отдела и поясничный гиперлордоз. К 7 годам больные с трудом передвигаются, к 12-15 годам они утрачивают возможность ходить.
Характерны феномены Шерешевского-Говерса, поясничный гиперлордоз, псевдогипертрофия отдельных мышечных групп. Типична псевдогипертрофия икр («икры гнома»), при подъеме больные испытывают выраженные трудности. С вовлечением мышц плечевого пояса формируются «крыловидные» лопатки, кифосколиоз, развивается слабость рук, дыхательной мускулатуры.
В поздней стадии миодистрофического процесса возникают гипотрофия мышц лица, глотки и гортани; отмечается сгибательная контрактура в суставах конечностей. Развивается кардиомиопатия (расширение границ сердца, нарушения сердечного ритма), возникают изменения электрокардиограммы (ЭКГ), возможны адипозогенитальный синдром, гипоплазия надпочечников и остеопороз.
Около трети больных (30%) отстают в развитии интеллектуальных функций. В ранней стадии резко (в десятки и сотни раз) возрастает активность КФК, а также активность ЛДГ.
Миодистрофия псевдогипертрофическая Беккера-Кинера
Псевдогипертрофическую мышечную дистрофию Беккера-Кинера рассматривают как мягкую форму ПМД Дюшенна. Заболевание также передается сцепленно с Х-хромосомой. Дебют заболевания отмечается в возрасте от 5 лет.
Течение миодистрофического процесса медленно прогрессирующее. Особенности распространения мышечных дистрофий идентичны признакам мышечной патологии при ПМД Дюшенна. Менее выражена патология сердца. Интеллект пациентов сохранен; они долго сохраняют способность самостоятельно передвигаться, могут иметь детей.
Миодистрофия Эмери
Мышечная дистрофия Эмери-Хогана наследуется сцепленно с Х-хромосомой. Рано развиваются ретракции пяточных сухожилий, при ходьбе отмечают опору на пальцы, а также проявление «утиной» походки. Отмечают миокардиодистрофию, множественные контрактуры крупных суставов, ригидность позвоночника, бочкообразную грудную клетку. Активность КФК умеренно повышена. Течение медленно прогрессирующее. Интеллект сохранен.
Миодистрофия Роттауфа (фиброзирующая)
Дебют мышечной дистрофии происходит в детском возрасте, обычно в 4-12 лет. Возникают выраженные сухожильные контрактуры. Отмечают ограничения тыльного разгибания стоп, сгибания шеи. Вследствие фиброза мышц формируются патологические позы, приводящие к невозможности сгибания позвоночника. Миодистрофический процесс медленно прогрессирует. Появляются мышечная слабость и умеренные гипотрофии, больше в лопаточно-плечевой области. Интеллект сохранен. Развивается кардиомиопатия. Характерна выраженная гиперферментемия. ЭМГ выявляет изменения, указывающие на первичный миодистрофический процесс.
Ювенильная миодистрофия
В первую очередь болезнь характеризуется атрофией мышц таза. Ранним проявлением заболевания служит «утиная» (миопатическая) походка. Пациент испытывает затруднения при попытке сесть из положения лежа. Выявляют поясничный гиперлордоз, «лягушачий» живот, атрофии верхних конечностей (форма Лейдена-Мебиуса). Возможно развитие умеренных псевдогипертрофий. На фоне вовлечения в процесс межреберных мышц, диафрагмы может возникнуть дыхательная недостаточность.
У больных вероятны эндокринопатии (ожирение) и вегетативная дистония. Течение миодистрофического процесса относительно мягкое. При неблагоприятных условиях (например, при физических нагрузках) возможно быстрое прогрессирование процесса.
На ЭМГ при мышечной дистрофии присутствует картина первичного миодистрофического процесса. На ЭНМГ скорость импульса в пределах возрастной нормы. В крови определяется умеренная гиперферментемия.
Миодистрофия плече-лопаточно-лицевая (Ландузи)
Заболевание наследуется аутосомно-доминантно. Предположительно патологический ген локализован на хромосоме 4. Отмечается выраженная пенетрантность гена.
Дебют заболевания обычно происходит к 20 годам, болезнь начинается со слабости мышц лица. Рано наблюдаются «губы тапира», улыбка Джоконды). Со временем нарастает похудание и слабость передней зубчатой и большой грудной мышц. Позже миодистрофический процесс затрагивает перонеальную группу мышц, возникает походка «степпаж». Развивается умеренная псевдогипертрофия мышц. Креатин-креатининовый обмен нарушен умеренно.
Миодистрофия окулярная (Грефе)
Заболевание дебютирует до 30-летнего возраста. Нарастает поражение глазных мышц, которое протекает без диплопии, приводит к обездвиженности глазных яблок (параличу взора). Сначала часто поражается мышца, поднимающая верхнее веко; в поздней стадии миодистрофического процесса наблюдается двусторонний птоз. Иногда вовлекаются мимические, бульбарные и скелетные мышцы.
Миодистрофия окулофарингеальная
Окулофарингеальная миодистрофия — классическая наружная офтальмоплегия с дисфагией и дисфонией, наследуемая аутосомно-доминантно. В 1961 г. заболевание описано у представителей франко-канадской популяции.
Классический вариант болезни — прогрессирующая офтальмоплегия с дисфагией и дисфонией, сопровождаемая птозом верхних век. Другой вариант болезни протекает с присоединением пареза мышц, обеспечивающих движения глаз, мимической и жевательной мускулатуры, мышц шеи. При третьем, редком варианте в процесс вовлекаются также мышцы конечностей. Активность ферментов (КФК и ЛДГ) несколько повышена.
Миодистрофия Дрейфуса
Мышечная дистрофия Дрейфуса проявляется нарастающей слабостью мышц, преимущественно тазового пояса и нижних конечностей. Характерна походка больного с опорой на большие пальцы; отмечается поясничный гиперлордоз.
Особенность этой формы миодистрофии — формирование выраженных контрактур локтевых и других суставов. Нередко поражается миокард, больной отстает в психическом развитии.
Миопатии митохондриальные
При митохондриальных миопатиях биохимический дефект локализован в митохондриях клеток, что выявляют при биохимическом и ультрамикроскопическом исследованиях. Чаще всего дебют заболевания происходит на 2-м десятилетии жизни.
На ранних стадиях возникают птоз, наружный офтальмопарез (без диплопии вследствие симметричности поражения глазодвигательных мышц), слабость проксимальных мышцах, сухожильная гипо- и арефлексия.
Длительность прогрессирования мышечной дистрофии вариабельна: от месяцев до десятилетий. Клинико-нейрофизиологические исследования (ЭМГ, ЭНМГ) при митохондральных миопатиях выявляют миодистрофические и невропатические проявления.
Диагностика
Для постановки диагноза необходимы нейрофизиологические, биохимические и патогистологические исследования.
Локальная ЭМГ. У больных миопатиями регистрируется патологическая интерференция с высокой частотой полифазных потенциалов и укорочением времени формирования отдельных осцилляций.
Биохимическое исследование. На ранних стадиях активность КФК крови увеличивается в 50 раз и более; ЛДГ — в 5-7 раз; ФДА — в 2-5 раз; в поздних стадиях снижается до возрастной нормы.
Патогистологическое исследование. Определяются признаки ПМД:
- перерождение мышечной ткани;
- беспорядочное расположение разнокалиберных мышечных волокон;
- чередование нормальных, атрофированных и (в некоторых мышцах) гипертрофированных волокон;
- атрофия мышечных волокон в длину и в поперечнике;
- пролиферация ядер с их расположением под сарколеммой и внутри волокна.
Лечение мышечных дистрофий
Лечение первичных направлено на замедление темпа развития заболевания и максимальное сохранение способности больного к самообслуживанию.
Тактика лечения ПМД:
- диетотерапия с целью избежать развития у больного избыточной массы тела;
- и двигательная активность, в частности, для поддержания функций опорных суставов и предотвращения контрактур;
- дыхательная гимнастика;
- медикаментозная терапия;
- социально-психологическая реабилитация;
- ортопедическая помощь.
При некоторых формах миодистрофий, в частности при миодистрофии Дюшенна, применение глюкокортикоидов иногда позволяет отодвигать наступление обездвиженности больного на годы. Поскольку такое лечение длительное и обычно сопровождается многими осложнениями, необходимо обдуманное назначение глюкокортикоидов. При ПМД применяют (с учетом возможных противопоказаний) преднизолон 1-2 мг/кг утром, через день, возможен и ежедневный прием преднизолона при мышечной дистрофии (утром однократно в дозе 0,75 мг/кг/сутки). Авторы предлагают применять также препарат этой же группы — дефлазакорт, обладающей меньшими побочными эффектами, приблизительно в той же дозе (по эффективности 6 мг дефлазакорта соответствуют 5 мг преднизолона). Длительность лечения зависит от эффективности и выраженности побочных действий препарата.
Показана симптоматическая и общеукрепляющая терапия. В частности, рекомендуют применение аденозина фосфата, трифосаденина, витамина Е, коферментов (например, кокарбоксилазы), негормональных анаболических средств (этилтиобензимидазола, оротовой кислоты), инозина, препаратов калия. При этом надо иметь в виду недоказанность объективных проявлений эффективности этих препаратов.
Преднизолон внутрь (утром) по 1-2 мг/кг/сутки через день, длительность терапии определяют индивидуально, или Преднизолон внутрь (утром) по 0,75 мг/кг/сутки ежедневно, длительно или Дефлазакорт внутрь по 6 мг, длительно.
Прогноз при мышечных дистрофиях
Прогноз наследственных миопатий зависит от формы. Поскольку у большинства больных заболевание носит неуклонно прогрессирующий характер, то прогноз неблагоприятный.
Больные миодистрофией псевдогипертрофической Дюшенна обычно умирают на 3-м десятилетии жизни, чаще от прогрессирующей сердечной недостаточности. При псевдогипертрофической мышечной дистрофии Беккера-Кинера и мышечной дистрофии Эмери-Дрейфуса-Хогана больные обычно доживают до 40-60 лет. При миодистрофии Роттауфа-Мортъе-Бейера пациенты нередко доживают до 30-50 лет.
Статью подготовил и отредактировал: врач-хирургМышечная дистрофия (МД) - это группа заболеваний, характеризующихся прогрессирующей слабостью и мышечной дегенерацией. Мышцы постепенно атрофируются - теряют свой объем и, следовательно, силу.
Это болезни генетического происхождения, которые могут возникать в любом возрасте: с самого рождения, в детстве или во взрослой жизни. Существует более 30 форм заболеваний, которые различаются по возрасту появления симптомов, характеру пораженных мышц и степени тяжести. Большинство типов дистрофий постепенно осложняются и имеют необратимые последствия. В настоящее время лечения МД все еще не существует. Наиболее известным и распространенным типом заболеваний является миопатия Дюшенна.
В ходе развития МД страдают в первую очередь основные мышцы, которые способствуют произвольному движению, включая мышцы, бедра, ног, рук и предплечья. В некоторых случаях могут быть затронуты респираторные мышцы и сердце. Люди с мускульной дистрофией постепенно теряют свою мобильность при ходьбе. Другие симптомы могут быть связаны с мышечной слабостью, включая сердце, желудочно-кишечные, глазные проблемы.
Дистрофия или миопатия? Термин «миопатия» является общим названием для всех патологий М. Д. Мышечные дистрофии - это особые формы миопатий. Однако в повседневном языке термин миопатия часто используется для обозначения дегенерации мышц.
Миопатия относится к редким и неизлечимым заболеваниям. Трудно вывести точную статистику, поскольку она объединяет различные болезни. Согласно некоторым исследованиям, около 1 из 3 500 человек страдают от этого заболевания.
Например:

Частота и тип заболеваний зависит от конкретной страны :

Причины заболевания и лечение
Причиной данной патологии являются генетические заболевания, то есть дефект (или мутация) гена, необходимого для нормального развития мышц. Когда этот ген мутирует, мышцы больше не в состоянии нормально функционировать - они теряют свой силовой потенциал и в результате атрофируются.
В ходе миопатии участвует несколько десятков разных генов. Чаще всего это гены, «производящие» белки, которые расположены в мембране мышечных клеток.
Например:
- Миопатия Дюшенна связана с дефицитом дистрофина - белка, расположенного под мембраной мышечных клеток, который играет роль в сокращении мышц.
- Почти у половины врожденных МД причиной является дефицит мерозина - белка, составляющего мембрану клеток мышцы.
 Как и многие генетические заболевания, миопатия чаще всего передается родителями их ребенку. Реже эти заболевания могут «появляются» спонтанно, когда ген мутирует случайно. В этом случае больной ген отсутствует у родителей или других членов семьи.
Как и многие генетические заболевания, миопатия чаще всего передается родителями их ребенку. Реже эти заболевания могут «появляются» спонтанно, когда ген мутирует случайно. В этом случае больной ген отсутствует у родителей или других членов семьи.
Как правило, МД передается рецессивно. Другими словами, для того чтобы болезнь выражалась, оба родителя должны быть носителями и передавать ребенку ненормальный ген. Болезнь не проявляется у родителей по той причине, что у каждого из них есть только один аномальный ген, а не два. Для нормального функционирования мышц достаточно одного нормального гена.
Кроме того, некоторые формы миопатии затрагивают только мальчиков: это миопатия Дюшенна и Беккера. В обоих случаях ген, участвующий в этих двух заболеваниях, расположен в Х-хромосоме, которая существует в единственной копии у мужского пола.
Симптомы заболевания
МД проявляются мышечной слабостью, которая имеет тенденцию к постепенному ухудшению, симптомы варьируются в зависимости от типа патологии. В зависимости от случая могут присутствовать и другие симптомы, такие как сердечные и респираторные расстройства, аномалии глаз (пороки развития, катаракта), интеллектуальный дефицит, гормональные нарушения и т. д.
Характеристики наиболее распространенных патологий
 Мышечная миопатия Дюшенна
. Чаще всего симптомы начинаются примерно в возрасте от 3 до 5 лет. Из-за ослабления мышц ног дети, которые ходили «нормально», часто падают и с трудом встают. Бегать, ходить и прыгать становится для них все труднее. Мышцы, когда они ослабляются, теряют свой объем, за исключением икроножных мышц, которые могут даже увеличиваться путем замены мышечной массы жиром.
Мышечная миопатия Дюшенна
. Чаще всего симптомы начинаются примерно в возрасте от 3 до 5 лет. Из-за ослабления мышц ног дети, которые ходили «нормально», часто падают и с трудом встают. Бегать, ходить и прыгать становится для них все труднее. Мышцы, когда они ослабляются, теряют свой объем, за исключением икроножных мышц, которые могут даже увеличиваться путем замены мышечной массы жиром.
Дети часто жалуются на судороги и мышечные боли. Болезнь развивается довольно быстро, как только появляются первые симптомы. Обычно использование инвалидной коляски требуется примерно в возрасте 12 лет. Такого рода нарушения приводят к сколиозу и деформациям суставов. Кроме того, у некоторых детей наблюдается умственная отсталость. К концу подросткового возраста часто возникают сердечные осложнения (сердечная недостаточность), а также респираторные проблемы, требующие искусственной подачи воздуха. Средняя продолжительность жизни (от 20 до 30 лет в среднем).
Миопатия Беккера . Симптомы сравнимы с симптомами М. Д. Дюшенна, однако они менее выражены, а развитие заболевания происходит медленнее. Симптомы начинаются в 5−15 лет, иногда позже, характеризуются прогрессирующей потерей силы мышц в конечностях и в окрестностях туловища. В более чем половине случаев ходьба остается возможной до возраста 40 лет.
 Миопатия Штейнтера
. Это одна из трех наиболее распространенных миопатий у взрослых и чаще всего встречается в Квебеке. Симптомы варьируются от человека к человеку. Несмотря на то что они обычно появляются в возрасте 30−40 лет, существуют более ранние формы (ювенильные и врожденные).
Миопатия Штейнтера
. Это одна из трех наиболее распространенных миопатий у взрослых и чаще всего встречается в Квебеке. Симптомы варьируются от человека к человеку. Несмотря на то что они обычно появляются в возрасте 30−40 лет, существуют более ранние формы (ювенильные и врожденные).
Также наблюдается Миотония - аномальное и продолжительное сокращение мышц (мышца расслабляется слишком медленно), особенно выражается в руках, а иногда и на языке. Также могут быть затронуты мышцы лица, шеи и лодыжек. Часто присутствуют сердечные и дыхательные нарушения, которые являются потенциально серьезными. Нередко наблюдаются пищеварительные, гормональные, глазные расстройства, а также бесплодие и раннее облысение.
Миопатия поясничного отдела . Симптомы обычно проявляются в детстве (10 лет) или в раннем взрослом возрасте (около 20 лет). Мышцы плеч и бедер постепенно ослабевают, в то время как мышцы головы, шеи и диафрагмы обычно не затрагиваются. Если некоторые формы сопровождаются дыхательными нарушениями, то при этом типе дистрофии такие аномалии отсутствуют. Сердечные нарушения встречаются редко. Эволюция (развитие заболевания) очень изменчива, в зависимости от формы.
Миопатия Дежерина-Ландузи или плечелопаточная дистрофия . Симптомы обычно появляются в позднем детстве или в зрелом возрасте (от 10 до 40 лет). Как следует из названия, миопатия затрагивает мышцы лица, плеч и рук. Таким образом, больному становится сложно выразить улыбку, произнести некоторые предложения и закрыть глаза. Потеря подвижности происходит примерно в 20% случаев. Заболевание развивается медленно, продолжительность жизни нормальная.
 Врожденные МД
. Симптомы варьируются от одной формы к другой и присутствуют при рождении или в первые месяцы жизни. Ребенок имеет небольшой мышечный тонус, ему трудности сосать и глотать, иногда даже дышать. Эти дистрофии могут сопровождаться, в частности, пороками головного мозга, умственной отсталостью, аномальным развитием глаз.
Врожденные МД
. Симптомы варьируются от одной формы к другой и присутствуют при рождении или в первые месяцы жизни. Ребенок имеет небольшой мышечный тонус, ему трудности сосать и глотать, иногда даже дышать. Эти дистрофии могут сопровождаться, в частности, пороками головного мозга, умственной отсталостью, аномальным развитием глаз.
Окуло-глоточная миотония . Это заболевание относительно распространено в Квебеке. Симптомы обычно появляются около 40 или 50 лет. Первые признаки болезни проявляются опустившимися веками, за которыми следуют слабость мышц глаз, лица и горла (глотки), вызывая трудности с глотанием пищи. Прогрессирование заболевания происходит медленно.
Исследования и прогресс
С 2005 года для лечения пациентов с развивающимся поражением мышц все чаще используются стволовые клетки. Для лечения мышечной дистрофии этим методом могут быть рассмотрены различные варианты заболевания, такие как: мышечные дистрофии Дюшенна, Беккера, миопатия поясничного и плечевого отдела.
Целью лечения является регенерация потерянных и поврежденных мышечных волокон с использованием регенеративного потенциала стволовых клеток. Для этого большое количество стволовых клеток вводится при помощи нескольких внутривенных и внутримышечных инъекций, что позволяет лучше нацеливать терапию именно на пораженную группу мышц.
Возможный прогресс
Терапия с применением стволовых клеток может обеспечить улучшение в плане мышечной массы, силы, движений, баланса, тремора и ригидности мышц. Стволовые клетки также могут замедлить будущую потерю мышечного объема и уменьшить симптомы.
Важно отметить, что лечение не является окончательным лекарством от этого заболевания и никоим образом не может решить проблему потери мышечных волокон. По этой причине прогресс после такого лечения не может быть постоянным. Исследования в этой области все еще ведутся.
Семейства заболевания
Обычно существуют два основных семейства МД:

Эволюция дистрофии
Эволюция (развитие заболевания) МД сильно варьируется от одной формы к другой, а также от одного человека к другому. Некоторые формы быстро развиваются, что приводит к ранней утрате подвижности и ходьбе, а иногда и к смертельным сердечным или респираторным осложнениям, в то время как другие развиваются очень медленно - в течение десятилетий. Большинство врожденных мышечных дистрофий, например, которые мало выражены или почти незаметны, позже могут проявятся внезапно и с серьезными последствиями.
Возможные осложнения
 Осложнения сильно различаются в зависимости от типа патологии. Некоторые нарушения могут затрагивать респираторные мышцы или сердце, иногда с очень тяжелыми последствиями.
Осложнения сильно различаются в зависимости от типа патологии. Некоторые нарушения могут затрагивать респираторные мышцы или сердце, иногда с очень тяжелыми последствиями.
Таким образом, сердечные осложнения довольно распространены, особенно у мальчиков с мышечной дистрофией Дюшенна.
Кроме того, дегенерация мышц заставляет тело и суставы деформироваться постепенно: на фоне этого у больных может развиваться сколиоз. Часто наблюдается сокращение мышц и сухожилий, что приводит к их стягиванию. Все эти нарушения приводят к деформации суставов: ноги и руки повернуты внутрь и вниз, деформируются колени или локти.
Также известно, что болезнь сопровождается тревожными или депрессивными расстройствами, поэтому больным требуется много внимания и поддержки, в первую очередь со стороны близких.