Масаж при лікуванні м'язової дистрофії. Лікувальна фізична культура при прогресуючій м'язовій дистрофії – лікувальна фізкультура у клініці нервових хвороб. Вправи з низьким рівнем впливу
Нормальний та атрофований м'язи
Вкрай важливо виконувати вправи при атрофії м'язів ніг. Цей медичний термін означає виснаження м'язових тканин.
Реальним винуватцем більшості виявлених випадків цього захворювання є малорухливий спосіб життя.
Людям, які активно займаються спортом боятися цієї недуги не варто.
Атрофія м'язів ніг: симптоми та ознаки
Пошкоджені м'язиЦе один з основних симптом атрофії м'язів ніг. Іноді можна візуально спостерігати як атрофується м'язова тканина. Не завжди можна чітко розглянути на початку, але потім процес стає помітнішим. Якщо приходить розуміння, що перебувати у вертикальному положенні стає важко, то краще сходити на огляд до лікаря, щоб переконатися, що все гаразд. Це особливо актуально після травм, які могли завдати шкоди нервовим закінченням, пов'язаним із м'язами.
Біль та проблеми при русі- Ознака м'язової атрофії. Пацієнти можуть помічати, що вони регулярно болить спина чи є проблеми під час ходьбі. Жорсткі дерев'яні рухи. Тяжкі відчуття при спробах пересуватися. Ці симптоми схожі у всіх пацієнтів.
Серцева недостатність. На жаль багато хто забуває, що серце – це теж м'яз. Вона також потребує постійних тренувань. У найважчих випадках може розвинутись серцева недостатність від виснаження м'язів. Ослаблення м'язових волокон призводить до того, що серце перестає ефективно працювати і зрештою зупиняється. Якщо під час фізичної активності воно б'ється надто часто і з'являється почуття слабкості, це привід відвідати лікаря.
В'язані м'язи. Перша ознака появи атрофії – це видозміна м'язів. Вони стають слабкими та в'ялими. Можна помітити, що вони знаходяться не в тому стані, що раніше або що шкіра починає розтягуватися від ваги м'язів. Також можна виявити, що фізичні навантаження даються складнішими. У найзапущеніших випадках людина перестає виконувати найпростіші завдання. Іноді пацієнт не може навіть сидіти на стільці протягом тривалого часу.
Дуже важливо стежити за станом свого здоров'я, оскільки симптоми атрофії зовні помітні не відразу.
Лікування м'язової атрофії вправами
 Прості та складні
Прості та складні Вправи при атрофії м'язів ніг - це дієве лікування. Найчастіше вони можуть повернути назад дії від захворювання. Існують тяжкі випадки. У прикутих до ліжка пацієнтів може не бути можливості повністю змінити наслідки м'язової недуги, але можна зупинити шкоду тілу, що завдається.
Якщо стан хворого серйозний, то дуже важливо працювати з кваліфікованим лікарем чи терапевтом. Професіонал своєї справи допоможе розробити спеціальну програму фізичних вправ, яка не надмірно напружуватиме серце та пошкоджені м'язи.
Пацієнти, які страждають на атрофію м'язів, викликану пошкодженням нервів, можуть потребувати коригування опорно-рухового апарату. У багатьох випадках остеопати виконують скелетно-м'язові маніпуляції, щоб зменшити стиснення нервів у хребті. Таким чином, має вийти полегшити тиск на нерв, який створює пошкодження. Це допоможе повернути зв'язок із м'язом.
Якщо нерв був пошкоджений при травмі, то дуже важливо виконувати тільки ті вправи, які не посилюватимуть стан пацієнта.
Найкраще лікування – це вставати та рухатися. Виконувати вправи потрібно настільки суворо, наскільки це можливо. Дуже важливо дотримуватись створеної лікарем програми тренувань. Якщо не вдається робити швидкі рухи, то робити це поступово повільно нарощуючи темп.
Вправи для літніх людей при атрофії ніг
Літні люди перебувають у зоні ризику. Найчастіше саме вони страждають від м'язової атрофії. Тому перебуваючи в похилому віці, слід зробити своїм пріоритетом щоденні прогулянки. Головне – використовувати м'язи, не даючи їм атрофуватися.
Постійні фізичні навантаження допоможуть не лише застерегти себе від м'язової атрофії, а й покращити здоров'я загалом. Можна ходити на пробіжку, їздити велосипедом, займатися плаванням або просто здійснювати регулярні піші прогулянки. Потрібно відразу уважно ставитись до свого тіла. Це один із найкращих інструментів, що природа дала людині. Його треба берегти.
Дивіться відео вправ при атрофії м'язів ніг:
Є генетичним захворюванням. Це нездужання, пов'язане з порушенням будови м'язових волокон. М'язові волокна при цій хворобі зрештою розпадаються, і втрачається здатність до пересування. М'язова дистрофія Дюшенна передається зчеплене зі статтю, хворіють, як правило особи чоловічої статі. Виявляє себе вже у дитячому віці.
Крім м'язових порушень м'язова дистрофія Дюшенна також призводить до скелетних деформацій і може супроводжуватися дихальною та серцевою недостатністю, розумовими та ендокринними порушеннями. Радикального способу лікування, що дозволяє викорінити хворобу, поки що немає. Усі існуючі заходи є лише симптоматичними. Досить рідко хворим вдається пережити кордон 30 років.
В даний час відомі основи прогресуючих м'язових дистрофій, особливо типу Дюшенна, ген розташований на короткому плечі Х-хромосоми (Х21). Мутація призводить до повної відсутності дистрофіну білка (продукту цього гена). У здорових дистрофін знаходиться у великих кількостях у м'язах та у тканині мозку. Відсутність дистрофіну порушує цілісність сарколеми, м'язи, що веде до втрати внутрішньоклітинних компонентів, підвищеного входу кальцію і, як наслідок до загибелі міофібрил.
Дефіцит дистрофіну в тканині головного мозку у хворих на прогресуючу м'язову дистрофію Дюшенна може бути причиною олігофренії. Кодуючий дистрофії ген є дефектним і за дистрофії Беккера.
М'язова дистрофія Дюшенна - симптоми та діагностика.
У проявах із симптомів хвороби прогресуючі м'язові дистрофії треба відзначити слабкість і атрофію м'язів, що частіше і раніше виявляються в ближніх до тіла відділах рук і ніг, зниження і пізніше зникнення глибоких рефлексів, збільшення в обсязі деяких м'язів - частіше литкових, дельтовидних, сідничних - при зниженні сили у них, контрактури, обмеження пасивних рухів у суглобах при укороченні м'яза внаслідок склерозу.
Характерні: симптом крилоподібних лопаток, осиної талії, вільних надпліч, качиної ходи, підйому «драбинкою», за відсутності чутливих та тазових порушень.
- Діагностика прогресуючої м'язової дистрофії проводиться на підставі:
- Сімейний анамнез, тип успадкування (вивчення родоводів);
- Вік початку прояву хвороби;
- Характер та темп прогресування;
- Своєрідність топографії м'язових атрофій та послідовність їх поширення.
- Форми, що найчастіше зустрічаються:
- Прогесуюча м'язова атрофія псевдогіпертрофічна Дюшенна, найпоширеніша. Успадковується за рецесивним, зчепленим із підлогою типу. Хворіють лише хлопчики. Хвороба починається у віці близько 3 років з м'язів тазового пояса - хода, що перевалюється («качина»), часті падіння. Характерні псевдогіпертрофії м'язів, тугорухливість у суглобах через ретракцію сухожиль. Часто уражається серцевий м'яз. Хвороба швидко розвивається (ураження м'язів плечового пояса, тулуба, дихальних). Знерухомлення настає через 5- 8 років від початку захворювання. Часто буває мозкова патологія у формі розумової відсталості, ендокринно-обмінних порушень. Постійні та зміни кісткової системи: деформація стоп, хребта, грудної клітки, у 50% хворих атрофія діафізів довгих трубчастих кісток.
Легким варіантом хвороби Дюшенна є форма Беккера з тим самим типом успадкування, порушенням синтезу дистрофіну, ураженням тих самих м'язів. Диференціальний діагноз між прогресуючими м'язовими дистрофіями Дюшенна та Беккера важливий при судженні про перебіг захворювання, прогноз. Хвороба Дюшенна починається у віці 3 років, Беккера - в 15-20, вік на момент втрати здатності до ходьби при прогресуючій м'язовій атрофії Дюшенна - 8-10 років, а при формі Беккера - близько 50 років.
При обох формах хвороби спочатку уражаються м'язи тазового пояса, але перехід атрофічного процесу на плечовий пояс при прогресуючій атрофії м'язів Дюшенна виявляється через 3-6 років, при дистрофії Беккера - через 10-25 років. Ступінь псевдогіпертрофій однакова, контрактури пізні, але при формі Дюшенна виражені, а при периферичній м'язовій дистрофії Беккера м'які, ураження міокарда при формі Дюшенна зустрічається часто, при формі Беккера - рідко. Відставання у психічному розвитку, смерть до 15 років зустрічаються лише за міодистрофії Дюшенна;
- Міодистрофія Ерба-Рота, кінцево-поясна. Успадковується за аутосомно-рецесивним типом, ген локалізований на 15-й хромосомі. Поширеність її 1,5-3,2 на 100 000 населення. Непоодинокі спорадичні випадки. Починається у віці 6-20 років, частіше у 14-16, звідси ще одна її назва - «юнацька», хоча нерідко хвороба починається і після 20 років (пізні форми). Початок, як правило, зі слабкості в м'язах тазового поясу. Типовий середній темп прогресування - від початку захворювання до знерухомлення зазвичай минає 10-15 років. На кінцевих стадіях є ураження м'язів тазового, плечового пояса, м'язів тулуба. Біохімічні відхилення за цієї форми виражені помірно, псевдогіпертрофії м'язів рідкісні.
- Міодистрофія Ландузі-Дежеріна (лице-лопаткова та плечова). Успадковується за аутосомно-домінантним типом, ген знаходиться на 4-й хромосомі. Зустрічається щодо рідко (0,4-0,9 на 100 000 населення). Початок хвороби віком близько 20 років. Характерний повільний темп прогресування, від початку захворювання до виражених порушень пересування зазвичай минає 20-30 років, іноді повна знерухомленість не настає. Більшість хворих зберігають можливість самостійного пересування та самообслуговування до глибокої старості. Спочатку уражаються м'язи обличчя (слабкість кругового м'яза очей, рота, мімічних м'язів).
Характерні симптоми: «поліроване чоло», «поперечна усмішка», «губи тапіра». У розгорнутій стадії хвороби внаслідок гіпотрофії м'язів плечового пояса, широкого м'яза спини відзначається виражений симптом «крилоподібних лопаток», своєрідна деформація грудної клітки з її різким ущільненням та ротацією плечових суглобів усередині. При подальшій генералізації страждають м'язи тазового пояса або процес відразу поширюється на великогомілкові та перонеальні м'язи. Цей варіант генералізації сприятливіший для трудового прогнозу, оскільки корекція рухових розладів у дистальних відділах ніг ортопедичним взуттям допомагає довго зберігати можливість пересування.
- Дані додаткових досліджень:
- ЕМГ, ЕНМГ. Виявляються характерні зміни біоелектричної активності при глобальній ЕМГ (зниження амплітуди осциляції у спокої та при максимальному довільному скороченні та збільшення частки поліфазних потенціалів у уражених м'язових групах); на ЕНМГ – підвищення швидкості проведення імпульсу на ранній стадії ПМД (має значення при діагностиці);
- ЕКГ, луна-КГ - основне значення при міодистрофії Дюшенна;
- Результати біопсії м'язів;
- Пряме дослідження гена дистрофіну (визначення в ДНК клітин хоріону плода за допомогою ланцюгової полімеразної реакції);
- Біохімічні дослідження. Найбільше діагностичне значення має виявлення значно збільшеної активності КФК у сироватці крові при ПМД Дюшенна та Беккера. Підвищується активність ЛДГ, ACT, АЛТ;
- КТ, МРТ (церебральна атрофія при міодистрофії Дюшенна);
- КТ м'язів (структурна характеристика, залежно від форми ПМД);
- Консультативний висновок терапевта, ендокринолога, офтальмолога;
- Медико-генетичне консультування.
Лікування м'язової дистрофії Дюшенна.
Жодних специфічних методів лікування м'язової дистрофії Дюшенна не існує. Лікування спрямоване лише на специфічні симптоми та прояви. Варіанти лікування повинні включати активні та пасивні вправи. Хірургія може бути рекомендована для лікування контрактур або лікування. Брекети можуть бути використані для запобігання розвитку контрактур. Використання механічних засобів (наприклад, тростини, підтяжки та інвалідні візки) може бути необхідним для деяких пацієнтів.
Кортикостероїди (Преднізолон і дефлазакорт) часто використовуються в лікуванні осіб з м'язовою дистрофією Дюшенна. Ці препарати уповільнюють прогресування м'язової слабкості та затримують втрату функції пересування на 2-3 роки. Лікування м'язової дистрофії Дюшенна спрямоване на підтримці фізичної активності пацієнта та покращення якості його життя; як правило, швидко стає неефективним.
- Фізичні вправи виконують систематично та за певною схемою. Короткі перерви показані у разі виникнення болю в м'язах і м'язової втоми.
- Використання протезів дозволяє хворим рухатися та уповільнює формування сколіозу.
- Підтримка дихання, ШВЛ під час сну для запобігання синдрому нічної гіповентиляції.
- Експериментальні методи, особливо генна терапія (гени дистрофіка та утрофіну), надзвичайно перспективні, хоча і не отримали поки клінічного поширення.
Хірургічне лікування.
Ортопедичне втручання необхідне за наявності контрактур та фіксації суглобів.
Лікарська терапія.
- Глюкокортикоїди (преднізолон по 0,75 мг/кг/добу) збільшують м'язову силу у хлопчиків, які страждають на м'язову дистрофію Дюшенна, уповільнюючи прогресування захворювання.
- При тривалій стероїдній терапії необхідний ретельний контроль розвитку побічних ефектів, що включає спостереження за масою тіла, артеріального тиску, станом слизової оболонки ШКТ (шлунково-кишкового тракту) та імунної системи.
Спостереження.
- Рання діагностика ураження внутрішніх органів дає змогу збільшити тривалість життя пацієнтів.
Течія та прогноз.
- Перебіг м'язової дистрофії Дюшенна швидкопрогресуючий, злоякісний.
- Значні рухові розлади, що розвиваються до другого десятиліття життя, обмежують самостійне пересування хворих.
- Смерть настає на другому чи третьому десятилітті життя, часто внаслідок пневмонії.
- Перебіг м'язової дистрофії Беккера повільно прогресує. Хворі тривалий час зберігають працездатність. Профілактика полягає у генетичному консультуванні.
Прогноз м'язової дистрофії Дюшенна.
М'язова дистрофія Дюшенна пошкоджує всі скелетні м'язи, м'язи серця та дихальні м'язи (на більш пізніх стадіях). Хворі на МДД, як правило живуть тільки до підліткового віку або помирають у віці 30-40 років.
Останні досягнення в галузі медицини дозволяють сподіватися на збільшення тривалості життя хворих на цей розлад. Іноді (але дуже рідко) хворі з МДД доживали до 40-50 років, але лише за допомогою використання належного додаткового обладнання (інвалідних колясок та ліжечок), вентиляційної підтримки дихання (за допомогою трахеостомії або спеціальної дихальної трубки), очищення дихальних шляхів та прийняття необхідних серцевих препаратів. Крім того, для збільшення тривалості життя необхідно на ранніх етапах захворювання спланувати механізм догляду за хворим на пізніших етапах.
М'язова дистрофія — це генетичне захворювання, у якому організм не створює достатньої кількості білка підтримки м'язової сили. Існує кілька типів розладів, і ваш діагноз може вплинути на тип лікування, яке ви використовуєте. Немає відомого лікування для м'язової дистрофії, тому призначені процедури допомагають зменшити симптоми, збільшити рухливість та сповільнити прогрес захворювання. Фізіотерапія застосовується при лікуванні м'язової дистрофії у пацієнтів молодого та похилого віку. Вправи можуть збільшити м'язову силу та діапазон руху. У статті розглянемо, як лікувати м'язову дистрофію.
Як лікувати м'язову дистрофію
- Створіть план лікування з лікарем. Багато людей, які страждають на це захворювання, починають використовувати кортикостероїдні препарати. Однак вони мають ризик перелому кісток. Обговоріть ваші варіанти з вашим лікарем на початку хвороби, якщо це можливо.
Ваш лікар зможе порадити вам кожен крок та допомогти вам знайти правильний курс лікування вашої м'язової дистрофії.
- Стабілізуйте дихання та роботу серця. Вправи можуть призвести до збільшення артеріального тиску та задишки, тому перед початком фізичної терапії ви повинні пройти тести на серцево-судинну та дихальну систему.
- Лікарі можуть призначити кисневий апарат, пристрій апное сну або вентилятори для пацієнтів з дистрофією м'язів, які мають проблеми з диханням.
- У тяжких випадках кардіостимулятор може бути вставлений у тіло, щоб регулювати биття серця.
- Запитайте допоміжні засоби. Якщо ви страждаєте від м'язової слабкості, ваш лікар може призначити тростину, інвалідний візок або ходунки, щоб знизити ризик падіння. Це допоможе вам вирішити проблеми з мобільністю навколо вашого будинку, і коли ви вийдете на вулицю привселюдно.
- Фізична терапія. Попросіть рекомендації фізіотерапевтів, які спеціалізуються на дистрофії м'язів. Люди з особливими знаннями про стан, найімовірніше, будуть ефективними. Зателефонуйте до кількох відділень фізичної терапії, щоб дізнатися про їхній досвід з вашим конкретним типом м'язової дистрофії.
- Починайте фізіотерапію з контрольованою вправою. Це може тривати кілька тижнів або місяців, перш ніж ви зможете розробити звичайне тренування. Не поспішайте вибирати фізіотерапевта та проходити попередню консультацію.

Вправи з низьким рівнем впливу
- Як лікувати м'язову дистрофію – почніть здійснювати серцево-судинні вправи з низьким рівнем впливу. Під керівництвом вашого фізичного терапевта починайте регулярне плавання, гуляючи плоскими поверхнями або їздити на велосипеді. Заплануйте вправу, яка заряджає енергією, а не втомлює.
- Проходьте коротку дистанцію щодня. Коротка 10-20 хвилинна прогулянка щодня може бути дуже корисною для ваших м'язів і зробить багато користі. Частіші короткі прогулянки краще, ніж маленькі тривалі прогулянки.
Вправи з низьким рівнем впливу мають більше фізичних переваг для людей із м'язовою дистрофією, ніж вправи з високою віддачею, що стимулюють спазми наступного дня. .
- Плавання. Спробуйте плавати протягом короткого періоду часу (близько 10-20 хвилин) один раз на день або близько того. Цей більш короткий період активності буде легшим для вашого тіла і принесе вам більше, ніж менше, більш тривалі сеанси плавання. Перевтома тіла інтенсивними вправами насправді шкідлива для тих, хто має м'язову дистрофію.
- Спробуйте інші вправи, щоб урізноманітнити свої тренування. Пам'ятайте, що потрібно спробувати розвинути різні м'язи за допомогою різних вправ. Виконання однієї й тієї тренування знову і знову буде зосереджено лише певній групі м'язів, у своїй, не звертаючи уваги інші.
- Зосередьтеся на руках в один день, потім перейдіть на ноги в наступний. Зробіть кілька вправ з низьким рівнем впливом під час одного тренування, а потім змініть його з деяким силовим тренуванням під час наступного тренування.
- Подумайте про використання еліптичної машини (при низькій настройці) або стаціонарного велосипеда для відносно низької ефективності тренування. ?
- Візьміть заняття з бальних танців. Бальні танці - ще один рекомендований метод додавання фізичної активності у ваше життя. Це малоефективна діяльність, яку більшість людей здатні робити. Це вимагає, щоб ви ходили, рухали руками та ногами та утримували енергію протягом певного періоду часу.
- Як лікувати м'язову дистрофію - беріть участь в активному відпочинку, щоб збільшити настрій. Життя із м'язовою дистрофією може емоційно вплинути на вас. Важливо підтримувати своє психічне здоров'я та ваше фізичне здоров'я. Включення активних рекреаційних заходів у вашому житті, особливо із соціальним аспектом, може допомогти вам відчути себе більш пов'язаними та більш контролюючими ваше життя.
Спробуйте м'яку йогу або тай - чи, що можна зробити самостійно або в груповій обстановці. Обидва пропонують розслаблюючі та уважні аспекти, які можуть допомогти вам впоратися з болем. ?
Прогресуюча м'язова дистрофія Дюшенна зустрічається приблизно у 1 з 3500 народжених хлопчиків, 1/3 з яких хворіють у результаті нової мутації. Дефектний ген Х-хромосоми був ідентифікований в 1987 р. і в тому ж році було виділено білок, що кодується цим геном дистрофії. Недолік цього білка, який, ймовірно, виконує функцію цитоскелета м'яза, веде до захворювання.
На сьогоднішній день дистрофія Дюшенна — невиліковне захворювання: хворі гинуть, прикуті до крісла-коляски та ліжка, від дихальної недостатності та інтеркурентної інфекції у підлітковому чи юнацькому віці. Дистрофія Беккера — м'якіша поточна форма в результаті мутації того ж гена.
Практика показує, що адекватні реабілітаційні заходи продовжують життя хворим, зберігаючи певний обсяг рухів, продовжуючи певну незалежність від оточуючих.
Важливо пам'ятати, що світова наука йде вперед: проводяться дослідження з лікувальної пересадки міобластів, інших методів терапії, і до часу, коли буде відкритий спосіб лікування даного захворювання, хворий повинен жити, його суглоби не повинні бути незворотно деформовані контрактурами.
При прогресуючих м'язових дистрофіях:
. виникають зони некрозу м'язових волокон;
. відбувається поступове заміщення цих зон жировою тканиною;
. розвиваються контрактури у суглобах, обмежується обсяг палень;
. вдруге знижується м'язова активність, і хворі часто бувають прикуті до крісла-коляски;
. розвивається дихальна недостатність.
Основні завдання ЛФК:
. збереження, підтримання та розвиток сяя м'язів;
. запобігання розвитку контрактур, що позбавляють хворого можливості ходьби та стояння;
. запобігання розвитку сколіозу та деформацій грудної клітки;
. навчання хворого на всі види дихальних вправ;
. навчання елементів розслаблення.
Алгоритм призначення коштів ЛФК:
1. Фізичні вправи (пасивні, активні з допомогою, активні).
2. Корекція пози.
3. Дихальні вправи.
4. Диференційований масаж.
Пасивне розтягування
Застосовується для розтягування тугих та/або укорочених м'язових тканин. Техніка: повільне, поступове розгинання суглобів з якомога більшою амплітудою та утримування в цій позиції протягом 20-30 с.Хворий повинен повністю розслабитися, не робити активних рухів, не чинити опір розтягуванню. Якщо рух робити надто швидко, хворий, особливо дитина, злякається і почне чинити опір. Пасивне обережне, але наполегливе розтягування, яке виробляється належним чином, не викликає болю, але при цьому з'являється відчуття натягу.
Увага!Деякі діти швидко починають стогнати, сподіваючись, що інструктор відмовиться від виконання вправ пасивне розтягнення. У такому разі згодом можуть розвинутися незворотні контрактури, що створюють більший дискомфорт, ніж вправи на розтягування, що колись виробляються. Тому в інтересах дитини продовжувати заняття, але потрібні твердість і доброта. З боку інструктора бажано виключити відчуття співпереживання. Пасивне розтягування має проводитися щодня, після теплових процедур та розслаблюючого масажу.
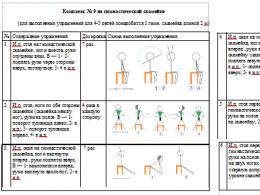
Гомілковостопні суглоби
Початкове становище пацієнта лежачи на спині, по можливості в розслабленому стані. Інструктор збоку, захоплює однією рукою (інша утримує коліно у випрямленому положенні) підошву обережно, але жорстко між першим та рештою пальців так, щоб пальці були спрямовані до п'яти. Потім обережно приводить стопу до прямого кута (90 °) або якомога млинці до цього кута, не згинаючи ногу в колінному суглобі. Коли виникає відчуття тугорухливості або опору руху, слід утримувати тиск деякий час і потім поступово рухаючи стопу ще на кілька градусів утримувати цю позицію протягом 20 с. Повторення рухів щонайменше 20 разів на кожну стопу.Колінні суглоби
1. І.п.-лежачи на спині. Положення пацієнта і захоплення п'яти буде таким самим, як і при роботі з гомілковостопними суглобами, але при цьому інструктор іншою рукою чинить тиск на стегно, відразу ж над колінною чашкою, піднімаючи п'яту, з випрямленням коліна (по 20 разів на кожне коліно).2. І.п.-лежачи на животі. Під стегно (не під коліно) підкласти маленьку подушечку, що дозволить випрямити колінний суглоб за рахунок маси нижньої кінцівки. Набагато легше робити цей прийом, якщо пацієнт лежить на кушетці, звісивши ноги.
Тазостегнові суглоби
Найбільш схильні до контрактури м'язи-згиначі і м'язи, що відводять стегно, які контролюють згинання або підйом і відведення ноги. Існують три способи розтягування м'язів-згиначів стегна. Усі вправи повинні повторюватися по 10 разів на кожну сторону.1. І.п.-лежачи на боці з випрямленою ногою, інструктор встає ззаду. Кладе одну руку на стегно пацієнта для стійкості та підводить іншу руку під стегно цієї ж ноги. Далі нога відводиться убік інструктора, у своїй розтягуються згиначі стегна. Для фіксації тазу інструктор ставить коліно область попереку хворого те щоб стегно служило упором.
2. І.п.-лежачи на животі. Одна рука кладеться на сідниці, друга - підводиться під одне стегно. Потім стегно піднімається таким чином, щоб розтягнути передні м'язи стегна.
3. І.п.-лежачи на спині. По черзі ноги наводяться до грудної клітини і утримуються пацієнтом (за допомогою інструктора) у цій позиції, якщо це можливо. Потім інструктор кладе руку трохи вище коліна випрямленої ноги, роблячи тиск вниз.
Інші м'язи стегна, які пов'язують область попереку з ногою, допомагають контролювати кут нахилу тазу та можуть впливати на кривизну хребта. Напруга цих м'язів може бути помічена, коли нога повернута всередину під час ходьби, або коли маса тіла переноситься одну ногу при стоянні.
Для розтягування цих м'язів стегна пацієнт лягає на спину, інструктор встає поруч із його стопами, дещо змістившись до ураженої ноги. Нога, м'язи якої не розтягують, піднімається таким чином, щоб не затуляти уражену ногу. Потім інструктор обережно (без ривків) підтягує уражену ногу себе середній лінії з випрямленим колінним суглобом. Повторення до 10 разів.
Ліктьові та променево-зап'ясткові суглоби
На ранніх і проміжних стадіях захворювання ці суглоби не схильні до контрактурних змін. Однак коли пацієнт починає проводити більше часу у візку, стає необхідним розтягувати ці суглоби для профілактики тугорухливості. Усі вправи повинні проводитись по 10 разів на кожну сторону.а) інструктор стоїть збоку, верхню кінцівку утримує однією рукою, при цьому долоня пацієнта знаходиться зверху, рука зігнута у ліктьовому суглобі. Потім іншою рукою лікоть дуже обережно випрямляється;
б) для виконання ротаційних рухів передпліччя треба тримати верхню кінцівку в положенні, описаному вище, а потім повертати передпліччя, але зберігати плечі в такому положенні, щоб спочатку долоня дитини виявилася нагорі і навпаки;
в) зап'ястя випрямляється шляхом утримання передпліччя біля променево-зап'ясткового суглоба. Інструктор, захопивши долоню пацієнта, проводить розгинання зап'ястя.
Корекція пози
У зв'язку зі слабкістю миші у хворих з м'язовою дистрофією порушується поза.1. І.п.-сидячи в кріслі.Стопи пацієнта повинні бути під кутом 90° і стегна повинні бути зігнуті не більше ніж на 90°. Спинка крісла має бути щільною і по можливості вертикальною або злегка відхилена назад.
Ручки крісла повинні бути на достатній висоті, щоб пацієнт міг упиратися ліктями, не сутулячи плечі. Корисно користуватися подушками чи валиками з поролону чи гуми для того, щоб правильно посадити дитину. Під час сидіння маса тіла повинна бути рівномірно розподілена на обидві сідниці. Іноді потрібно ставити маленький клин (валик) між колінами, щоб підтримати цю позицію.
Вибір правильного крісла-коляски абсолютно необхідний для благополуччя дитини та залежить від стадії захворювання. Він допоможе запобігти розвитку контрактур та сколіозів.
2. І.п.-лежачи на животі.Заохочення пацієнта до різних занять (читання, писання, малювання, перегляд телевізійних програм та ін.) не менше 2 годин на день (можна подрібнено) є важливою складовою профілактики контрактур, а також уповільнює розвиток сколіозів. Маленька подушечка чи валик, поміщені під стегна, посилюють розгинання у яких. Ноги в колінних суглобах випрямляються під вагою нижньої кінцівки.
Е.І. Богданов, Ю.Є. Микусєв, Ф.В. Таховієва, Г.Р. Халіулліна, З.А. Залялова
Сітківка - дуже важливий орган зору, який відповідає на сприйняття всіх об'єктів. Будь-які пошкодження можуть призвести до зниження зору, тому потрібно приділяти особливу увагу своїм очам.
У цій статті йтиметься про таку недугу як дистрофія сітківки. Ця хвороба характеризується пошкодженням тканин, які згодом мають властивість відмирати, внаслідок чого може настати повна сліпота. При невчасному чи неналежному лікуванні зір при дистрофії повернути буде неможливо.
Основними причинами до появи захворювання є шкідливі звички, неправильно зроблено хірургічну операцію, порушення в судинній системі та хронічні проблеми. Лікування на ранніх етапах зазвичай консервативне, одним із його видів є гімнастика для очей, про яку ми поговоримо далі.
Важливість зору
Важливість зоруДжерело: o-glazah.ru Очі – один із найважливіших органів чуття людини, і дуже важливо вчасно здійснювати контроль гостроти зору. У занедбаному стані можливі розвитку захворювань, що ведуть до повної сліпоти.
Дистрофія сітківки - одне з найнебезпечніших та найпоширеніших захворювань, яке проявляється внаслідок вікових змін організму щодо функціонування зорових органів.
Людський організм дуже складний і, на жаль, схильний до хвороб, які негативно відбиваються на таких важливих інструментах, як очі. Сітківка ока виконує функцію сприйняття навколишнього світу. До її складу входять клітини особливої будови, розташовані на внутрішній частині задньої поверхні очного яблука.
Сітківка нашого ока – це найскладніший природний “інструмент”, що відповідає за сприйняття всього, що ми бачимо, а також подальшу передачу зображення в мозок.
Сітківка складається з найтоншого шару спеціальних клітин - фоторецепторів, які вистилають внутрішню частину задньої поверхні очного яблука. Будь-яке пошкодження цих клітин призводить до зниження гостроти зору, а окремі захворювання можуть закінчуватися повною сліпотою. І одне з них – це дистрофія сітківки ока.
Що таке дистрофія сітківки?
 Джерело: lasik.ru Зіткнувшись вперше з цим діагнозом, люди шукають відповідь на питання, чи дистрофія сітківки ока, що це таке. Захворювання характеризує себе ушкодженням очних тканин, що призводять до повного відмирання.
Джерело: lasik.ru Зіткнувшись вперше з цим діагнозом, люди шукають відповідь на питання, чи дистрофія сітківки ока, що це таке. Захворювання характеризує себе ушкодженням очних тканин, що призводять до повного відмирання. Причиною може бути як порушення обміну поживних речовин в організмі, так і нестача корисних речовин і вітамінів. Запущена стадія захворювання призводить до повної втрати зору без можливості його відновлення.
Своєчасно діагностувати недугу і негайно розпочати її лікування. Підтвердити цей діагноз можна звернувшись до фахівця – офтальмолога. До групи ризику схильної до дистрофії сітківки, можна віднести не тільки дорослих, а й дітей.
Дистрофія сітківки ока – досить небезпечна недуга, що проявляється із віковими змінами організму до функціональності очних яблук.
Дистрофії сітківки ока виникають внаслідок порушення кровообігу та обмінних процесів у тканинах сітківки ока, що призводить до погіршення функції клітин сітківки та їх відмирання.
Головною небезпекою цієї групи захворювань є те, що при несвоєчасному розпочатому лікуванні людина може втратити зір.
Основними причинами виникнення дистрофії сітківки ока є:
- порушення роботи судинної системи та імунної системи організму,
- хронічні захворювання ендокринної системи,
- шкідливі звички: алкоголь, куріння, неправильне харчування,
- хірургічне втручання чи травми очей.
Види захворювання
 Джерело: ofthalm.ru Розрізняють центральну та периферичну дистрофію сітківки ока.
Джерело: ofthalm.ru Розрізняють центральну та периферичну дистрофію сітківки ока. Центральна дистрофія сітківки інакше звана макулодистрофія - це ураження клітин жовтої плями (макули) - ділянки сітківки, що відповідає за центральний зір.
Переважні прояви макулодистрофії:
- відчуття туману чи пелени перед очима;
- видиме викривлення прямих ліній;
- труднощі під час читання, розпізнавання осіб людей тощо.
Хвороба може почати розвиватися спочатку одному оці, але пізніше завжди приєднується й інший. У випадках хворий втрачає здатність розрізняти час діб (день і ніч), і потім настає повна сліпота.
Периферична дистрофія сітківки часто обумовлена чи пов'язана з іншими патологіями ока – тривалою короткозорістю чи далекозорістю. При цій формі центральний зір не страждає або страждає незначно, але звужується периферичний огляд.
Початкова стадія тривалий час протікає безсимптомно, але зміни на очному дні присутні вже тоді, коли хворий ще не скаржиться.
При огляді очного дна на початку захворювання можна побачити надмірне зростання судин у сфері сітківки та інших ознак, а пізній період вже з'являються великі крововиливу в сітківку, її розриви і ділянки відшарування.
Периферична дистрофія сітківки ока
У цій ситуації спостерігається руйнація тканин сітківки. При цьому виникають порушення у системі судин ока. У результаті пацієнта поступово знижується гострота зору.
Ранні стадії захворювання дуже складно діагностувати через відсутність симптомів. Небезпека захворювання полягає в тому, що його не завжди виявляють на звичайному огляді офтальмолога. В результаті з часом може настати відшарування сітківки.
Залежно від масштабів захворювання:
- хоріоретинальна – пошкоджені сітківка та судини оболонки;
- вітреохоріоретинальна – пошкоджені сітківка, судини оболонки та склоподібне тіло.
Виходячи з характеру ушкодження:
- гратчаста - має спадковий характер, захворювання схильні в основному чоловіки. Малюнок захворювання нагадує грати та розвивається у двох очах. В результаті може спричинити розрив сітківки;
- «слід равлика» - осередки поразки утворюють стрічки, які нагадують слід равлика. Може призводити до розриву сітківки;
- інеподібна – передається у спадок, утворюється у двох очах. У сітківці спостерігаються плями жовтувато-білого забарвлення;
- «бруківка» - осередки захворювання розташовані на далеких ділянках сітківки. Пігмент відлаюється шматочками;
- дрібнокистозна - особливість захворювання в наявності кіст невеликого розміру. Утворюється внаслідок травми ока;
- ретиношизис – розшарування сітківки ока. Як правило, характерно для людей похилого віку.
Захворювання під час вагітності
Офтальмологам часто доводиться стикатися з дистрофією сітківки у жінок у період вагітності, коли в організмі на повну силу відбуваються гормональні зміни, що спричиняють активізацію всіх обмінних процесів, у тому числі змінюється кровообіг в очах.
У другому триместрі рівень артеріального тиску дещо знижується, що призводить до уповільнення кровотоку та, як наслідок, зменшення крові у судинах ока. Зміни можуть спровокувати розвиток дистрофії сітківки.
Під час пологів ситуація може ускладнитися до повного відшарування чи розриву сітківки ока. Ось чому під час вагітності так важливо відвідати лікаря офтальмолога. На прийомі у лікаря буде проведено стандартну діагностику стану зорової системи, включаючи очне дно.
Повторне обстеження призначається в період з 32-го по 36-й тиждень. Однак у разі діагностування дистрофії сітківки на прийом до офтальмолога необхідно приходити один раз на місяць.
Що стосується пологів, то на вибір між пологами природним шляхом та кесаревим перетином впливають кілька факторів:
- вік породіллі,
- ступінь захворювання,
- загальний стан здоров'я жінки.
Найчастіше медики практикують кесарів розтин, щоб максимально убезпечити процес пологів як для мами, так і для її малюка.
Якщо для майбутньої мами вкрай важливо народити дитину самостійно, лікарі рекомендують пройти процедуру периферичної профілактичної лазерокоагуляції сітківки, яка проводиться на 35 тижні вагітності.
У процесі впливу лазером вдається з'єднати судинну оболонку очного яблука з сітківкою шляхом рубцювання тканини. У цьому випадку кесарів розтин можна уникнути.
Прояви у дітей
Захворювання, що називається також дегенерацією, нерідко можна спостерігати і в дитячому віці. Макулодистрофія найпоширеніша серед дітей.
Ризик хвороби збільшується у тому випадку, якщо успадкування відбувається за домінантною схемою. Розвиток центральної дистрофії у разі відбувається з великою швидкістю. Захворювання розвивається у двох очах, характерним симптомом є порушення сприйняття квітів.
У дітей крім дистрофії сітківки спостерігаються косоокість і невелике посмикування очного яблука. Так як патологія має генетичний характер, ефективних лікарських препаратів, здатних вилікувати хворобу повністю, не існує.
Чому розвивається дистрофія сітківки?
Виявити недугу на ранній стадії, тільки початок довгого шляху, який має пройти. Дуже важливо визначити причини дистрофії сітківки та що спричинило її розвиток.
Офтальмологи виділяють такі причини, які можуть відіграти вирішальну роль:
- ускладнення після хірургічного втручання;
- неправильний раціон та шкідливі звички;
- порушення балансу поживних речовин у організмі;
- дисфункція системи судин очного яблука;
- цукровий діабет, інфекційні та вірусні захворювання.
Дистрофія сітківки - це тяжка патологія, пов'язана з поступовою загибеллю фоточутливих клітин внаслідок порушення їх харчування.
Природа її виникнення вченими до кінця не розкрита, але прийнято вважати, що дистрофія сітківки розвивається як ускладнення інших тяжких захворювань:
- цукрового діабету;
- отруєння організму продуктами обміну речовин при захворюваннях печінки та нирок;
- ендокринних патологій (порушень вироблення гормонів);
- аутоімунних розладів (склеродермія, ревматоїдний артрит);
- тяжких вірусних інфекцій, у тому числі і грипу або ураження цитомегаловірусом;
- хвороб судин та внутрішніх структур очного яблука;
- нестачі в їжі або порушення засвоєння вітамінів та мінеральних речовин, в основному C, Е, цинку та похідних каротину;
- підвищений кров'яний тиск;
- шкідливих звичок, зокрема куріння.
Рання загибель клітин сітківки може бути спадково обумовленою патологією, а в літньому та старечому віці розвиток дистрофії розглядають як природну ознаку старіння.
клінічна картина
Основним симптомом дистрофії сітківки буде зниження гостроти зору. Оскільки саме це властиво більшості очних патологій, правильний діагноз може поставити лише лікар-офтальмолог після спеціального обстеження.
Ранні стадії дистрофії сітківки протікають безсимптомно, з розвитком захворювання проявляються такі ознаки:
- поява спалахів та іскор перед очима;
- звуження поля зору;
- зниження здатності розрізняти предмети за умов поганої видимості;
- відчуття пелени перед очима;
- порушення різкості, спотворення видимого;
- спотворене сприйняття форм, величини та кольору.
- метаморфопсія (спотворення меж предметів).
Ці симптоми можуть сигналізувати про наявність багатьох захворювань, тому при появі хоч одного з них слід негайно пройти повну діагностику зорової системи. Це дасть змогу виявити захворювання на ранній стадії та зберегти зір.
Симптоми дистрофії сітківки ока проявляють себе поступово та доставляють чимало життєвих складнощів. Рання стадія захворювання протікає без видимих симптомів, проте хвороба може швидко прогресувати.
Людина відчуває дискомфорт при морганні, який може виражатися в печінні очного яблука, спостерігається різка посадка зору, втрата різкості та різні помутніння.
Однак, ці симптоми можуть говорити і про інші можливі проблеми організму. Дуже важливо, щоб остаточний діагноз встановлювався після огляду та проведення всіх необхідних процедур.
Діагностика
 Джерело: nebolet.com Дистрофічні зміни сітківки ока – вимагають грамотного підходу спеціаліста та повного обстеження очної структури. Тут доречніший комплексний підхід, під час якого, будуть підготовлені повні збори анамнезу.
Джерело: nebolet.com Дистрофічні зміни сітківки ока – вимагають грамотного підходу спеціаліста та повного обстеження очної структури. Тут доречніший комплексний підхід, під час якого, будуть підготовлені повні збори анамнезу. Наступні заходи є обов'язковими під час діагностики:
- периметрія – дослідження периферичного зору з визначення його кордонів;
- офтальмоскопія - вивчення дна очного яблука;
- біомікроскопія - аналіз структури очного яблука;
- адаптометрія – дослідження світловідчуття;
- вимірювання тиску в зорових органах;
- обстеження сітківки;
- УЗД очного яблука;
- візометрія – один із способів перевірки на гостроту зору полягає у роботі з чотирма видами таблиць.
Також можливі інструментальні дослідження дна очного яблука. До них належить:
- Флюоресцентна ангіографія – одна з методик дослідження судин очного яблука, коли вводиться внутрішньовенно органічний пігмент.
- Електрофізіологічне дослідження – необхідне вимірювання стану сітківки та нервових клітин.
Лікування
 Джерело: glazatochka.ru Лікування дистрофії сітківки ока визначається під час діагностичного дослідження. Більшість фахівців віддають перевагу наступним способам:
Джерело: glazatochka.ru Лікування дистрофії сітківки ока визначається під час діагностичного дослідження. Більшість фахівців віддають перевагу наступним способам: - лазерне втручання;
- медичні препарати;
- вітреоретинальна хірургія.
Вибір методики, за якою здійснюватиметься лікування, обирає офтальмолог, ґрунтуючись на інформації, отриманій під час діагностики.
Важливо знати
Як стверджують фахівці, немає більш підступної та поширеної причини сліпоти, ніж хвороба. І понад дванадцять мільйонів пацієнтів страждають саме від дистрофії, тому важливо знати про захворювання наступне.
Існує так звана вікова дистрофія сітківки, яка є хронічним прогресуючим дистрофічним процесом, що виникає у людей старше п'ятдесяти, причому у більшості випадків вона спостерігається у жінок.
Найраніша стадія хвороби може протікати кілька років без будь-яких видимих симптомів. Істотні зміни у очному дні виявляються лише за дослідженні спеціальними діагностичними методиками.
Тож для успішного лікування дистрофії сітківки неймовірно важливо регулярно перевірятись у спеціаліста — офтальмолога. Вченими доведено, що друге око уражається протягом п'яти років після першого, тому рання діагностика дає шанс для профілактичних заходів, які можуть запобігти йому.
На проміжній стадії дистрофія сітківки ока може дати короткочасне розмиття фокусу зору, недостатню чіткість зображення, труднощі, що виникають під час читання дрібних шрифтів. Під час огляду офтальмологом можуть виявитися ранні зміни сітківки.
Процес лікування дистрофії виявиться неефективним, якщо не усунути причину, яка спровокувала розвиток хвороби, а також не забезпечити очі необхідною кількістю поживних речовин.
Для цього в меню пацієнта обов'язково слід включити продукти, багаті каротином:
- морква,
- печінка,
- болгарський перець червоного кольору;
- продукти, багаті на лютеїн: болгарський перець зеленого кольору, шпинат, овочі зеленого кольору;
- продукти, багаті на вітамін С: цитрусові, шипшина, чорна смородина;
- продукти, багаті на вітамін Е: молоко, м'ясо, яйця, олії, печінку.
Лікування медикаментами
Лікування, що ґрунтується на прийомі медикаментів, переважно застосовується на ранніх стадіях захворювання. Також цей метод використовується під час реабілітації пацієнта, після хірургічного втручання.
Є низка лікарських засобів, які позитивно впливають на гостроту зору, підвищують імунну систему та збагачують організм вітамінами.
Дані медикаменти можна поділити на такі фармакологічні групи:
- ангіопротектори,
- поліпептиди,
- дезагреганти,
- біогенні стимулятори,
- комбіновані вітаміни,
- і навіть препарати, які підвищують стимуляцію циркуляції крові.
За умови вчасно проведеної діагностики та виявлення дистрофії сітківки на ранній стадії, за деяких форм можливе проведення медикаментозного лікування, яке впливатиме на уражену область сітківки. Призначаються препарати покращують стан сітківки та зір.
Медикаментозне лікування може бути ефективним на початкових стадіях виявлення патології. Необхідно включити до курсу лікування вітаміни з лютеїном, вони допоможуть уберегти сітківку від зайвого випромінювання, усувають відчуття втоми очей.
Фізіотерапія
Фізіотерапія – є допоміжним методом боротьби із захворюванням, який дозволить зміцнити систему м'язів очного яблука. Зазвичай призначені процедури проводяться у спеціалізованому центрі чи клініці.
- Електрофорез - Вплив на організм за допомогою подачі низькоамплітудного струму.
- Фотостимуляція – вплив на сітківку за допомогою яскравих спалахів світла.
- Магнітотерапія – вплив на організм за допомогою магнітного поля з метою зміни біологічної рідини в організмі.
Широко використовуються фізіотерапевтичні методи лікування: електрофорез, мікрохвильова терапія, ультразвук, лазерне внутрішньовенне опромінення крові. Окуляри Сидоренко – унікальний прилад, який можна використовувати в домашніх умовах.
Комплекс процедур може бути доповнений лазерним випромінюванням з метою стимуляції сітківки очного яблука. Такий метод є вкрай ефективним у спробах зупинити розвиток дистрофії.
Суть методу
Суть методу полягає в тому, що за допомогою лазера лікар проводить певну межу між здоровими і хворими тканинами. Перебуваючи під впливом променя, хворі судини «запечатуються», а рідина, що усередині очного яблука перестає надходити до них.
Завдяки цій процедурі хвороба береться під повний контроль, а пацієнт уникає таких жахливих наслідків, як дегенерація сітківки ока. Процедура лазерного впливу є швидкоплинною і простою, але при цьому вимагає повного виконання вимог офтальмолога в реабілітаційний період.
Лікування за допомогою гімнастики для очей
 Джерело: yoga24.info Загибель клітин сітківки ока – явище незворотне, тому у сильно занедбаних випадках повернути хворому зір можна лише частково, якщо вдається зупинити прогрес дистрофії. У той час як на початку розвитку хвороби, якщо одразу розпочати лікування, втраті зору вдається запобігти.
Джерело: yoga24.info Загибель клітин сітківки ока – явище незворотне, тому у сильно занедбаних випадках повернути хворому зір можна лише частково, якщо вдається зупинити прогрес дистрофії. У той час як на початку розвитку хвороби, якщо одразу розпочати лікування, втраті зору вдається запобігти. На жаль, повне одужання можливе тільки в тих випадках, коли вдається зупинити дію фактора, що пошкоджує, і застати хворобу на самому початку її розвитку. А на цій стадії до лікаря звертаються не всі.
Як терапія дистрофії сітківки ока лікарі часто радять виконувати нескладну гімнастику для очей. Рекомендований комплекс вправ:
- Повільні кругові рухи або по вісімці із заплющеними очима по 5-10 разів на кожну сторону;
- Сильно заплющити і потім швидко і широко розплющити очі. Вправу продовжувати протягом 10-15 секунд;
- Дуже швидке моргання, що допомагає зволожити в потрібній мірі оболонку очей. Особливо актуальною є ця вправа для людей, які проводять багато часу перед монітором комп'ютера;
- Сконцентрувати погляд на кінчику олівця чи ручки та повільно пересувати предмет;
- Дивитись на лінію горизонту безперервно протягом 1-2 хвилин.
- Також гарний вплив на стан очей масаж. Найпоширенішим методом масажу є натискання на око вказівним і середнім пальцями по восьмиподібній траєкторії. Рухи повторюватимуть від 8 до 16 разів.
Такі процедури знімають втому та набряклість навколо очей, а також благотворно впливає на кровообіг у судинній оболонці очей.
Лікування дистрофії сітківки неможливе без зупинки розвитку провокуючого її захворювання. Ще один важливий момент – забезпечення надходження поживних речовин до оболонок ока та нормалізація обмінних процесів у очному яблуку.
- Гімнастика для очей за методикою Е.С.Аветісова
Методика Е.С.Аветисова придатна як для профілактики зорових розладів, так і для відновлення втраченого зору. Дуже корисна для дітей шкільного віку. Вона складається із трьох груп вправ.
Група перша (для поліпшення циркуляції крові та внутрішньоочної рідини)
- Вправа 1. Зімкніть повіки обох очей на 3-5 секунд, потім відкрийте їх на 3-5 секунд; повторіть 6-8 разів.
- Вправа 2. Швидко моргайте обома очима протягом 10-15 секунд, потім повторіть те саме 3-4 рази з інтервалами 7-10 секунд.
- Вправа 3. Зімкніть повіки обох очей та вказівним пальцем відповідної руки масажуйте їх круговими рухами протягом однієї хвилини.
- Вправа 4. Зімкніть повіки обох очей і трьома пальцями відповідної руки злегка натискайте на очні яблука через верхні повіки протягом 1-3 секунд; Повторіть 3-4 рази.
- Вправа 5. Притисніть вказівними пальцями кожної руки шкіру відповідної надбрівної дуги і заплющити очі, при цьому пальці повинні чинити опір м'язам верхніх повік і чола; повторіть 6-8 разів.
- Пальмінг - ефективні вправи для очей
Основне завдання пальмінгу полягає в тому, щоб забезпечувати відпочинок та спокій найактивнішим органам почуттів – нашим очам. Розслаблюючи м'язи очей, пальмінг одночасно активують нервові клітини очей.
Причому забирається напруга тих м'язів очей, які тягнуть очі убік, при цьому порушується їхня синхронізована робота. В цей же час йде додаткове наповнення енергією сітківки та зорових нервів.
Не спробуйте свідомо відчути свої очі, коли ви опановуватимете пальмінг: ви все одно не зможете керувати ними за допомогою думки, так само як печінкою або серцем. Якщо ж ви все-таки спробуєте подумки контролювати процес, то ви все зіпсуєте.
Не варто звертати уваги на різні блискітки, плями та кольори, які ви можете побачити після того, як заплющите очі, намагайтеся не фокусувати свій погляд на них (після кількох тренувань ілюзії зникнуть).
Краще уявіть чудові та умиротворені пейзажі. Ось плавно і спокійно річка несе свої прозорі води, обгортаючи при цьому звивисті береги, на яких цвітуть польові квіти, що ніби купають своє дзеркальне відображення у водах річки.
Ось луки, які досі не покосили, тягнуться за лінію горизонту, і злітаючи над цими луками, ви можете далеко побачити вигин землі, який заливає м'яким і лагідним промінням сонце.
Для того, щоб не звертати увагу на гру світла, яка постає перед вашими очима, коли ви їх закриваєте, можна скористатися різними аутотренінгами чи методами самогіпнозу.
Точковий масаж для покращення зору
Звичайно, є ситуації, коли носіння окулярів дійсно необхідне за медичними показаннями (наприклад, астигматизм або ураження сітківки ока), але в багатьох випадках окуляри можна позбутися, якщо впритул зайнятися відновленням свого зору.
Точковий масаж дуже корисний як для людей, які вже страждають короткозорістю, так і для людей, які схильні до цієї недуги. Ви також можете виконувати точковий масаж при головному болю. Його виконання не забере багато часу, не принесе дискомфорту, а, швидше, навпаки, принесе легке задоволення.
- Крапка №1.
Дивіться на внутрішню частину долоні, передпліччя, від зап'ястя близько 60 мм, а точніше прикладаєте 3 пальця і знаходите точку 1. Починайте масаж з цієї точки. Натисніть на неї великим (можна вказівним, як вам зручніше) пальцем спочатку на одній руці, потім на іншій.
Робіть обертальні рухи протягом 2 хвилин. Масажування має бути ніжним, іноді з невеликим наростанням і відразу з подальшим ослабленням, сильно натискати не потрібно. Крапка повинна бути трохи болючою, в ній ви можете відчувати почуття розпирання або ломоти.
Ці відчуття відносяться до всіх нижчеперелічених точок. Якщо ви нічого не відчуваєте в цій точці, ви знайшли її неправильно. Спробуйте зрушити на кілька міліметрів вгору-вниз або вліво-вправо.
- Крапка №2.
Знаходиться ззаду на шиї по 20 мм у кожну сторону від кістки на потилиці. Масажуйте подушечками великих пальців знизу вгору близько 2 хвилин.
- Крапка №3.
Масажуйте за годинниковою стрілкою обидві точки одночасно близько 1 хвилини.
- Крапка №4.
Розташовується в центрі ока, відразу під ним, на нижньому столітті. Масируйте 1 хвилину.
- Крапка №5.
Розташовується за 5 мм від зовнішнього куточка очей. Масажуємо також одну хвилину. Крапка №6. Розташовується за 5 мм від кінчика брови. Також масажується 1 хвилину.
Лікування сітківки ока лазером