Стійке бічне становище. Безпечне становище. Алгоритм проведення базового реанімаційного комплексу
Ми вже кілька разів згадували про стабільне бічне становище. Сьогодні ми детальніше розповімо про те, що це за становище, а також як і коли його варто використовувати.
Прочитання матеріалу, наведеного нижче, не зробить вас експертом у наданні першої допомоги. Даний матеріал покликаний спонукати інтерес до отримання знань у цій галузі та допомогти виправити типові помилки. Відпрацювання якісних навичок надання першої допомоги вимагає залучення компетентних інструкторів, симуляційного матеріалу та манекенів. Завжди шукайте кваліфікованої допомоги у цьому питанні!
Вже сама назва говорить про те, що людина лежить на боці і вона забезпечує певний рівень стабільності, яка має такі цілі:
- Людина, що лежить у стабільному бічному положенні, має можливість безперешкодно дихати навіть у несвідомому стані. Йому не загрожує заходження мови, тому що навіть якщо мова зміститися під дією гравітації вона не перекриє собою дихальні шляхи. Грудна клітка при цьому не навантажена вагою потерпілого і може вільно рухатися при дихальних рухах.
- Дане положення дозволяє зручно постраждалого методом, оскільки ви з легкістю можете наблизити своє вухо до рота потерпілого і покласти кисть йому на груди, перевіряючи рухи грудної клітки.
- Стабільне бічне положення забезпечує вільну, навіть у разі нудоти або блювання. Якби постраждалому вирвати вміст свого шлунка, блювотні маси не будуть накопичуватися в ротовій порожнині, блокуючи собою дихальні шляхи. Вони просто стікуть по одній з щік під впливом гравітації. Так, вигляд у постраждалого при цьому буде не дуже, але він зможе дихати, що для нас значно важливіше.
- Стабільне бічне положення забезпечує певний рівень фіксації потерпілого та протидіє подальшому травмуванню. Голова постраждалого зафіксована, тіло навіть у повністю розслабленому стані не зміщується і не скочується в жодному напрямку, що дуже корисно при транспортуванні.
Перелічені переваги можуть знадобитися нам у таких ситуаціях:
- Повна або часткова втрата свідомості (плутаність свідомості, ризик непритомності).
- Потерпілий перебуває у несвідомому стані, але дихає самостійно.
- Підозри або присутність травм голови, що супроводжуються запамороченнями та нудотою.
- З якоїсь причини вам необхідно відлучитися від постраждалого. У такому разі стабільне бічне становище забезпечує вам впевненість у тому, що постраждалий не задихнеться через занепад мови, не травмується при втраті свідомості, падінні або зміщенні тіла і т.д.
Мабуть, єдина ситуація, коли не можна використовувати стабільне бічне становище – це травми спини та шийного відділу хребта, за яких зайві ворушіння (поворот на бік) можуть лише посилити ситуацію.
Для переведення постраждалого зі становища на спині у стабільне бічне становище існує метод, який використовує систему важелів, створюваних частин тіла потерпілого. Даний спосіб дозволяє перевертати постраждалих, які суттєво перевершують вас у вазі та габаритах, при цьому не вимагає докладання надмірних фізичних зусиль. Для використання цього методу достатньо виконати низку нехитрих дій, описаних нижче:
- Схилиться на коліна збоку постраждалого.
- Розташуйте найближчу до вас руку постраждалого під кутом 90 градусів до тіла і зігніть її в лікті. Долоня руки при цьому має бути орієнтована вгору.
- Своєю однойменною рукою (правою рукою – праву, лівою – ліву, залежно від вашого розташування) візьміть далеку від вас руку потерпілого, долоню до долоні, взявши пальці в замок. Переведіть далеку руку над грудною клітиною постраждалого і прикладіть до щоки постраждалого, що знаходиться ближче до вас. Утримуйте її у такому положенні.
- Другою рукою дотягніться до далекої від вас ноги потерпілого, і, захопивши її в області коліна, підніміть її щодо тіла потерпілого, згинаючи в колінному суглобі. Вся площа стопи потерпілого при цьому має упиратися в землю.
- Утримуючи руку постраждалого притиснутою до щоки і використовуючи зігнуту в колінному суглобі дальню ногу постраждалого як важіль, поверніть його у напрямку себе, контролюючи у своїй голову постраждалого. Він повинен повернутись на бік обличчям до вас.
- Розташуйте верхню ногу постраждалого таким чином, щоб стегно, як і коліно, було зігнуте під прямими кутами.
- Розташуйте руку постраждалого під щокою таким чином, щоб голова залишалася закинутою та обличчям донизу, що дасть можливість вільного відтоку рідини з ротової порожнини.
- Закиньте голову постраждалого (якщо не вдалося це зробити на попередньому етапі), забезпечуючи тим самим кращу .
- При необхідності видаляйте блювотні маси, які з ротової порожнини потерпілого.
- Проконтролюйте, щоб верхня рука не лежала поверх нижньої, і не викликала при цьому стискання м'яких тканин.
- Не залишайте потерпілого якщо немає вагомих причин, спостерігайте його стан і проводьте повторну оцінку дихання хоча б раз на 5 хвилин.
На титульному зображенні цієї публікації проілюстровано всі етапи описаного вище алгоритму.
На місці події та у процесі транспортування потерпілому необхідно надати оптимальне (вигідне) становище, що впливає на функцію життєво важливих органів. Таке становище залежить від виду травми та тяжкості стану потерпілого:
У постраждалих, які перебувають у несвідомому стані через черепно-мозкову травму, отруєння, порушення мозкового кровообігу та ін. кров'ю (особливо якщо постраждалий знаходиться на спині). Це неминуче призводить до порушення функцій легень як асфіксії (задушення). Для запобігання цьому постраждалому необхідно негайно надати стійке бічне (дренажне) положення (рис. 9).
Рис.9 Дренажне положення для запобігання асфіксії
- Зніміть окуляри з постраждалого (за наявності).
- Встаньте навколішки збоку постраждалого. Переконайтеся, що ноги випрямлені, руки знаходяться вздовж тіла.
- Відведіть ближню до вас руку постраждалого під прямим кутом до тіла, зігніть її в лікті так, щоб долоня була спрямована вгору.
- Далеку від вас руку покладіть навскіс на груди постраждалого; тил долоні постраждалого покладете на ближню до вас щоку постраждалого.
- Іншою рукою візьміться за далеку від вас ногу постраждалого під коліном; поверніть постраждалого на себе, щоб зігнуте коліно постраждалого і його ступня спиралися на землю.
- Розігніть голову потерпілого, щоб дихальні шляхи залишалися вільними. Якщо необхідно, поправте положення долоні, на яку спирається голова пацієнта, щоб дихальні шляхи залишалися вільними.
- Контролюйте подих постраждалого.
Перед повертанням тіла для запобігання ризику усунення шийних хребців (при їх переломі) доцільно зафіксувати шийний відділ хребта шийною шиною (рис. 10).

Рис.10 Шийна шина
Положення "жаби" застосовується при підозрі на травму тазу, нижніх кінцівок. Постраждалого укладають на спину з розведеними та напівзігнутими в колінних та тазостегнових суглобах кінцівками, які спираються на валик у підколінній ділянці (рис. 11).

Рис.11 Положення «жаби» при травмі тазу та нижніх кінцівок
Положення на спині з підкладеним валиком надається потерпілому із пошкодженнями хребта (рис. 12).
Горизонтальне положення тіла з піднятими на 30 - 40 см ногами застосовується при масивній крововтраті і внутрішньому кровотечі, що триває (рис.14).
Існує кілька варіантів оптимального становища пацієнта, кожен із яких має свої переваги. Немає універсального становища, придатного всім постраждалих. Положення має бути стійким, близько до цього бічне положення з опущеною головою, без тиску на грудну клітку для вільного дихання. Існує наступна послідовність дій щодо розміщення потерпілого у стійке бічне становище:
Зняти очки з потерпілого.
Встати навколішки поруч із постраждалим і переконатися, що обидві ноги випрямлені.
Покладіть найближчу до вас руку пацієнта під прямим кутом до тулуба, зігнувши лікоть так, щоб долоня була спрямована вгору.
Перекиньте далеку руку поперек грудей, притиснувши тильну сторону його долоні до щоки постраждалого з вашого боку.

Вільною рукою зігніть далеку від вас ногу потерпілого, взявши її трохи вище за коліно і не відриваючи його стопу від землі.
Притримуючи руку, притиснуту до щоки, потягніть далеку ногу, щоб повернути постраждалого до вас на бік.
Відрегулюйте верхню ногу так, щоб стегно та коліно були зігнуті під прямим кутом.

Нахиліть голову назад, щоб переконатися, що дихальні шляхи залишаються відкритими.
Якщо потрібно тримати голову нахиленої, покладіть її щокою на долоню його зігнутої руки.
Регулярно перевіряйте наявність дихання.
Якщо потерпілий повинен перебувати в положенні протягом більше 30 хвилин, його повертають на інший бік, щоб зменшити тиск на нижню руку.
У більшості випадків надання невідкладної допомоги у шпиталі пов'язане з непритомністю та падіннями. У таких випадках спочатку необхідно провести огляд за описаним вище алгоритмом. По можливості допоможіть повернутися пацієнтові назад у ліжко. У карті хворого необхідно зробити запис про те, що пацієнт упав, за яких умов це сталося та яка допомога була надана. Дана інформація допоможе лікарю підібрати лікування, яке попередить або знизить ризик непритомності та падінь надалі.
Інша поширена причина, яка потребує невідкладної допомоги, – респіраторні порушення. Їх причиною можуть бути бронхіальна астма, алергічні реакції, легенева емболія. При огляді за вказаним алгоритмом необхідно допомогти пацієнтові впоратися з занепокоєнням, підібрати потрібні слова, щоб заспокоїти. Щоб полегшити подих пацієнта, підніміть узголів'я ліжка, використовуйте кисневі подушки, маски. Якщо пацієнту зручніше дихати, перебуваючи в положенні сидячи, будьте поруч, щоб запобігти можливому падінню. Пацієнта з респіраторними порушеннями необхідно направити на рентгенографію, виміряти рівень артеріальних газів, провести ЕКГ і підрахувати ЧДД. Історія хвороби пацієнта та причини госпіталізації допоможуть встановити причини порушень дихання.
Анафілактичний шок- Різновид алергічної реакції. Цей стан також потребує невідкладної допомоги. Некупірована анафілаксія веде до бронхоконстрикції, циркуляторного колапсу, смерті. Якщо пацієнту в момент нападу переливають кров чи плазму, необхідно негайно припинити їх подачу та замінити на соляний розчин. Далі потрібно підняти узголів'я ліжка та провести оксигенацію. Поки одна людина з медперсоналу стежить за станом пацієнта, інша має підготувати адреналін для ін'єкції. Також для лікування анафілаксії можна використовувати кортикостероїди та антигістамінні препарати. Хворому, який страждає на такі серйозні алергічні реакції, необхідно завжди мати при собі ампулу з адреналіном і браслет з попередженням про можливу анафілаксію або пам'ятку для лікарів «Швидкої допомоги».
Втрата свідомості
Є багато причин, через які людина може знепритомніти. Історія хвороби пацієнта та причини госпіталізації несуть у собі інформацію про природу цього порушення. Лікування кожному підбирається суворо індивідуально, з причин непритомності. Деякі з цих причин такі:
прийом алкоголю чи наркотиків: чи відчуваєте ви запах алкоголю від пацієнта? Чи є очевидні ознаки, симптоми? Яка реакція зіниць на світ? Чи поверхневе дихання? Чи реагує пацієнт на налоксон?
напад(апоплексичний, серцевий, епілептичний): чи були напади раніше? Чи відчуває пацієнт сечо- або кишкове нетримання?
метаболічні порушення: чи страждає пацієнт на ниркову або печінкову недостатність? Чи має він цукровий діабет? Перевірте рівень глюкози у крові. Якщо пацієнт перебуває у стані гіпоглікемії, визначте, чи не потрібне йому внутрішньовенне введення глюкози;
черепно-мозкова травма: пацієнт переніс щойно черепно-мозкову травму Пам'ятайте, що у пацієнта похилого віку може виникнути субдуральна гематома через кілька днів після ЧМТ;
інсульт: при підозрі на інсульт слід провести комп'ютерну томографію мозку;
інфекція: чи є у пацієнта ознаки чи симптоми менінгіту чи сепсису.
Пам'ятайте, що непритомність завжди дуже небезпечна для пацієнта. У цьому необхідно як надати першу допомогу, провести подальше лікування, а й надати емоційну підтримку.
Обструкція дихальних шляхів стороннім тілом (задуха)- Рідкісна, але потенційно усувна причина випадкової смерті.
– Проведіть п'ять ударів по спині так:
Встаньте збоку і трохи позаду постраждалого.
Підтримуючи однією рукою грудну клітину, нахилить потерпілого, щоб об'єкт, що вийшов з дихальних шляхів, швидше випав би з порожнини рота, ніж потрапив назад у дихальні шляхи.
Зробіть близько п'яти різких ударів між лопатками основою долоні іншої руки.
– Після кожного удару відстежуйте, чи сталося зменшення обструкції. Звертайте увагу на ефективність, а не кількість ударів.
– Якщо п'ять ударів по спині не дали ефекту, проведіть п'ять абдомінальних поштовхів таким чином:
Встаньте позаду потерпілого і обхопіть його руками у верхній частині живота.
Нахиліть постраждалого вперед.
Стисніть одну руку в кулак і встановіть його на область між пупком та мечоподібним відростком потерпілого.
Захопивши свій кулак вільною рукою, зробіть різкий поштовх у напрямку вгору та всередину.
Повторюйте ці дії до п'яти разів.

В даний час освоєння технології серцево-легеневої реанімації здійснюється за допомогою симуляційного навчання (симуляція – від лат . Simulatio -«удаваність», хибне зображення хвороби або окремих її симптомів) – створення навчального процесу, при якому навчається діє в імітованій обстановці і знає про це. Найголовніші якості симуляційного навчання – повнота та реалістичність моделювання його об'єкта. Як правило, найбільші прогалини виявляються в галузі здійснення реанімації та ведення пацієнта в екстрених ситуаціях, коли час для ухвалення рішення зводиться до мінімуму, і на перший план виступає відпрацьованість дій.
Даний підхід дає можливість набути необхідних практичних і теоретичних знань, не завдаючи шкоди здоров'ю людини.
Симуляційне навчання дозволяє:навчити працювати відповідно до сучасних алгоритмів надання невідкладної допомоги, виробляти командну взаємодію та координацію, підвищити рівень виконання складних медичних маніпуляцій, оцінити ефективність власних дій. При цьому система навчання побудована на методі отримання знань від простого до складного: починаючи від елементарних маніпуляцій, закінчуючи відпрацюванням дій в імітованих клінічних ситуаціях.

Клас імітаційного навчання повинен бути оснащений приладами, що використовуються в невідкладних станах (дихальна апаратура, дефібрилятори, інфузійні помпи, реанімаційні та травматичні укладання та ін.) та системою симуляції (манекени різних поколінь: для відпрацювання первинних навичок, для імітації дій підготовленої групи).
У такій системі за допомогою комп'ютера якнайповніше імітуються фізіологічні стани людини.
Усі найскладніші етапи кожним учням повторюються як мінімум 4 рази:
На лекції чи семінарському занятті;
На манекені показує викладач;
Самостійне виконання на тренажері;
Учень бачить із боку своїх однокурсників, зазначає помилки.
Гнучкість системи дозволяє застосовувати її для навчання та моделювання безлічі ситуацій. Таким чином, симуляційну технологію освіти можна вважати ідеальною моделлю для надання допомоги на догоспітальному етапі та в стаціонарі.
Медична деонтологія
Здавалося б, такі слова, як «лікар», «фельдшер» або, на жаль, забуте словосполучення «сестра милосердя», з одного боку, і поняття «деонтологія» – з іншого, мають якщо не бути синонімами, то перебувати у нерозривній логічній зв'язку. Здавалося б ... Насправді все не так просто.
Крім помилок суто медичних (лікувально-діагностичних, тактичних та ін.), прийнято відзначати і деонтологічні помилки. Під ними розуміють порушення правил взаємовідносин між лікарем та хворим, а також між лікарями одного чи суміжних лікувальних закладів (на жаль, буває і таке!), а також загальних етичних норм.
Диспетчерська – це місце, де відбувається перша зустріч, нехай і заочна, що викликає і «Швидку допомогу». І від того, як вона станеться, залежить, чи буде прийнято виклик, якщо його прийнято, то яку черговість отримає, яка психологічна обстановка зустріне бригаду у хворого. Після того, як вивченням роботи цієї ланки «Швидкої допомоги» зайнявся професор В.М. Тавровський, виявилося, що головне, про що думає людина, викликаючи «швидку», щоб не відмовили в прийомі виклику. Тому на запитання диспетчера: Що сталося? замість конкретної відповіді «вивалювалася» маса непотрібної інформації: про минулі та справжні заслуги, про участь у війнах, про прикріплення до якоїсь «престижної» лікарні тощо. до «заслуг». І хоча час марнувався, доводилося миритися. Тільки після цього диспетчер міг перейти до «видобування» потрібної інформації. І у відповідь на це запитання почути: «Що ви допитуєте, приїжджайте швидше, самі побачите!». Але ще невідомо, чи потрібно приїжджати, тим більше «швидше», чи потрібна саме швидка допомога. Іноді диспетчер займався моралі, що взагалі неприпустимо: «Де ви були раніше, чому тільки зараз викликаєте?»
Пропонуючи нову систему роботи диспетчерської, В.М. Тавровский рекомендував зовсім інший алгоритм діалогу. Диспетчер має взяти ініціативу «в свої руки», а зробити це можна, давши зрозуміти, що викликає, що проблем із прийомом виклику немає. Зрозуміло, що при виклику на вулицю чи квартиру інформація про хворого не може бути однаковою. Після повідомлення про прийняття виклику дається рекомендація, наприклад: «Усадіть (укладіть) хворого, дайте нітрогліцерин, за відсутності ефекту повторіть через 3-5 хвилин». Тепер час очікування не буде таким тяжким. Якщо диспетчер не впевнений у необхідності приїзду «швидкої допомоги», він перемикає на старшого лікаря, який не просто відмовляє у виїзді бригади, але дає пораду з ведення хворого і рекомендує, куди потрібно звернутися.
Отже, якщо виклик прийнято, бригада поїхала до хворого. Прибувши на місце, медичний працівник ні в якому разі не повинен починати розмову з невдоволення: чому не зустріли, навіщо викликали, ми їхали через все місто, ви не нашого району, поверх 9-й, а ліфт не працює тощо. це «словесне сміття» відразу створить бар'єр і завадить виконанню головного завдання: поставити правильний діагноз і відповідно до нього надати адекватну допомогу.
Особливо слід зупинитися на ситуації, коли допомогу доводиться надавати на вулиці, на підприємстві (на робочому місці), в інших подібних пунктах (магазин, салон громадського транспорту, підземний перехід) - словом, скрізь, де знаходиться людина, йому може знадобитися екстрена медична допомога . Найкраще, що можна порадити у цій ситуації, – не звертати увагу на оточуючих та впевнено робити свою справу. Чи не вступати в дискусії, не відповідати на репліки. Це відволікає від роботи, нехай навіть зауваження видадуться образливими. Будьте вищими за це. Необхідно якнайшвидше довести стан хворого до транспортабельного, взяти його в машину і виїхати з цього місця (якщо йдеться про вулицю). Після цього будь-який інтерес у оточуючих пропаде.
Питання про госпіталізацію хворого із громадського місця вирішується однозначно – залишати його на вулиці не можна. Але якщо ви ще не знаєте, куди потрібно госпіталізувати, можна від'їхати за кут, зупинитися, закінчити огляд, якщо ви не встигли зробити це раніше, і зв'язатися з бюром госпіталізації.
Для хворого та його родичів госпіталізація – це якщо не трагедія, то у будь-якому випадку біда, особливо якщо йдеться про молоду людину, у якої підозрюється (або діагностовано) гострий коронарний синдром (ОКС). Адже ще вчора пацієнт вів активний спосіб життя, а сьогодні змушений лежати, скоротивши свою активність до мінімуму.
Потрібно зрозуміти стан хворого. Тут не потрібні жодні «страшилки». Ефект від них буде протилежний очікуваному.
Навіть якщо лікар упевнений у діагнозі ГКС і бачить, що хворий боїться цього діагнозу, як вироку, можна сказати йому, що інфаркту поки немає, є лише його загроза, а щоб він не розвинувся, потрібно виконувати те й те. Після такої розмови можна сподіватися, що хворий виконуватиме ваші рекомендації і щодо лікування, і необхідності транспортування на ношах. Як правило, у «швидкої» своєї «робочої сили» або ні, або її недостатньо: у бригаді переважно жінки. За рішення про госпіталізацію нерідко виникає такий діалог:
– Шукайте чоловіків, у нас нема кому нести!
– У нас теж нема кому. У вас є водій, ми йому заплатимо!
- Він не може кинути машину!
Словесний поєдинок, як правило, ні до чого не спричиняє. Спробуйте почати розмову по-іншому: «Хворого треба нести на ношах, бачите, у нас одні жінки, можливо, ви нам допоможете знайти когось, адже ми тут нікого не знаємо».
Так чи приблизно так має відбуватися розмова. Жодної категоричності, ніякої «упертості», доброзичливий, спокійний тон. Тоді можна розраховувати на успіх.
Важливо пам'ятати, що жодні причини (вузький коридор, круті сходи тощо) не можуть бути виправданням порушення порядку госпіталізації, особливо коли потрібні ноші. Розуміючи це, грамотний лікар чи фельдшер завжди знайде вихід: стілець, ковдру тощо.
Ось ще одна ситуація: при транспортуванні на ношах з якогось поверху у родичів (навколишніх) може виникнути здивування, чому хворого несуть «ногами вперед», адже він ще живий? У такому разі лікар або будь-який член бригади повинен спокійно, тактовно пояснити, що це не ногами вперед, а ногами вниз. Тому що, якщо виносити головою вперед, то на сходах він виявиться головою вниз, що небезпечно для важкого хворого. Саме тому ногами вниз, а не ногами вперед.
Але хворий поміщений в машину. Він може бути один, може бути з родичами чи товаришами по службі. Хворий переживає те, що сталося. Погодьтеся, що будь-які сторонні розмови справедливо сприймуть як неповагу до його стану. Звичайно, ніхто не вимагає, щоб члени бригади супроводжували хворого зі скорботними особами. Однак будь-які розмови про речі, які не мають відношення до «даної теми», будуть справедливо витлумачені негативно. В результаті героїчна робота, проведена на виклику, біля ліжка хворого на вас, вашими колегами може бути нівельована. Потрібно навчитися співпереживати!
Хвора людина, через свою хворобу, має змінену психіку, вона змучена тривалими болями, можливо, багаторазовими, та ще й безрезультатними ходіннями по медичних кабінетах. "Швидка допомога" знаходиться в особливому положенні. Іноді її викликають, не отримавши від «свого» дільничного лікаря направлення до стаціонару чи не дочекавшись сьогодні лікаря з поліклініки… Та мало що ще! Навіть розмова з диспетчером, яка передує приїзду бригади, може вивести хвору людину «з себе». І всі негативні емоції, що накопичилися, будуть виплеснуті на того, хто доступний, і від кого можна отримати найбільш конкретну і реальну допомогу.
Але на вас «накинулися» з потоком претензій, до яких ви не маєте жодного відношення. Почати одразу «захищатися», коли хворого чи родичів ще розпалено? Ця енергія мимоволі передасться вам (ефект дзеркальності), ви вплутаєтеся в конфлікт, і не виключено, що від нього постраждаєте. Як же бути? Є такий прийом. Попросіть суть претензії (розумно розуміючи, що вона не до вас) викласти ще раз, пояснивши це тим, що ви чогось не зрозуміли. (Тільки не перебивайте хворого, дайте йому висловитися. Витрачене на цей час окупиться запобіганням конфлікту, можливо, навіть скарги, на розбір якої потім буде потрібно набагато більше часу і не однієї, а кількох людей. Цю ситуацію не забудьте відобразити в карті виклику).
Ви помітите, що емоцій буде менше. У крайньому випадку можна попросити ще раз повторити якусь частину всієї претензії. Розмова буде зовсім спокійною. Ви дали хворому можливість "випустити пару". Це лише один із способів уникнути конфлікту. Є народна мудрість: «З двох, хто сперечається, винен той, хто розумніший». А оскільки ви, природно, вважаєте себе розумнішими, от і постарайтеся зробити так, щоб пожежа не спалахнула.
Постарайтеся, щоб члени вашої бригади не брали участі у цьому поєдинку. Вам буде так легше. Ось вам і відповідь на запитання: «Чи можна ображатися на хвору людину?» Вибачте його! Адже він хворий. А свої амбіції залиште "на потім".
Надання екстреної медичної допомоги на догоспітальному етапі має на увазі лікувальні заходи не тільки на місці, а й при транспортуванні хворих (постраждалих) до стаціонару. Ці особливості, на відміну умов стаціонару, вимагають додаткової уваги морально-правовим проблемам. Ось ці особливості.
Екстремальність ситуації потребує невідкладних дій, які часто виконуються без належної діагностики (дефіцит часу).
Хворі перебувають іноді у вкрай тяжкому, критичному стані, що вимагає проведення негайної реанімації.
Психологічний контакт між медичним працівником та хворим буває утруднений або відсутній через тяжкість стану, неадекватної свідомості, болю, судом та. і т.д.
Надання допомоги нерідко проводиться у присутності родичів, сусідів чи просто цікавих.
Умови надання допомоги можуть бути примітивними (приміщення, тіснота, недостатнє освітлення, нестача помічників або взагалі їх відсутність тощо).
Характер патології може бути найрізноманітнішим (терапія, травма, гінекологія, педіатрія тощо).
Перелічені особливості роботи в невідкладній медицині створюють особливі етичні та юридичні проблеми, які можна поділити на дві основні групи:
Внаслідок специфіки умов надання екстреної допомоги, а також через недостатнє знайомство медичних працівників із цією проблемою часто порушуються права хворих.
Помилки при наданні екстреної допомоги можуть відбуватися головним чином через екстремальність ситуації, іноді через злочинну необережність.
Проблеми взаємовідносини медичного працівника та пацієнта можуть будуватися за двома лініями. Одна з них – це етико-деонтологічна, коли йдеться просто про стосунки двох людей, які регулюються морально-етичними рамками, нормами. Друга лінія – юридична. Про це йдеться у концепції поінформованої добровільної згоди (ІДС). Найчастіші причини порушення прав хворих при наданні екстреної допомоги: 1) відсутність психологічного контакту з хворим (постраждалим) та 2) екстремальність ситуації. Іноді перше може залежати від другого, а частіше обидва фактори діють одночасно, що може призводити до їхнього посилення. На жаль, доводиться стикатися з ще одним фактором: 3) незнання медичним працівником прав хворого.
Коли в одного мудреця запитали, у кого він вчився вихованці, той відповів: «У невихованих. Я уникав робити те, що роблять вони». І, нарешті, чудова думка французького енциклопедиста Дені Дідро: "Недостатньо зробити добро, треба робити його красиво".
ДОДАТКИ
Додаток №1
1. Основні поняття та визначення у невідкладній медицині
Догоспітальний етапнадання медичної допомоги – етап надання медичної допомоги поза лікувальним закладом стаціонарного типу.
Служба швидкої медичної допомоги– державні установи охорони здоров'я, станції (відділення) «швидкої медичної допомоги» (ШМД), які надають екстрену медичну допомогу хворим та постраждалим на догоспітальному етапі силами виїзних бригад «швидкої медичної допомоги».
Екстрена (швидка) медична допомога– термінове усунення всіх невідкладних хворобливих станів, що виникли непередбачено, спричинені зовнішніми або внутрішніми факторами, які незалежно від ступеня тяжкості стану хворого потребують негайної діагностичної та лікувальної діяльності.
стан, що загрожує життю хворого– стан здоров'я, у якому є безпосередня загроза життю. Вимагає комплексу невідкладних заходів щодо відновлення життєво важливих функцій організму дома надання СМП і шляхом прямування госпіталізацію.
стан, що загрожує здоров'ю хворого- хронічне захворювання (як правило, у літніх пацієнтів), що не становить безпосередньої загрози для життя, але загрожує виникненням загрозливого моменту найближчим часом.
Виїзна бригада «швидкої медичної допомоги»– лікар або підготовлений до самостійної роботи фельдшер, які мають сертифікати, які надають екстрену медичну допомогу хворим та постраждалим на місці виклику та у санітарному транспорті шляхом прямування до лікувально-профілактичного закладу.
Стандарт «швидкої медичної допомоги»– відповідний рівню виїзних бригад швидкої медичної допомоги перелік мінімально достатніх екстрених лікувальних та діагностичних заходів у типових клінічних ситуаціях.
2. Положення про фельдшера
ВиїзДнОЇ БрИГАДи
«швидкої МЕДИЧНОЇ ДОПОМОГИ»
загальні положення
1.1. На посаду фельдшера бригади «Швидкої медичної допомоги» (ШМД) призначається фахівець із середньою медичною освітою за спеціальністю «лікувальна справа», який має диплом та відповідний сертифікат.
1.2. При виконанні обов'язків по наданню ШМД у складі фельдшерської бригади фельдшер є відповідальним виконавцем усієї роботи, а у складі лікарської бригади діє під керівництвом лікаря.
1.3. Фельдшер виїзної бригади ШМД керується в роботі законодавством Російської Федерації, нормативними та методичними документами Міністерства охорони здоров'я Російської Федерації, Статутом станції ШМД, наказами та розпорядженнями адміністрації станції (підстанції, відділення), цим положенням.
1.4. Фельдшер виїзної бригади ШМД призначається на посаду та звільняється у встановленому законом порядку.
Обов'язки
Фельдшер виїзної бригади «швидкої медичної допомоги» зобов'язаний:
2.1. Забезпечувати негайний виїзд бригади після отримання виклику та прибуття її на місце події в межах встановленого тимчасового нормативу на цій території.
2.2. Надавати швидку медичну допомогу хворим та постраждалим на місці події та під час транспортування до стаціонарів.
2.3. Вводити хворим та постраждалим лікарські препарати за медичними показаннями, здійснювати зупинку кровотечі, проводити реанімаційні заходи відповідно до затверджених галузевих норм, правил та стандартів для фельдшерського персоналу з надання швидкої медичної допомоги.
2.4. Вміти користуватися наявною медичною апаратурою, володіти технікою накладання транспортних шин, пов'язок та методами проведення базової серцево-легеневої реанімації.
2.5. Володіти технікою зняття електрокардіограм.
2.6. Знати дислокацію лікувально-профілактичних установ та райони обслуговування станції.
2.7. Забезпечувати перенесення хворого на ношах, у разі необхідності взяти в ній участь (в умовах роботи бригади перенесення хворого на ношах розцінюється як вид медичної допомоги у комплексі лікувальних заходів).
При транспортуванні хворого перебувати поруч із ним, здійснюючи надання необхідної медичної допомоги.
2.8. За необхідності транспортування хворого у несвідомому стані чи стані алкогольного сп'яніння провести огляд щодо виявлення документів, цінностей, грошей із зазначенням у карті виклику, здати в приймальне відділення стаціонару з позначкою у напрямі під розпис чергового персоналу.
2.9.При наданні медичної допомоги у надзвичайних ситуаціях, у випадках ушкоджень насильницького характеру діяти у встановленому законом порядку.
2.10. Забезпечувати інфекційну безпеку (дотримуватися правил санітарно-гігієнічного та протиепідемічного режиму). При виявленні у хворого на карантинну інфекцію надати йому необхідну медичну допомогу, дотримуючись запобіжних заходів, та інформувати старшого лікаря зміни про клініко-епідеміологічні та паспортні дані хворого.
2.11. Забезпечити правильне зберігання, облік та списання лікарських препаратів.
2.12. Після закінчення чергування перевірити стан медичної апаратури, транспортних шин, поповнити витрачені у процесі роботи лікарські засоби, кисень, закис азоту.
2.13. Інформувати адміністрацію станції ШМД про всі надзвичайні події, що виникли під час виконання виклику.
2.14. На вимогу співробітників Управління внутрішніх справ зупинитися надання швидкої медичної допомоги незалежно від місця перебування хворого (потерпілого).
2.15. Вести затверджену облікову та звітну документацію.
2.16. У порядку підвищувати свій професійний рівень, удосконалювати практичні навички.
Права
Фельдшер виїзної фельдшерської бригади «швидкої медичної допомоги» має право:
3.1. Викликати, у разі потреби, на допомогу лікарську бригаду «швидкої медичної допомоги».
3.2. Вносити пропозиції щодо вдосконалення організації та надання швидкої медичної допомоги, покращення умов праці медичного персоналу.
3.3. Підвищувати свою кваліфікацію за спеціальністю не рідше ніж один раз на п'ять років. Проходити в установленому порядку атестацію та переатестацію.
Відповідальність
Фельдшер виїзної бригади «швидкої медичної допомоги» несе відповідальність у встановленому законодавством порядку:
4.1. За здійснювану професійну діяльність відповідно до затверджених галузевих норм, правил та стандартів для фельдшерського персоналу «швидкої медичної допомоги».
4.2. За протиправні дії або бездіяльність, що спричинили шкоду здоров'ю пацієнта або його смерть.
3. Положення про фельдшера (медичну сестру) щодо прийому та передачі викликів станції (підстанції, відділення) ШМД
загальні положення
1.1. На посаду фельдшера (медичної сестри) з прийому та передачі викликів станції (підстанції, відділення) «швидкої медичної допомоги» призначається фахівець із середньою медичною освітою за спеціальністю «лікувальна справа», «сестринська справа», що має диплом та відповідний сертифікат.
1.2. Черговий фельдшер (медична сестра) з прийому та передачі викликів знаходиться у безпосередньому підпорядкуванні старшого лікаря зміни. Керується у роботі інструкціями по службі, наказами та розпорядженнями адміністрації станції (підстанції, відділення) ШМД, цим положенням.
1.3. Фельдшер (медична сестра) з прийому та передачі викликів станції (підстанції, відділення) ШМД призначається на посаду та звільняється у встановленому законом порядку.
Обов'язки
Фельдшер (медична сестра) з прийому та передачі викликів станції (підстанції, відділення) ШМД зобов'язаний:
2.1. Здійснювати прийом та своєчасну передачу викликів персоналу вільних виїзних бригад. Не має права самостійної відмови у прийомі виклику.
2.2. Здійснювати оперативне керівництво всіма виїзними бригадами відповідно до територіально-зонального принципу обслуговування, у будь-який час зміни знати місцезнаходження бригад.
2.3. Контролювати оперативність роботи виїзних бригад: час прибуття, виконання виклику.
2.4 Негайно інформувати адміністрацію установи про всі надзвичайні події.
2.5. Здійснювати зв'язок із органами місцевої влади, Управлінням внутрішніх справ, ДІБДР, пожежними частинами та іншими оперативними службами. Знати порядок дій за надзвичайних ситуацій.
2.6. Інформувати населення в усній формі про місцезнаходження хворих (потерпілих), яким надано медичну допомогу.
2.7. Вміти користуватися сучасними засобами зв'язку та передачі, а також персональним комп'ютером.
2.8. Фельдшер (медична сестра) з прийому та передачі викликів станції (підстанції, відділення) повинен знати:
– топографію міста;
– дислокацію підстанцій та закладів охорони здоров'я;
– місця знаходження потенційно небезпечних об'єктів;
- Алгоритм прийому викликів.
Права
Фельдшер (медична сестра) з прийому та передачі викликів станції (підстанції, відділення) «швидкої медичної допомоги» має право:
3.1. Вносити пропозиції щодо вдосконалення роботи швидкої медичної допомоги.
3.2. Підвищувати кваліфікацію не рідше ніж один раз на п'ять років.
3.3. Проходити атестацію (переатестацію) на кваліфікаційну категорію у встановленому порядку.
3.4. Брати участь у роботі медичних конференцій, нарад, семінарів, які проводяться адміністрацією установи.
Відповідальність
Фельдшер (медична сестра) щодо прийому та передачі викликів станції (підстанції, відділення) «швидкої медичної допомоги» несе відповідальність у встановленому законодавством порядку:
4.1. За здійснювану професійну діяльність у межах своєї компетенції, самостійно прийняті рішення.
4.2. За розголошення відомостей, що є лікарською таємницею.
4. Основні види порушень нормативних положень медичним персоналом ШМД
Усі види зазначених порушень поділяються на три групи.
Група А.Порушення морально-етичних правил.
Група Б.Порушення юридичних норм.
Група В. Порушення змішаного характеру (морально-етичні + юридичні).
До групи А належать:
порушення елементарних норм культури та професійної поведінки;
конфліктні взаємини між працівниками ШМД;
взаємна конфронтація між лікарем (фельдшером) ШМД та хворим, спровокована: бригадою ШМД або хворим, його родичами;
взаємна конфронтація між працівниками ШМД та інших лікувально-профілактичних закладів (ЛПЗ), спровокована: медпрацівниками ШМД, медпрацівниками ЛПЗ;
деякі види ятрогенів (лікувального та психологічного характеру).
До групи Б належать:
поєднання зазначених видів етико-деонтологічних порушень між собою, з дефектами лікувально-діагностичного процесу (ЛДП) та (або) порушеннями юридичного характеру (різного ступеня тяжкості).
При зверненні за медичною допомогою та її одержанні пацієнт має право на:
1) поважне та гуманне ставлення з боку медичного та обслуговуючого персоналу;
2) вибір лікаря, у тому числі сімейного (лікаря загальної практики) та лікаря з урахуванням його згоди, а також вибір лікувально-профілактичного закладу відповідно до договорів обов'язкового та добровільного медичного страхування;
3) обстеження, лікування та утримання в умовах, що відповідають санітарно-гігієнічним вимогам;
4) проведення на його прохання консиліуму та консультацій інших фахівців;
5) полегшення болю, пов'язаного із захворюванням та (або) медичним втручанням, доступними способами та засобами;
6) збереження в таємниці інформації про факт звернення за медичною допомогою, про стан здоров'я, діагноз та
жиних відомостей, отриманих при його обстеженні та лікуванні;
7) поінформовану добровільну згоду на медичне втручання;
8) відмова від медичного втручання;
9) отримання інформації про свої права та обов'язки та стан здоров'я, а також вибір осіб, яким на користь пацієнта може бути передана інформація про стан його здоров'я;
10) одержання медичних та інших послуг у рамках програм добровільного медичного страхування;
11) відшкодування шкоди у разі заподіяння шкоди її здоров'ю під час надання медичної допомоги;
12) допуск до нього адвоката чи іншого законного представника для захисту його прав;
13) допуск до нього священнослужителя, а в лікарняному закладі на надання умов для відправлення релігійних обрядів, у тому числі на надання окремого приміщення, якщо це не порушує внутрішній розпорядок лікарняного закладу.
Крім прав, пацієнт має обов'язки:
1) виявляти у спілкуванні з медичним персоналом повагу;
2) повідомляти лікаря всю інформацію, необхідну для встановлення діагнозу та лікування;
3) після згоди на медичне втручання – неухильно виконувати всі розпорядження;
4) дотримуватись правил внутрішнього розпорядку ЛПЗ;
5) співпрацювати з лікарем при наданні медичної допомоги;
6) негайно інформувати лікаря про зміни свого здоров'я;
7) негайно звертатися до лікаря при підозрі на наявність захворювання, що становить небезпеку для масового поширення;
8) не вдаватися до дій, здатних порушити права інших пацієнтів.
5. Види відповідальності медичних працівників
А.П. Зільбер підрозділяє відповідальність такі види: «Прямо чи опосередковано всі види відповідальності, крім моральної, входять у юридичну відповідальність, яку можна визначити як державний примус до “виконання вимог права ”».
Адміністративна відповідальність – вид юридичної відповідальності за адміністративний провина (правопорушення), що розцінюється не так суворо, як це робить Кримінальний кодекс.
Дисциплінарна відповідальність – форма на порушників трудової дисципліни як дисциплінарних стягнень: зауваження, догана, звільнення з відповідного основанию.
Громадянська, чи цивільно-правова, відповідальність – вид юридичної відповідальності, коли він до правопорушника застосовуються заходи впливу, встановлені законом чи договором.
Кримінальна відповідальність – це вид відповідальності, що регулюється Кримінальним кодексом (КК).
Стійке бічне становище (УБП) — становище, яке міститься людина у несвідомому стані, але з наявністю дихання, в очікуванні приїзду швидкої допомоги.
Навіщо виконується стійке бічне положення
При непритомності всі м'язи людини розслаблюються. Лежачи в такому стані на спині, людина може задихнутися через занепад язика в горло або захлинутися блювотою. Стійке бічне положення перешкоджає западенню язика, дозволяє дихати і допомагає виведенню слин та блювотних мас.
Коли застосовується стійке бічне положення
- При або втраті свідомості.
- Під час коминевідомого походження.
- При отруєнні наркотиками.
- В стані алкогольної коми.
- Під час інсульту чи інфаркту.
Алгоритм виконання стійкого бічного положення
Підготовка до повороту
- Якщо хворий носить окуляри – зніміть їх.
- Переконайтеся, що ноги хворого випрямлені, лежать разом і на одній лінії з тілом.
- Встаньте навколішки поруч із постраждалим.
- Найближчу руку помістіть під прямим кутом до тіла і зігніть її в лікті у голови, долонею вгору.
- Візьміть другу руку, перемістіть на ваш бік і прикладіть до вуха тильною стороною долоні. Утримуйте її в даному положенні - це допоможе скоротити рух шийних хребців під час повороту потерпілого, що знизить ризик збільшення можливої травми шиї.
- Іншою рукою візьміться за протилежну ногу постраждалого позаду коліна. Підніміть її, не відриваючи ступні від землі - це дозволяє використовувати ногу як важіль для полегшення повороту.
- Не змінюючи положення рук і ніг, відсуньтеся від хворого та приготуйтеся до повороту хворого на бік.
Поворот
- Потягніть за підняту ногу у ваш бік і покладіть постраждалого на бік.
- Витягніть руку з-під голови хворого, притримуючи лікоть потерпілого, щоб унеможливити будь-які рухи головою.

Стабілізація
- Відрегулюйте положення ніг – стегно та коліно повинні знаходитись під прямим кутом.
- Притримуючи однією рукою голову, іншою – відкрийте хворому рот і перевірте дихання.
Стійке бічне положення відео
Надання постраждалому стійкого бічного стану
Особливі випадки
Вагітні жінкиі люди з ожирінням укладаються на ліву сторону - для зниження ризику здавлювання нижньої порожнистої вени. Вона відповідає за збирання венозної крові, не збагаченої киснем, від нижніх частин тіла. При стисканні цієї вени виникає ризик погіршення стану хворого.
Якщо хворий лежить на животі- Переконайтеся, що він дихає і стабілізуйте його становище.
Спостереження за постраждалим
До приїзду швидкої допомоги необхідно ретельно стежити за зміною стану постраждалого:
- Контролюйтежиттєво важливі функції: дихання, пульс, свідомість.
- Спостерігайтеза зміною зовнішніх ознак: поява поту, блідість чи синюшність шкіри.
- При зміні стану хворого повідомтета уточніть інформацію для швидкої допомоги.
- Навіть якщо хворий непритомний — говоріть з ним і заспокоюйтейого.
- Захищайте від негоди- спеки, холоду, дощу та вітру.
- Якщо постраждалому полегшало, і він прийшов до тями — дочекайтеся приїзду медиківта огляду лікарем.
ШЕЙК-тест
Є відповідь
НІ відповіді (непритомні)
Виклик бригади за тел 112 (03)
Відкрити верхні дихальні шляхи
Оцінити дихання (бачу, чую, відчуваю)
Дихає нормально
Стійке бічне положення
НЕ ДИШИТЬ для бригади ШМД: визначити с-м Бєлоглазова
НЕ ДИШИТЬ або дихає не нормально, ЗАДИХАЄТЬСЯ
Санація верхніх дихальних шляхів
С-м Бєлоглазова (-)
Визначити пульс на сонних артеріях – лише бригади ШМД
НМС виконати 30 компресій (частота не менше 100 за хв.)
НІ екскурсії грудної клітки
ШВЛ виконати 2 штучні вдихи
За наявності пульсу виконувати тільки ШВЛ
Є екскурсія грудної клітки
НМС не менше 100 за хв.
ШВЛ 400-600 мл на вдих
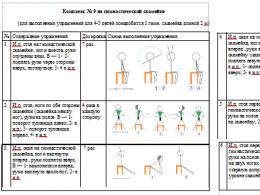
Рис. 1. Алгоритм виконання базового реанімаційного комплексу.
Базовий реанімаційний комплекс проводиться особами «першого контакту», зокрема медичними працівниками без реанімаційного обладнання та медикаментів. В умовах швидкої медичної допомоги можливе проведення базового комплексу СЛР лікарем або фельдшером виїзної бригади, які працюють без помічників-медиків. Базовий реанімаційний комплекс у переважній більшості випадків проводиться поза лікувальним закладом.
Виживання при виконанні базового реанімаційного комплексу залежить від трьох головних факторів:
Раннє розпізнавання критичних порушень життєво важливих функцій організму та/або констатації стану клінічної смерті.
Негайного початку реанімаційних заходів та їх адекватного проведення, в першу чергу, компресій грудної клітки (НМС) протягом перших 5 хвилин від зупинки кровообігу.
Терміновий виклик реанімаційної бригади для надання кваліфікованої допомоги.
2.1. Алгоритм проведення базового реанімаційного комплексу
Оцінити ризик для реаніматора та пацієнта.
Переконатися у власній безпеці, безпеці постраждалого та оточуючих. Необхідно з'ясувати та, по можливості, усунути та/або мінімізувати ризики для реаніматора та пацієнта (інтенсивний дорожній рух, загроза вибуху, обвалу, електричного розряду, впливу агресивних хімічних засобів тощо). За наявності загрози життю та здоров'ю реаніматора, допомога має бути відстрочена до моменту усунення загрози.
Шейк – тест.
П Рис. 2. Перевірка реакції постраждалого.
Якщо постраждалий відреагував на ваші подразники відкриванням очей, промовою залишити його в тому ж положенні, спробувати з'ясувати причини того, що відбувається, і покликати на допомогу, при цьому регулярно оцінювати стан постраждалого.
За відсутності свідомості. Звільнити грудну клітину від верхнього одягу, якщо це займе трохи більше 10 сек.
Відкриття дихальних шляхів (5 сік).
Відновлення прохідності верхніх дихальних шляхів (ВДП) здійснюється за допомогою низки прийомів, що дозволяють відсунути корінь язика від задньої стінки горлянки. Найбільш ефективні, прості та безпечні для пацієнта такі.
А. Метод закидання голови та підняття підборіддя двома пальцями (рис. 3). Одну долоню кладуть на лоб пацієнта, двома пальцями іншої руки, встановлених посередині підборіддя нижньої щелепи - піднімають підборіддя, закидаючи голову назад натисканням на лоб. Таким чином, усувається механічна перешкода по дорозі струму повітря.


Рис. 3. Відкриття ВДП. Закидання голови та підняття підборіддя.
Альтернативний спосіб даної методики – закидання голови шляхом підведення однієї руки під шию хворого, а інший – натискання на чоло постраждалого.
Б. Висунення нижньої щелепи без розгинання голови за підозри на травму шийного відділу хребта (рис. 4). При звільненні дихальних шляхів у пацієнта з підозрою на травму шийного відділу хребта необхідно використовувати висування нижньої години. Рис. 4. Відкриття верхніх дихальних шляхів. Висування нижньої щелепи без розгинання голови. єлюсті без розгинання голови у шийному відділі. Реаніматор розташовується з боку голови постраждалого. Підставами долонь, які розташовує в виличній області, фіксує голову від можливого зміщення до поверхні, на якій надається допомога. , з
єлюсті без розгинання голови у шийному відділі. Реаніматор розташовується з боку голови постраждалого. Підставами долонь, які розташовує в виличній області, фіксує голову від можливого зміщення до поверхні, на якій надається допомога. , з
Не можна захоплювати горизонтальну гілку нижньої щелепи, оскільки це може призвести до закриття рота. Той самий метод, але з одночасним закиданням голови назад, можна застосувати, якщо немає підозри на травму шийного відділу хребта (потрійний прийом Сафара).
Оцінка дихання (10 с).
Н  похилитися над пацієнтом і протягом 10 сек. (рис. 5) стежити рухом грудної клітки, слухати дихання, спробувати відчути дихання (принцип «бачу, чую, відчуваю»). За наявності дихання – надати потерпілому стійке бічне становище.
похилитися над пацієнтом і протягом 10 сек. (рис. 5) стежити рухом грудної клітки, слухати дихання, спробувати відчути дихання (принцип «бачу, чую, відчуваю»). За наявності дихання – надати потерпілому стійке бічне становище.
Про
Рис. 5. Оцінка дихання, принцип «бачу, чую, відчуваю».
цього пальці руки, зігнуті у фалангах, зісковзують зі щитовидного хряща до грудинно-ключично-соскоподібного м'яза. Час визначення пульсу на сонної артерії має перевищувати 10 сек.
Якщо дихання відсутнє – проводиться огляд та санація ротової порожнини та ротоглотки. (Рис. 6)
П  ри наявності видимих сторонніх тіл в порожнині рота і ротоглотки – провести санацію ротової порожнини/ротоглотки. Один-два пальці ввести в ротову порожнину подушечками до піднебіння, провернути на 90° і тракційним рухом видалити вміст через кут рота.
ри наявності видимих сторонніх тіл в порожнині рота і ротоглотки – провести санацію ротової порожнини/ротоглотки. Один-два пальці ввести в ротову порожнину подушечками до піднебіння, провернути на 90° і тракційним рухом видалити вміст через кут рота.
Інші прийоми туалету верхніх дихальних шляхів:
а
Малюнок 6. Огляд та санація ротової порожнини.
б) прийом "палець за зубами" (вводять палець між щокою і зубами потерпілого і поміщають його кінчик за останні корінні зуби; застосовується при щільно стислих зубах);
в) при повністю розслабленій нижній щелепі застосовують «підйом язика та щелепи» (вводять великий палець у рот і глотку постраждалого і його кінчиком піднімають корінь язика; іншими пальцями цієї руки захоплюють нижню щелепу і піднімають її). Пальцями загорнутими в матерію очищають ротоглотку, або використовують пристрої, що відсмоктують. Рідкий вміст може витекти самостійно при повороті голови набік (не застосовується при підозрі на травму шийного відділу хребта!).
Перевірка зіниць – оцінюється лише професіоналами (10 сек).
Зіниці широкі, на світ не реагують, симптом котячої зіниці (Білоглазова) негативний (на 2-х очах): при здавленні очного яблука від зовнішнього кута до внутрішнього – зіниця не деформується на кшталт «котячого». Цей симптом з'являється через 15-30 хв. від настання біологічної смерті (СЛР недоцільна за позитивного симптому).
При констатації стану клінічної смерті необхідно, якнайшвидше, викликати спеціалізовану реанімаційну бригаду швидкої медичної допомоги (бригаду ОРИТ), при можливості принести (або попросити оточуючих)автоматичний зовнішній дефібрилятор паралельно розпочати проведення комплексу СЛР.
За наявності автоматичного зовнішнього дефібрилятора – під'єднати електроди та дотримуватись голосових інструкцій апарата.
Прекардіальний удар виконується лише професіоналами, якщо зупинка кровообігу відбулася у присутності медичного персоналу при достовірно встановленій ШТ/ФЗ у перші 10 сек., тобто у контрольованій ситуації, і до готовності до роботи дефібрилятора.
Наноситься одноразово, кулак правої (лівої) руки стискається і піднімається на висоту близько 20-30 см. Кулак енергійно опускається, ліктьовим краєм кулака ударяючи в ділянці грудини в точці компресій при непрямому масажі серця (пошук точки див. нижче). Потім негайне проведення СЛР.
Базові реанімаційні заходи (БРМ) починається з виконання НМС із частотою компресій не менше 100 за хв.
Один цикл СЛР включає 30 компресій грудної клітини (НМС) і наступні за ними 2 штучних вдиху за методом «рот-в-рот» (ШВЛ). При цьому реаніматор знаходиться збоку тіла пацієнта на колінах, притиснувши коліна до бічної поверхні тіла пацієнта. Рука пацієнта з боку реаніматора при цьому відводиться на 90 градусів. При виконанні БРМ в обмежених за площею просторах компресії можливо виконувати через голову постраждалого або, за наявності двох рятувальників, стоячи над постраждалим з розставленими ногами.
Т  окуляри компресії розташовані в центрі грудної клітки, що відповідає нижній половині грудини строго по серединній лінії.
окуляри компресії розташовані в центрі грудної клітки, що відповідає нижній половині грудини строго по серединній лінії.
Про
Рис. 7. Розташування рук під час проведення НМС.
Проводиться натискання на грудну клітину в передньо-задньому напрямку на глибину не менше 5 см, але не більше 6 см із частотою не менше 100 за хвилину. При цьому фази компресії та декомпресії повинні дорівнювати. Необхідно забезпечувати повну декомпресію грудної клітки без втрати контакту рук із грудиною після кожного натискання. Компресії грудної клітки слід проводити лише на твердій поверхні. Між циклами компресій руки прибирають із поверхні грудей поліпшення візуалізації екскурсій грудної клітини при штучних вдихах, і навіть для полегшення штучних вдихів і розправлення легких.
Методика штучного дихання методом «рот-в-рот». Роблять нормальний вдих, затискають носа потерпілого великим і вказівним пальцями руки розташованої на лобі, при цьому необхідно фіксувати голову постраждалого цією ж рукою за чоло. Двома пальцями іншої руки підтягнути підборіддя за підборіддя нижньої щелепи, таким чином, забезпечивши відкриття дихальних шляхів (рис. 8А). Щільно обхопивши губи пацієнта, виробляють два повільні, плавні штучні вдихи, тривалістю 1 сек і зразковим об'ємом 500-600 мл (рис. 8Б). Штучний вдих не форсується. Критерієм ефективності штучного вдиху вважається наявність підйому грудної клітки при вдиху та спадання грудної клітки після вдиху. При штучному диханні рекомендується використання бар'єрних пристроїв (захисні екрани, лицьова маска з клапаном одностороннього руху повітря - Pocket Mask), що накладаються на вхід у ротову порожнину пацієнта.


Рис. 8. Проведення ШВЛ шляхом «рот в рот».
При проведенні первинного реанімаційного комплексу особами без медичної освіти за відсутності можливості проведення штучного дихання на початку реанімації, можливе проведення перших шести (приблизно 2 хв) циклів СЛР без ШВЛ. Медичним працівникам, за наявності необхідних інструментів, обов'язково проведення маскової вентиляції легень із запровадженням повітроводу мішком типу Амбу.
Проводять 6 циклів СЛР (180 компресій, 12 вдихів), що становить приблизно 2 хв.
Надалі, під час проведення СЛР, перевірка пульсу на сонної артерії виконується через кожні 6 циклів (приблизно 2 хв.).
Переведення пацієнта у стійке бічне становище.
Виробляється з появою ознак відновлення вітальних функцій (пульсу на сонній артерії, нормального дихання). Дихання ритмічне, більше 10 за хв., нормальної глибини. Шкіра в міру відновлення кровообігу та спонтанного дихання набуває нормального рожевого кольору, акроціаноз зникає. При такому стані можливе переведення пацієнта у стійке бічне положення з постійним контролем функцій дихання та кровообігу (рис. 9, 10).


Рис. 9. Надання пацієнтові стійкого бокового становища.
Існують різні варіанти бічного стабільного положення, кожен з яких повинен забезпечувати положення тіла потерпілого на боці, вільний відтік блювотних мас та секретів із ротової порожнини, відсутність тиску на грудну клітину:
Зняти з потерпілого окуляри та покласти їх у безпечне місце.
Опуститися навколішки поруч із постраждалим і переконатися, що обидві його ноги випрямлені.
Ближню до рятівника руку постраждалого відвести вбік до прямого кута до тулуба і зігнути в ліктьовому суглобі таким чином, щоб її долоня виявилася повернутою догори.
Другу руку постраждалого перемістити через груди, а тильну поверхню долоні цієї руки утримувати біля рятівника щоки постраждалого.
Другою рукою захопити далеку від рятувальника ногу постраждалого трохи вище за коліно і потягнути її догори так, щоб стопа не відривалася від поверхні.
Утримуючи руку постраждалого притиснутою до щоки, потягнути постраждалого за ногу і повернути його обличчям до рятувальника на бік.
Зігнути стегно постраждалого до прямого кута в колінному та кульшовому суглобах.
Перевіряти наявність нормального дихання кожні 5 хв.
Перекладати постраждалого в бічне стабільне становище на іншому боці кожні 30 хв, щоб уникнути синдрому позиційного здавлення.

Рис. 10. Стійке бічне становище.
Якщо дихання не відновлюється до нормальних показників, проводиться подальша інтенсивна терапія, спрямована на підтримку прохідності верхніх дихальних шляхів та протезування дихальних функцій (введення повітроводу, трубки Комбітьюб, ларингеальної маски, маскова вентиляція із застосуванням мішка АВБ0, меш).