Lihasjõud 4 punkti. Vabatahtlike liikumiste uurimine. Psühholoogilise ajaloo kogumise meetodid
Lihase tugevus on kvantitatiivne mõõt, mis väljendab lihase kokkutõmbumisvõimet, seistes vastu välisjõule, sealhulgas gravitatsioonile. Lihasjõu kliiniline uuring näitab eelkõige selle vähenemist. esialgne, soovituslik hinnang lihasjõud algab sellest, et uuritakse, kas katsealune suudab sooritada aktiivseid liigutusi kõigis liigestes ja kas need liigutused tehakse täies mahus.
Olles leidnud piirangud, teeb arst vastavates liigestes passiivseid liigutusi, et välistada luu- ja lihaskonna lokaalsed kahjustused (lihaste ja liigeste kontraktuurid). Osteoartikulaarsest patoloogiast põhjustatud passiivsete liigutuste piiratus liigeses ei välista, et patsiendil võib olla vähenenud lihasjõud. Samas viitab aktiivsete vabatahtlike liigutuste puudumine või piiratus koos passiivsete liigutuste täieliku spektriga patsiendil, kes on ärkvel ja teeb koostööd arstiga, et häire põhjuseks on suure tõenäosusega närvisüsteemi patoloogia, neuromuskulaarsed ühendused või lihaseid.
Mõiste "halvatus" (plegia) viitab aktiivsete liigutuste täielikule puudumisele vastavate lihaste innervatsiooni rikkumise tõttu ja termin "parees" - lihasjõu vähenemine. Ühe jäseme lihaste halvatust nimetatakse monopleegiaks, alumiste näolihaste, käte ja jalgade halvatust samal kehapoolel - hemipleegia; mõlema jala lihaste halvatus - parapleegia, kõigi nelja jäseme lihaste halvatus - tetrapleegia.
Halvatus/parees võib olla nii tsentraalse (ülemise) kui ka perifeerse (alumise) kahjustuse tagajärg. motoorne neuron. Vastavalt sellele eristatakse kahte tüüpi halvatust: perifeerne (lõtv) halvatus tekib perifeerse motoorse neuroni kahjustuse tõttu; tsentraalne (spastiline) - keskse motoorse neuroni kahjustuse tagajärjel.
Keskse motoorse neuroni kahjustus (näiteks ajuinsuldi korral) mõjutab jäsemete lihaseid. erineval määral. Röövijad (abductors) ja sirutajad (sirutajad) on mõjutatud valdavalt käel ning painutajad (flexors) on valdavalt jalal. Püramiidsüsteemi kahjustust sisekapsli tasemel (kus Betzi püramiidrakkude aksonid paiknevad väga kompaktselt) iseloomustab patoloogilise Wernicke-Manni kehahoiaku moodustumine: patsiendi käsi on painutatud ja viidud keha külge ning jalg on lahti painutatud ja kõndimisel nihutatakse küljele, nii et jalg liigub kaarega (“käsi küsib, jalg niidab”).
Perifeerse motoorse neuroni patoloogia korral on kahjustuse iga tase (kaasa arvatud eesmised sarved selgroog, seljaaju närvijuur, põimik või perifeerne närv) on iseloomulik jaotustüüp lihaste nõrkus(müotoom, neurotoom). Lihasnõrkus ei ole ainult neurogeenne: see esineb nii esmase lihaskahjustuse (müopaatia) kui ka neuromuskulaarse sünapsi (myasthenia gravis) patoloogia korral. Liigese kahjustusega võib kaasneda märkimisväärne valu tõttu liikumise piiramine selles, seetõttu hinnake valu korral lihasnõrkust ja neuroloogiline patoloogia vaja ettevaatusega.
Lihaste tugevuse hindamine
Lihasjõu hindamiseks palutakse patsiendil sooritada liigutus, mis nõuab konkreetse lihase(te) kokkutõmbumist, fikseerida kehahoiak ja hoida lihast maksimaalse kontraktsiooni asendis, samal ajal kui uurija püüab ületada katsealuse vastupanu. ja venitada lihaseid. Seega juhindub kliinilises praktikas lihasjõu uurimisel kõige sagedamini "pinge ja ületamise" põhimõte: arst töötab patsiendi uuritava lihase vastu ja määrab selleks vajaliku pingutuse. Uurige kordamööda erinevaid lihaseid või lihasrühmi, võrreldes paremat ja vasakut külge (see hõlbustab väiksemate lihasnõrkuste tuvastamist).
Oluline on järgida teatud uuringureegleid. Seega peaks arst õlga röövivate lihaste tugevuse hindamisel seisma patsiendi ees ja seisma liikumisele vastu ainult ühe käega (kuid mitte kummarduma istuva patsiendi kohale, avaldades kogu keharaskusega survet patsiendi käele ). Samamoodi kasutab arst sõrme painutaja tugevuse hindamisel ainult oma sõrme, mis on samaväärne testitava sõrmega, ega rakenda tugevust kogu käele või käele tervikuna. Samuti on vaja teha kohandusi lastele või vanem vanus patsient. Lihasjõudu hinnatakse tavaliselt punktides, kõige sagedamini 6-pallisüsteemis.
Lihasjõu hindamise kriteeriumid 6-pallisüsteemi järgi
Neuroloogilise seisundi uurimisel on vaja määrata järgmiste lihasrühmade tugevus.
- Kaela painutajad: m. sternodeidomastoideus (n. tarvikud, C2-C3- lk. emakakaelad).
- Kaela sirutajad: mm. profundi colli(C2-C4- nn. emakakaelad).
- Kehita õlgu: m. trapets (n. tarvikud, C2-C4- nn. emakakaelad).
- Õlgade röövimine: m. deltoideus(C5-C6- n. axillaris).
- Supineeritud käe paindumine küünarliiges: m. biitseps brachii(C5-C6- n. musculocuneus).
- Käe pikendamine küünarliiges: m. triceps brachii(C6-C8- n. radialis).
- Laiendus sisse randmeliiges: mm. extensores carpi radialis longus et brevis(C5-C6- n. radialis), m. ekstensor carpi ulnaris(C7-C8- n. radialis).
- Pöidla kontrast: m. opponens pollicis(C 8 -T 1 - n. medianus).
- Väikese sõrme tagasitõmbamine: m. abductor digiti minimi(C 8 -T 1 - n. ulnaris).
- II-V sõrmede peamiste falangenide pikendamine: m. ekstensor digitorum communis, m. sirutajakõõluse digiti mini, m. sirutajakõõluse indikaator(C7-C8- n. profundus n. radialis).
- Puusa painutamine sisse puusaliiges: m. iliopsoos(L 1 - L 3 - n.femoralis).
- Jala pikendamine põlveliigeses: m. reie nelipealihas(L 2 - L 4 - n.femoralis).
- Jala paindumine põlveliigeses: m. biitseps femoris, m. semitendinosus, m. poolmembraanne(L 1 - S 2 - n. ischiadicus).
- Jala pikendamine (dorsaalfleksioon) sisse hüppeliigese: m. sääreluu eesmine(L 4 - L 5 - n. peroneus profundus).
- Jala plantaarne painutamine hüppeliigeses: m. surae triitseps(S 1 - S 2 - n. sääreluu).

Ülaltoodud lihasrühmi hinnatakse järgmiste testide abil.
- Kaela paindumine – test sternocleidomastoideus tugevuse määramiseks ja skaala lihased. Patsiendil palutakse oma pead küljele kallutada (kuid mitte lükata) ja pöörata nägu pea kallutamise vastassuunas. Arst takistab seda liikumist.
- Kaela sirutus on test pea ja kaela sirutajate tugevuse määramiseks (trapetslihase vertikaalne osa, pea ja kaela põrnalihased, abaluud tõstvad lihased, pea ja kaela poolseljalihased ).
Patsiendil palutakse pea tahapoole kallutada, takistades seda liikumist.
Õla kehitamine on test, mis määrab trapetslihase tugevuse. Patsiendile pakutakse "õlgu kehitada", ületades arsti vastuseisu.
Õlgade röövimine on test deltalihase tugevuse määramiseks. Patsient võtab arsti nõudmisel õla horisontaalselt küljele; on soovitatav painutada käsi küünarliiges. Seiske liigutustele vastu, püüdes kätt alla lasta. Tuleb meeles pidada, et deltalihase võime hoida õlga röövitud asendis ei halvene mitte ainult siis, kui see lihas on nõrk, vaid ka siis, kui trapets-, serratus anterior- ja teiste õlavöödet stabiliseerivate lihaste funktsioonid on häiritud. kahjustunud.
Supineeritud käe paindumine küünarliigeses on test, mille eesmärk on määrata õla biitsepsi tugevust. Brachii biitseps osaleb küünarvarre paindes ja samaaegses supinatsioonis. Õla biitsepsi funktsiooni uurimiseks palub arst katsealusel käsi supineerida ja küünarliigest kõverdada, hoides seda liigutust vastu.
Küünarnuki pikendamine on test, mida kasutatakse triitsepsi õlavarre tugevuse määramiseks. Arst seisab patsiendi taga või kõrval, palub tal käsi küünarliiges sirutada ja takistab seda liikumist.
- Randme sirutamine on test, mis aitab määrata käe radiaalse ja küünarnuki sirutaja tugevust. Sirgendatud sõrmedega patsient painutab ja tõmbab käsi lahti ning arst takistab seda liikumist.
- Pöidla vastandus – test pöidla vastassuunalise lihase tugevuse määramiseks. Uuritavale tehakse ettepanek suruda pöidla distaalne falanks kindlalt sama käe väikese sõrme proksimaalse falanksi alusele ja seista vastu katsele pöidla põhifalangit sirgendada. Nad kasutavad ka paksu paberiribaga testi: nad pakuvad seda I ja V sõrmede vahele pigistada ja survejõudu katsetada.
- Väikese sõrme röövimine on test väikese sõrme röövimislihase tugevuse määramiseks. Arst püüab vaatamata vastupanule viia patsiendi väikese sõrme ülejäänud sõrmede juurde.
- II-V sõrmede peamiste falangide pikendamine - tugevuse määramiseks kasutatav test ühine sirutaja käe sõrmed, väikese sõrme sirutaja ja sirutaja sirutaja nimetissõrm. Patsient painutab lahti käe II-V sõrme põhifalange, kui keskmine ja küünte on painutatud; arst ületab nende sõrmede vastupanu ja teise käega parandab randmeliigese.
Puusaliigese painutamine puusaliigeses on test, mis võimaldab määrata niude-, suurte ja väikeste niudelihaste tugevust. Nad paluvad istuval patsiendil painutada reit (tuua see makku) ja samal ajal sellele liigutusele vastu seistes tegutseda reie alumises kolmandikus. Puusa paindejõudu saab testida ka lamavas asendis. Selleks soovitavad nad tal tõsta sirgendatud jalga ja hoida seda selles asendis, ületades arsti peopesa allapoole suunatud survet, mis toetub patsiendi reie keskosale. Selle lihase tugevuse vähenemist nimetatakse püramiidsüsteemi kahjustuse varajaseks sümptomiks. Jala pikendamine põlveliigeses - test reie nelipealihase tugevuse määramiseks. Uuring viiakse läbi nii, et patsient lamab selili, jalg on puusa- ja põlveliigestest kõverdatud. Nad paluvad tal oma jalga sirutada, tõstes sääre üles. Samal ajal tuuakse käsi patsiendi põlve alla, hoides tema reiet poolkõveras asendis, teise käega surutakse säärele allapoole, takistades selle sirutamist. Selle lihase tugevuse testimiseks palutakse toolil istuval patsiendil jalg põlveliigesest sirgeks ajada. Ühe käega peavad nad sellele liigutusele vastu, teise käega palpeerivad kokkutõmbuvat lihast.
- Jala paindumine põlveliigeses on test, mis on vajalik reie tagaosa lihaste (ischiocrural lihaste) tugevuse määramiseks. Uuring viiakse läbi nii, et patsient lamab selili, jalg on puusa- ja põlveliigestest kõverdatud, jalg on tihedas kontaktis diivaniga. Nad püüavad patsiendi jalga sirgeks ajada, olles andnud talle ülesande mitte rebida jalga diivanilt.
- Jalalaba pikendamine (dorsifleksioon) hüppeliigeses on test, mis aitab määrata sääreluu eesmise lihase tugevust. Sirgendatud jalgadega selili lamaval patsiendil palutakse jalad enda poole tõmmata, tõmmates jalalabade siseservi kergelt kokku, samal ajal kui arst sellele liigutusele vastu peab.
- Hüppeliigese plantaarne painutamine on test, mida kasutatakse sääre triitsepsi ja tallalihaste tugevuse määramiseks. Sirgendatud jalgadega selili lamav patsient teostab jalgade plantaarset painutamist, hoolimata arsti peopesade vastuseisust, mis avaldab survet jalgadele vastupidises suunas.
Täpsemalt jõu uurimise meetodid üksikud lihased kehatüve ja jäsemeid kirjeldatakse aktuaalsetes diagnostikajuhendites.
Ülaltoodud lihasjõu hindamise meetodeid on soovitatav täiendada mõne lihtsa funktsionaaltestiga, mis on mõeldud rohkem kogu jäseme funktsiooni testimiseks kui üksikute lihaste tugevuse mõõtmiseks. Need testid on olulised väiksema lihasnõrkuse tuvastamiseks, mida arstil on üksikutele lihastele keskendudes raske märgata.
- Õla-, käsivarre- ja käelihaste nõrkuse tuvastamiseks palutakse patsiendil võimalikult tugevalt pigistada käe kolme-nelja sõrme ning pigistamise ajal püütakse sõrmi vabastada. Katse tehakse samaaegselt paremal ja vasakul käel, et võrrelda nende tugevust. Tuleb meeles pidada, et haarde tugevus sõltub rohkem küünarvarre lihaste ohutusest, seetõttu võib käte väikeste lihaste nõrkuse korral käepigistus jääda üsna tugevaks. Dünamomeetri abil saate täpselt mõõta harja haardejõudu. Käe surumise test ei paljasta mitte ainult käe lihaste nõrkust, vaid ka selliste pärilike haiguste korral täheldatud toimemüotoonia nähtust. neuromuskulaarsed haigused, kui düstroofiline ja kaasasündinud müotoonia. Pärast käe tugevat rusikasse surumist või kellegi teise käe tugevat raputamist ei saa müotooniaga patsient kätt kiiresti lahti saada.
- Proksimaalsete jalgade nõrkuse tuvastamiseks peab katsealune ilma käte abita kükitavast asendist püsti tõusma. Lastel jälgige, kuidas nad põrandal istumisasendist tõusevad. Näiteks Duchenne'i müodüstroofia korral pöördub laps selle poole abitehnikad püsti tõusmisel ("enese peale ronimine").
- Nõrkuse tuvastamiseks distaalsetes jalgades palutakse patsiendil püsti tõusta ja kõndida kandadel ja varvastel.
- Käte tsentraalset (püramidaalset) pareesi saab tuvastada, kutsudes suletud silmadega patsienti hoidma sirgendatud käsivarsi, peaaegu puudutades peopesa pindu veidi üle horisontaalse taseme (ülajäsemete Barre test). Pareesi küljel asuv käsi hakkab laskuma, samal ajal kui käsi paindub randmeliigeses ja pöörleb sissepoole ("pronaatori triiv"). Neid asendihäireid peetakse väga tundlikeks tsentraalse pareesi tunnusteks, mis võimaldavad seda tuvastada isegi siis, kui otsene lihasjõu uuring ei näita kõrvalekaldeid.
- Müasteenia kahtlusega patsientidel on oluline kindlaks teha, kas pea-, kehatüve- ja jäsemete lihaste nõrkus suureneb treeninguga. Selleks sirutavad nad käed ette ja vaatavad lakke. Tavaliselt suudab inimene selles asendis olla vähemalt 5 minutit. Kasutatakse ka teisi lihasväsimust provotseerivaid teste (kükid, valju lugemine kuni 50-ni, silmade korduv avamine ja sulgemine). Kõige objektiivsemalt saab müasteenilist väsimust tuvastada dünamomeetri abil: mõõdetakse käe rusikasse pigistamise jõudu, seejärel sooritab patsient kiirelt 50 intensiivset mõlema käe rusikasse pigistamist, misjärel tehakse uuesti käte dünamomeetria. Tavaliselt jääb käte pigistamise jõud peaaegu samaks enne ja pärast sellist käte rusikasse pigistamise seeriat. Myasthenia gravis'e korral pärast käe lihaste füüsilist pinget väheneb dünamomeetri survejõud rohkem kui 5 kg.
Tsentraalne hemiparees (halvatus) mõjutab väga oluliselt igapäevast inimtegevust ning on insuldihaigete puude peamine põhjus ja peamine rehabilitatsiooniobjekt.
Motoorse funktsiooni kahjustuse astet iseloomustavate kliiniliste näitajate kompleks sisaldab: liigeste aktiivsete liigutuste mahtu, lihasjõu vähenemise astet, lihastoonuse muutusi.
Aktiivsete liigutuste maht jäsemete liigestes mõõdetakse goniomeetri abil kraadides. Liigeste liigutuste amplituudi mõõtmise täpsuse ja reprodutseeritavuse tagamiseks tuleks järgida järgmisi põhimõtteid:
standardse universaalse goniomeetri kasutamine;
standardsete lähteasendite kasutamine iga liigese jaoks;
luu orientiiride kasutamine goniomeetri käte (harude) asukoha standardiseerimiseks;
goniomeetri fikseeritud õla asukoht liigese kesksel ja liikuva õla perifeerses segmendis.
Liigesenurga mõõtmisel on keha esialgne asend vertikaalne.
Kõigi liigeste kerge pareesiga täheldatakse kõiki aktiivseid liigutusi, mõõduka käe pareesiga: õlaliigeses on aktiivsete liigutuste maht 35,6 piires. + 6,2, küünarnukis - 36,0 + 6,0, ranne -34,8 + 4,2; raske pareesiga oli aktiivsete liigutuste ulatus vahemikus: õlaliiges 18,0 + 5,6, küünarnukk -20,5 + 4,5, ranne - 10,0 + 5,0; väljendunud pareesiga - 6,0 piires + 4,5, küünarnukk - 5,8 + 2,5, ranne 4,5 + 4,0; plegiaga ei esine jäsemetel aktiivseid liigutusi.
Jalas mõõdetakse aktiivset liikumisulatust puusa-, põlve- ja hüppeliigeses. Kerge pareesi korral säilivad aktiivsed liigutused täielikult. Mõõduka pareesi korral jääb puusaliigese aktiivsete liigutuste maht 17,8 piiresse + 2,2, põlves 25,2 + 2,4, pahkluu 16,6 + 2.3, raske pareesiga - puusaliiges 7.7 + 2,7, põlv 8,9 + 3,7, pahkluu 6,0 + 1,3; väljendunud pareesiga: puusas 5,0 + 1,7, põlv 5,6 + 3,2, pahkluu - 5,1 + 1,4.
Hindadeks lihasjõudüksikute lihaste ja lihasrühmade puhul kasutatakse kuuepallilist skaalat - 5-st 0-ni. Tehakse haige ja terve poole võrdlev hindamine. Hinne 5 on pareesi puudumine, parees hinnatakse kergeks, kui tugevus vastab 4 punktile, mõõdukaks - 3 punkti, raskeks - 2 punkti, karedaks - 1 punkt ja halvatuks - 0 punkti.
Tõestatud kuuepalline skaala “Lihasjõu hindamine” (Ms Peak L., 1996, Weiss M, 1986, tabel 1) annab ka terve ja kahjustatud poole lihasjõu suhte protsentides. Tabel 1
Kuuepalline skaala lihasjõu hindamiseks
|
Lihasjõu omadused |
Mõjutatud ja terved lihased% |
Pareesi aste |
|
|
Täielik liikumine gravitatsiooni mõjul maksimaalse välistakistusega | |||
|
Täielik liikumine gravitatsiooni mõjul ja vähese välistakistusega | |||
|
Täielik liikumine gravitatsiooni mõjul |
mõõdukas |
||
|
Täielik liikumine mahalaadimise tingimustes |
väljendas |
||
|
Pinge tunne, kui proovite vabatahtlikult liikuda | |||
|
Vabatahtliku liikumise proovimisel pole pinge märke |
Lihasrühmade tugevust hinnatakse ka dünamomeetrite abil. Dünamomeetria võimaldab saada täpsemaid kvantitatiivseid andmeid.
Lihastoonuse uuring teostatakse lihase palpatsiooniga (selle mehaaniliste ja elastsete omaduste hindamine) ja refleksi lihaste kontraktiilsuse alusel. Palpeerimine toimub lihaseid korduvalt pigistades arsti sõrmedega või surudes käega lihase kõhtu ülalt. Passiivsete liigutuste meetodi hindamisel teeb arst liigeses passiivseid sirutus- ja painutusliigutusi.
Spastilisuse aste määratakse modifitseeritud Ashforti spastilisuse skaala järgi. (Tabel 2). Spastilisus ilmneb aga 1-2 kuud pärast insuldi algust, seega tuleks seda skaalat kasutada varase ja hilise taastumisperioodi lõpu poole.
Hemipareesi raskusastme eksperthinnangus tuleb eraldi arvesse võtta kõigis tööoperatsioonides ja iseteeninduses põhiosa omava käe funktsiooni säilivusastet ning käte funktsiooni seisundit. jalg, mis määrab liikumisvõimaluse.
Lisaks peamistele motoorset funktsiooni, liikumisulatust, lihastoonust, lihasjõudu iseloomustavatele kriteeriumitele on olemas ka käe funktsioonile omased kriteeriumid.
Nende hulka kuuluvad: võime vastandada pöidla distaalset falanksi ülejäänud põhjaga, painutada sõrmi rusikasse ning käe põhifunktsiooniks on esemete haaramine ja hoidmine.
Kerge käe pareesiga - pöidla vastassuunas ulatub pöidla põhifalang kõigi teiste sõrmede juureni, toimub sõrmede täielik paindumine rusikasse, käe põhifunktsioon - esemete haaramine ja hoidmine ei ole kahjustatud.
Mõõduka pareesi korral ulatub pöidla distaalne falanks neljanda sõrme põhjani, distaalsed falangid jäävad peopesast maha 1,5 0,5 cm kaugusel (kaugust terminali falangetest peopesani mõõdetakse sentimeetri lindiga) . Esemeid on võimalik käes hoida, väikseid esemeid on raske haarata.
tabel 2
Modifitseeritud Ashforti spastilisuse skaala
|
Lihastoonus |
|
|
Ei mingit tõstmist |
|
|
Kerge toonuse tõus, mida tuntakse jäseme segmendi painutamise või pikendamise ajal kerge kokkutõmbumisena liigutuse lõpus |
|
|
kerge toonuse tõus vastupanu vorm tekivad pärast vähemalt poole liikumismahust |
|
|
Mõõdukas toonuse tõus, mis ilmneb kogu liigutuse ajal, kuid ei takista passiivse liigutuse sooritamist |
|
|
Märkimisväärne tooni tõus, mis raskendab passiivsete liigutuste sooritamist |
|
|
Mõjutatud jäseme segment fikseeritakse painde või pikendamise teel |
Raske pareesiga - pöidla distaalne falanks ulatub kolmanda sõrme põhjani, distaalsed falangid jäävad peopesa taha 4,0 kaugusel + 0,5 cm, samas on võimalik haarata suuri esemeid ilma pika ja tugeva hoidmiseta.
Käe väljendunud pareesiga - pöidla distaalne falanks ulatub teise sõrme põhjani, distaalsed falangid jäävad peopesast 5-8 cm kaugusele, nii suuri kui ka väikeseid esemeid on võimatu haarata ja hoida. . Pleegia korral pole käes liigutusi.
Pareesi raskusastme määramisel on sageli raske hinnata kergeid motoorseid häireid (püramiidne puudulikkus, harvem kerge parees), mille puhul aktiivsete ja passiivsete liigutuste maht, lihasjõud ja toonus praktiliselt ei erine normist. Nendel juhtudel tuleks püramidaalsele puudulikkusele viitavate sümptomite tuvastamiseks kasutada teste. Ülemise jäseme jaoks kasutatakse järgmisi proove.
Barre ülemine sümptom. Evokatsioonitehnika: Barre ülemise sümptomi tuvastamiseks palutakse vertikaalses asendis patsiendil käed sirutada, peopesad allapoole pöörata. Pareetiline jäse laskub kiiremini. Muudetud testis sirutab patsient oma käed ette, peopesad sissepoole - kahjustatud poolel läbistatakse käsi, käsi langeb järk-järgult.
Venderovichi sümptomit iseloomustab IV-V sõrmede aduktorlihaste tugevuse nõrgenemine. V sümptomi märkimisväärse raskusastmega röövitakse sõrm pidevalt. Evokatsioonitehnika: patsient toob oma sõrmed ja surub need üksteise vastu. Arst surub patsiendi IV ja V sõrme esimesed külgmised liigesed kokku ja seejärel venitab neid. Tavaliselt saab seda teha mõne pingutusega. V-sõrme või V- ja IV-sõrme kerge röövimine viitab Venderovichi sümptomile, mida täheldatakse püramiidtrakti kahjustusega.
Rusetsky sümptomit (testi) iseloomustab käe mittetäielik pikendamine koos jäseme väikese pareesiga. Helistamise tehnika: katsealune istub ülajäsemed välja sirutatud enda ees, asuvad samal tasemel, ja käsu peale painutab käed lahti. Püramidaalse puudulikkuse korral on küünarvarre ja käe vaheline nurk suurem kui terve jäseme puhul.
Girlichi sümptom. Evokatsioonitehnika: vertikaalasendis surutakse patsiendi käed kehale, küünarliigestest painutatakse, supineeritakse. Supinatsioon on kahjustatud poolel piiratud.
Käe pronatsiooni test. Tehnika: vertikaalasendis on käed ette sirutatud, peopesad ülespoole pööratud. Püramidaalse puudulikkuse küljel on pronatsioon, küünarliigese kerge paindumine ja langetamine (hari läheneb kehale mitte peopesa pinnaga, vaid seljaga).
Lisaks ülaltoodud testidele täheldatakse järgmisi motoorseid nähtusi:
Babinski pronatsiooninähtus – mõlema langetatud käe passiivse supinatsiooniga võtab pareetik pronatsiooniasendi kohe, kui eksamineerija käe ära võtab.
Kui küünarvars on painutatud, suureneb pronatsiooni kalduvus ja haige käsi läheneb käeseljaga õlale.
Küünarvarre passiivse painutamisega kahjustatud poolel on võimalik saada rohkem terav nurk kui terve.
Patsiendi passiivselt painutatud küünarvarre langetamisel - haige poolel toimub see aeglasemalt ja tõmblevamalt.
Sõrmede passiivse sirutamise korral on haige sõrm painutatud, kuid tavaliselt on see painutamata.
Kõndimisel nõrgenes käe sünergiline pendlitõuge kahjustatud poolel.
Püramidaalse puudulikkuse diagnoosimiseks alajäsemes kasutatakse järgmisi teste.
Barre (püramidaalne puudulikkus, Mingazzini-Barre) alumine sümptom. Evokatsioonitehnika: Barre sümptomi tuvastamiseks pakutakse kõhuli lamaval patsiendil end painutada alajäsemed põlveliigestesse täisnurga all ja hoidke neid selles asendis. Mõjutatud jäse peagi langeb või hakkab tõmblema. Mingazzini soovitab järgmist tehnikat: patsient lamab selili, jäsemed on põlve- ja puusaliigestest kõverdatud täisnurga all ega puuduta üksteist, silmad on suletud. Kergema astme pareesi tuvastamiseks saab puusa- ja põlveliigeste nurkade muutmisega suurendada staatilist koormust või kasutada dünaamilist koormust, kutsudes patsienti vaheldumisi põlveliigeste jäsemeid painutama ja lahti painutama. Pareetiline jäse jääb üles tõstmisel tervest maha ja alla liikudes langeb kiiremini.
Rusetski-Andreeva test. Evokatsioonitehnika: patsient lamab selili, jalad on kõverdatud puusaliigestes üheksakümnekraadise nurga all, põlveliigestest saja kolmekümne viie kraadise nurga all. Märgitakse pareetilise jala kiiremat langetamist.
Jalgade kiigutamise test. Metoodika: patsient istub laua serval, jalad rippuvad vabalt; jalad tõstetakse laua tasemele ja langetatakse järsult; terves hoos esinevad jalad rangelt pikisuunas, pareetiline jäse kirjeldab liikumist piki ellipsit.
Pareesi raskusaste funktsionaalsete klasside kaupa.
FC-0 - rikkumisi pole või on püramiidne puudulikkus. Liikumisulatus on täis, lihasjõud, lihastoonus normaalne. Võimalik anisorefleksia (D>S, S>D). Kõnnak pole muutunud.
FC-1 - kerge parees. Liikumisulatus on täielik, lihasjõu mõõdukas langus (kuni 4 punkti), ületab gravitatsioonijõude, vastupanu välisjõule on mõõdukalt raske. Lihastoonuse kerge tõus, anisorefleksia (D>S, S>D). Babinski ebaselge sümptom. Kõndimisel lonkab pareetilisel jalal
Elutegevuse piirangud (OJD): FC 1 liikumine; FC 0-1 kutsetegevuses osalemine, harva 2 ..
FC-2 - mõõdukalt väljendunud parees. Liikumisulatus on täielik või veidi piiratud, tavaliselt distaalses lõigus, ületab gravitatsioonijõud, lihasjõud väheneb (kuni 3 punkti), välisjõule vastupidavus on raskendatud. Anisorefleksia, püsiv patoloogilised refleksid. Mõõdukas tõus lihaste toonus: antagonistlihaste vastupanu võimaldab normaalselt läbi viia ainult 75% passiivse liikumise kogumahust. Kõnnak on hemipareetiline. OZhD: FC 2 liikumine, FC 1-2 kutsetegevuses osalemine, FC 1-2 iseteenindus.
FC-3 - märkimisväärselt väljendunud parees. Vertikaalses tasapinnas liigutusi ei toimu, ainult horisontaaltasandil (ei ületa raskusjõudu). Lihaste tugevus väheneb 2 punktini, vastupidavus väljast mõjuvale jõule on järsult pärsitud. Anisorefleksia on väljendunud. Selgelt väljenduvad jalgade kloonid ja patoloogilised refleksid. Lihastoonuse märkimisväärne tõus: märkimisväärse vastupanu korral suudab eksamineerija saavutada mitte rohkem kui poole normaalse liikumise mahust. see liigend. Poos Wernicke-Mann, kõnnak "ümbersuunav" või hemipareetne.
VÕI: FC 3 liikumine; kutsetegevuses osalemine FC3, harva vasakpoolse hemipareesiga-FC 2; iseteenindus FC 3.
FC-4 - pleegia või väljendunud parees. Aktiivsed jäsemete liigutused puuduvad või on võimalikud üksikute lihasrühmade liigutused. Lihasjõudu vähendatakse 0 või 1 punktini. Lihastoonus võib järsult tõusta või kalduvus hüpotensioonile. Terav anisorefleksia, patoloogilised refleksid, kloonused. Antagonistide lihaste takistus on nii suur, et eksamineerija ei saa muuta jäsemesegmendi asendit. Wernicke-Manni poos, kõnnak "ümberlõikav" (või patsient ei liigu iseseisvalt).
OZhD: FC 4 liikumine; osalemine FC 4 kutsetegevuses, harva vasakpoolse hemipareesiga-FC 3; iseteenindus FC 4.
Teatavasti kasutatakse läbiviidud taastusravi tulemuste hindamiseks funktsioonide või võimete (elupiirangute) FC muutusi, kuid paljudel juhtudel, eriti raske ja väljendunud pareesiga patsientidel, on seisundi dünaamika ebaoluline, ilma FC muutumiseta, kuid FC-s esinevate häirete või võimete raskuse vähenemisega, näiteks: spastilisus väheneb või jäsemete tugevus või liigeste liikumisulatus suureneb. Selliste väikeste nihete hindamine keeruka funktsiooni või võime hindamiseks on keeruline. Soovitatav on hinnata keeruka funktsiooni üksikuid komponente. Nii et motoorse funktsiooni muutust hinnates tuleks eraldi määrata tugevus, arvutades, mitu punkti see tõusis, lähtudes normist - 5 punkti, liikumisulatust kraadides (vt tabel 3), lihastoonust - punktides, lähtudes modifitseeritud spastilisuse skaala Ashfort (tabel 2).
Funktsioonide kahjustuse astme määramine on ekspertiisi- ja rehabilitatsiooniprotsessi esimene etapp. Teises etapis hinnatakse, mil määral mõjutab funktsioonihäire (defekt) eluseisundit ja iga elukriteeriumi rikkumise astet eraldi, kuna erinevad defektid kajastuvad erinevad küljed elu ja isegi ühe neist rikkumine põhjustab sotsiaalset puudulikkust.
Peamised ülesanded patsientide rehabilitatsioonil pärast ajuinfarkti (MI):
1. Füüsilise aktiivsuse taluvuse suurendamine.
2. Lihasjõu taastumine.
3. Lihastoonuse normaliseerimine.
4. Kõne taastamine.
5. Kõrgemate vaimsete funktsioonide taastamine.
6. Tundlikkuse taastamine.
7. Psühho-emotsionaalse seisundi paranemine.
8. Vererõhu normaliseerimine.
9. Sotsiaalse staatuse säilitamine.
10. Võimalusel kõige täielikum tööle naasmine.
11. Puude ennetamine.
12. Vähenenud suremus.
13. Seatud eesmärgi saavutamine minimaalsete materiaalsete kuludega.
14. Suitsetamisest loobumine või suitsetamise vajaduse vähendamine.
15. Paranenud lipiidide profiil.
16. Kaalulangus.
Taastustegevused viiakse läbi kõik MR etapid.
MI läbinud patsientide taastusravis kasutatakse järgmisi rehabilitatsioonimeetodeid:
1. Lihasjõu, toonuse uuring:
Halvatusega kaasnevate nähtuste hindamine algab läbivaatusest, kõnnaku, aktiivsete ja passiivsete liigutuste mahu, lihastoonuse ja jõu hindamisest.
Ülevaatus: patsiendi asend seistes, istudes, lamades (aktiivne, passiivne, sunnitud), patoloogiliste asendite olemasolu, liikuvus, kõnnak, näoilmete tunnused, kõne. Ülevaatus lihaste süsteem: üldise arengu hindamine, atroofia olemasolu, fastsikulatsioonid, jäsemete mahu asümmeetria. Aktiivsete ja passiivsete liigutuste mahu ja kiiruse hindamine (välja arvatud osteoartikulaarse aparatuuri, lihaste kahjustused muudel põhjustel).
Lihastoonus hinnatakse läbivaatusel, lihaste palpeerimisel ja passiivsete liigutuste sooritamisel, lihaste vastupanuvõime uurimisel, astme hindamisel tooniline pinge neis. Tavaliselt määrab lihase palpatsiooni kerge elastsus, kerge vastupanu passiivsete liigutuste ajal. Raske lihaste hüpotensiooniga reljeef ei ole kontrastne, lihas on pehme, lõtv, loid, passiivsed liigutused tehakse ilma vastupanuta, nende maht suureneb (Orshansky ülemised ja alumised sümptomid), liigeste lõtvus. Lihastoonuse langust võivad põhjustada: perifeerse MN kahjustus, reflekskaare eferentsed ja aferentsed osad, primaarne lihaspatoloogia, väikeaju patoloogia, EPS, samuti tsentraalne halvatus ägedate haiguste algstaadiumis (insult), trauma, koomas, selektiivse kahjustusega ajukoore väljale 4.
Suurenenud lihastoonusega lihase reljeef on selge, kõht ja kõõlus paistavad teravalt esile, lihas on tihe, passiivsete liigutuste ajal märkimisväärne vastupanu. Suurenenud refleks, kontraktiilne toon tekib püramiidtrakti kahjustusega- lihaste püramidaalne spastilisus - tooniliste venitusreflekside suurenemine, see tähendab PS ja EPS kombineeritud kahjustus. Iseloomulik: suurenenud toonus ülajäseme pronaatorites ja painutajates ning alajäseme sirutajalihastes koos Wernicke-Manni lihaskontraktuuri edasise moodustumisega ja iseloomuliku hemipareetilise kõnnakuga - ümbersuunav. Iseloomulik on "nuga" sümptom - vetruv takistus passiivse liikumise alguses - paindumine või sirutamine, seejärel eemaldatakse takistus.
Plastilise tooni tõus on iseloomulik EPS-i kahjustustele., samal ajal kaotab lihas oma elastsuse, muutub jäigaks, nagu vaha mass, venitustakistus ei ole vetruv, vaid ühtlane liikumise algusest lõpuni, mõnikord vahelduvate viivituste ja tõmblevate liigutustega - " hammasratta fenomen”. Samal ajal tõuseb toonus ühtlaselt nii painutajates kui sirutajates, agonistide ja antagonistide lihastes. Iseloomulik: lihase patoloogiline plastilisus ja vaha paindlikkus, adaptiivne ja fikseeriv jäikus.Võimalik aktiivsete kontraktuuride teke.
lihasjõud hinnatud:
Aktiivsete liigutuste maht
Vastupidavus
Dünamomeeter (ekspertiisitöös).
Kliinikus kasutatakse asjatundlikku manuaalmeetodit, vastandudes patsiendi poolt sooritatud elementaarsetele vabatahtlikele liigutustele või sooritades liigutusi vastupidises suunas, hinnatakse ja võrreldakse vastupanujõudu vastavates lihastes. Sel juhul on vaja uurida mõlemat komponenti - staatilist ja dünaamilist, kuna mõne väikeaju ja EPS-i haiguse korral ei pruugi hindamise tulemused kokku langeda.
Lihasjõudu hinnatakse 6-pallisel skaalal:
0 - täielik puudumine
1 - minimaalne liikumine, kui eemaldate raskusjõu, segades
2 - võimalik liikumine täielikult alles pärast gravitatsiooni kõrvaldamist, gravitatsiooni ja valgustakistuse ületamist
3 - märkimisväärne vastupanu
4 - tugevuse kerge langus, vastavus
5 - norm
0-pleegia, 1-2 sügav parees, 3-oskuslik, 4-lihtne.
Lihasjõudu uuritakse paralleelselt aktiivsete liigutuste mahu ja kiiruse uurimisega, kõndimise jälgimisega, horisontaalasendist istumisasendisse üleminekuga, kükist püsti tõusmisega, toolilt, arvestatakse sünergistlike lihaste osalust. , kasutage funktsionaalseid teste kogu jäseme jaoks. Spetsiaalsed tehnikad lihasnõrkuse tuvastamiseks–: ülemine ja alumine Bareti test, Buddha poos, Pantšenko tehnika, Babinski automaatne pronatsioon – Dufourou, Govers, Kholodenko, Mingaztsini, küünarluu motoorne defekt Venderovitši järgi, Panovi ringtest.
Spetsiaalsed tehnikad patoloogilise lihasväsimuse tuvastamiseks: pilgu fikseerimine, korduv silmade kissitamine, pikaajaline vestlus või ettelugemine, korduvad närimisliigutused, käte tõstmine ja langetamine. Käte rusikasse pigistamine-lahti tõmbamine, kükid. Dünamomeeter (vahe üle 5 kg).
Parees ja halvatus. Tsentraalne ja perifeerne.
Orgaaniline, refleksiline, hüsteeriline.
Mono, paar, hemi, kolm, tetra, rist, müotoom.
Perifeerne = lõtv, atroofiline:
Madalama MN lüüasaamine; kõigi liigutuste kaotus - vabatahtlik ja tahtmatu; piiratud levik (segment, juured jne); arefleksia (pindmine ja sügav), atoonia (hüpotensioon), atroofia (2-3 nädala pärast haiguse algusest + troofilised vasomotoorsed häired), fastsikulatsioonid (eesmise sarve protsess); EMG: lihaste degeneratsiooni reaktsioon GLC=AZS või GLC<АЗС (в норме КЗС >bensiinijaam), elektrilise erutuvuse vähenemine, suurenemine - mehaaniline.
Tsentraalne halvatus = spastiline.
Ülemise MN lüüasaamine, vabatahtlike liigutuste kaotus, halvatuse difuusne jaotus (mono, hemias jne); vabastab, inhibeerib segmentaalset aparaati ja kõik sümptomid on seotud segmendiaparaadi erutatavuse suurenemisega (vastsündinule): - hüpertensioon (spastiline. "Tungnoa" sümptom, käte painutajatel. Jalgades - ekstensorid, Wernicke-mann), sügavate reflekside hüperrefleksia, laienemisrefleksi tsoonid, kloonid, klonoidid; pinnareflekside pärssimine (ajukoore osalusel); patoloogilised refleksid; kaitsev; patoloogiline sünkinees. Atroofia ja EMG muutuste puudumine. Atroofia võib tuleneda passiivsusest, lastel, areneda pikka aega, olla mõõdukalt väljendunud ja hajusalt jaotunud.
2. Vöötohatis – põhjustatud viirusest vöötohatis ja tuulerõuged (varicella zoster viirus). Tuulerõuged tekivad esmase nakatumise ajal, lööbest migreerub viirus s/m ganglioni, kus see püsib varjatud olekus. Viiruse taasaktiveerimine immunosupressiooni taustal põhjustab vöötohatise arengut. 20% elanikkonnast, sagedamini eakatel. Samal ajal 50% kehal, 20% peas, 15% jäsemetel.
OG algab tähega põletav valu, hüperesteesia või parasteesia kahjustatud dermatoomis (D3-L3, kuid sagedamini T5-T6), lööbed ilmnevad alles mõne päeva või nädala pärast. Seetõttu on valu sageli vale diagnoosi põhjuseks: müokardiinfarkt, maohaavand, pimesoolepõletik, koletsüstiit, ketta song). Mõnikord eelneb lööbele palavik, peavalu, iiveldus, kerge kaelalihaste jäikus, piirkondlik lümfadenopaatia.
lööbed paiknevad 2-1 dermatoomina ja esinevad alguses erütematoossete laikude ja papulidena, seejärel muutuvad vesiikuliteks ja taanduvad tavaliselt 2-3 nädala jooksul, jättes maha armid ja pigmentatsiooni.
Mõned patsiendid arenevad lihaste nõrkus, sest kahjustatud eesmised juured, närvid, sagedamini ülemised jäsemed. Parees tekib esimese 2 nädala jooksul lööbe taustal, saavutab maksimumi mõne tunni, päeva jooksul, taandub 50-70% taastub spontaanselt. Sageli märkamatult.
Sakraalse piirkonna lööbe taustal võivad ilmneda urineerimishäired, ja kui kaasatud nimme- ja sakraalosakonnad soolesulgus või käärsoole pseudoobstruktsioon.
Pärast lööbe taandumist on 15% patsientidest postherpeetiline neuralgia, mis võib mõne kuu pärast taanduda, kuid mõnikord püsib aastaid: mida tugevam on lööbeperiood ja mida vanem on patsient, seda rohkem väljendub. Valu on seotud põletikuliste muutustega ganglionides ja juurtes. Võimalikud on kolm valu varianti: püsiv, tuim või põletav või spontaanne perioodiline, torkav, tulistav ja allodüüniline (äge, pindmine, põletav, tekib tavaliselt kerge puudutusega).
Kui kaasatud kolmiknärvi oftalmiline haru, valu ja lööbed paiknevad otsmikul, silmades, sealhulgas sarvkestas, ninaotsas. Orbitaalherpese tüsistusteks võivad olla sarvkesta haavandid, uveiit, vaskuliit, nekrotiseeriv riniit, neuriit silmanärv, teiste kraniaalnärvide lüüasaamine.
Kui kaasatud geniculate ganglion, tekib Ramsey-Hunti sündroom, mis avaldub piirkonnas löövetega. väliskuulmekäik, trummikile, neelu, kuulmislangus, pearinglus, iiveldus, miimikalihaste halvatus.
Mõnikord on kaasatud C2-C3 juured.
Põikmüeliit Võib ilmneda päevi või nädalaid pärast lööbe tekkimist. Tavaliselt hõlmab rindkere seljaaju koos madalama parapareesi tekkega.
entsefaliit võib ilmneda mitu päeva pärast löövet koos agiteerituse, palaviku, peavalu, kaela jäikuse, fokaalsete sümptomite, epilepsiahoogude, CSF pleotsütoosiga.
Tserebraalne vaskuliit areneb tavaliselt nädalaid või kuid pärast oftalmilist herpese ja hõlmab sisemist unearterit, põhjustades hemipleegiat.
Ravi: Hea immuunsusega noortel võite piirduda valuvaigistite, antiseptikumide, anesteetikumide kreemide kasutamisega.
Üle 50-aastastel inimestel, kellel on immuunpuudulikkus, tugev valusündroom või komplitseeritud herpes, viirusevastane ravi esimese 3 päeva jooksul alates lööbe tekkimise hetkest: atsükloviir 800 mg 5 korda päevas, valatsükloviir 1000 mg x 3 korda päevas, famtsükloviir 500 mg x 3 korda päevas. Müeliidi, entsefaliidi, vaskuliidi, raske immuunpuudulikkuse korral on tavaks manustada atsükloviiri intravenoosselt 5-10 mg / kg iga 8 tunni - 5 päeva järel.
Valu leevendamiseks valuvaigistid, mittesteroidsed põletikuvastased ravimid, mõnikord tramadool või zaldiar (paratsetamool + tramadol).
-kortikosteroidid, Eakatel, samuti entsefaliidi, vaskuliidi, müeliidi korral.
Postherpeetiline neuralgia: antidepressandid, lokaalanesteetikumid ja krambivastased ained. 150 mg / päevas, lidokaiiniplaadid - 12 tundi 9 pärast naha taandumist ja paranemist), gabapentiin 300 mg 1. päeval, 2.-600., 3. päev - 900 kolmes annuses, vajadusel suurendatakse annust 1800-ni. -3600. FTL, IRT, paprikapreparaatide rakendused. Kirurgia- viimane viis.
Postherpeetiline kolmiknärvi neuralgia(herpes zoster) - püsiv või korduv näovalu vähemalt kolm kuud., Protsessi on sagedamini kaasatud nägemisnärv (kõige vähem müeliniseerunud). Haigus läbib mitu etappi: prodromaalne (äge valu, sügelus), ühepoolne lööve, naha paranemine (2-4 nädalat), postherpeetiline neuralgia. Kliinik on tüüpiline: armid nahal, otsmikul ja peanahal, triggerpiirkondade olemasolu otsmiku nahal (kammi sümptom), silmalaud. Püsiva ja paroksüsmaalse valu sündroomi, allodüünia, hüpesteesia, hüperpaatia, düsesteesia kombinatsioon.
3. Amüotroofiline lateraalskleroos (Charcot) - neurodegeneratiivne haigus, millega kaasneb tsentraalsete ja perifeersete motoorsete neuronite surm ning mis väljendub skeletilihaste atroofia, fascikulatsioonide, spastilisuse, hüperrefleksia ja ummikseisuna. püramiidsed nähud okulomotoorsete ja vaagnaelundite häirete puudumisel; mida iseloomustab pidev progresseerumine, mis viib surmani.
Etioloogia on teadmata. Patoloogiliselt tugevdatud apoptoosi haigus (2 korda). Mutatsioon superoksiidi dismutaas 1 geenis.
Haiguse alguse vanus on 20-80 aastat, sagedamini 50-65 aastat. 90% juhtudest on see juhuslik.
Ühtset klassifikatsiooni pole. Kuna etioloogia ja patogeneesi kohta pole ühtset ideed. Kasutatakse 3 klassifikatsiooni: Põhja-Ameerika, Briti ja kodumaine O. Hondkarian.
ALS klassifikatsioon:
Põhja-Ameerika ALS klassifikatsioon:
1) Sporaadiline ALS
A. Klassikaline ALS, debüüdid: emakakaela, bulbar, rindkere, nimme, difuusne, hingamisteede
B. Progresseeruv bulbaarparalüüs
B. Progresseeruv lihasatroofia
D. Primaarne lateraalskleroos
2) Perekondlik ALS:
A. AD-ga seotud superoksiiddismutaas1 mutatsioonid, ilma superoksiidi dismutaasi1 mutatsioonita
B. AR-ga seotud superoksiiddismutaas1 mutatsioonid, muud vormid.
3) Vaikse ookeani lääneosa ALS-parkinsonismi-dementsuse kompleks
4) ALS-i sündroom
Hondkari klassifikatsioon:
Vormid: bulbar, tserviko-rindkere, lumbosakraalne, esmane generaliseerunud, kõrge.
Valikud: segatud (klassikaline) - tsentraalse ja perifeerse neuroni ühtlane kahjustus, segmentaalne-tuumane - perifeerse motoorse neuroni domineeriv kahjustus, püramidaalne - ALS-i kõrge vorm - keskneuroni domineeriv kahjustus.
Patogeneetiliselt: Bass tingimustes tavalist elu ja kunstlikult pikendatud.
Etapid: prekursorid, lokaalsed ilmingud, üldistatud ilmingud. Terminal.
Kliinik: distaalsete jäsemete nõrkus, kohmakus, jäikus ja kehakaalu langus, krambid suurenevad järk-järgult (3-6 kuud enne kliinikut). Enamikul juhtudel on sümptomid asümmeetrilised. Amüotroofsetes lihastes vaadeldes leitakse fastsikulatsioonidest põhjustatud lihastõmblused – haamriga löökpillide ajal. Sügavate reflekside taaselustamine, refleksogeensete tsoonide laienemine, kloonid, patoloogilised tunnused atroofia taustal. Aja jooksul levib lihasnõrkus proksimaalsetesse osadesse, ühinevad kesksektsioonide kahjustuse märgid. Paralleelselt arenevad düsartria, düsfaagia, pehme suulae parees, keele atroofia ja selles esinevad fastsikulatsioonid. Bulbar- ja pseudobulbaarsete sündroomide kombinatsioon. N / lõualuu refleksi tugevdamine 5-6 kuud enne kliinikut. Hingamislihased kaasatakse järk-järgult, mis väljendub paradoksaalses hingamises. DN-i surmav tulemus.
ALS-i diagnoos El Escorial Criteria 1998:
PMN-i degeneratsioon, mis on kliiniliselt tõestatud el-füüsikaliste või morfoloogiliste meetoditega
Kliiniliselt tõestatud CMN degeneratsioon
Haiguse progresseeruv kulg ühel kesknärvisüsteemi kahjustuse tasemel või levib teistele tasanditele.
Usaldusväärne ALS:
Kliiniliselt: perifeerse ja tsentraalse halvatuse kombinatsioon 3-s 4-st võimalikust sektsioonist (tüve, emakakaela, rindkere, lumbosakraalne); stabiilne progresseerumine 6 kuu jooksul (enne MND-d);
EMG: denervatsiooni muutused, mis on seotud eesmiste sarvede rakkude kahjustusega: suurenenud PP, mitmefaasilised, teravad lained, fibrillatsioonid, fastsikulatsioonid.
GM ja SM MRI T2 režiimis: suurenenud signaali intensiivsus GM ajukoores, sisemine kapsel, ajutüvi, SM.
Kõik muud uuringud on suunatud ALS-i diagnoosimise välistamisele.
Arvestada: nõrkuse müotoomiline jaotus, tsentraalne ja perifeerne parees ühes segmendis, nõrkuse piirkondlik jaotus; haiguse algus, kestus, bulbar-sündroomi ägenemine, pidev progresseerumine, nägemis-, okulomotoorsete, vaagnaelundite, aga ka sensoorsete, autonoomsete, kognitiivsete häirete puudumine.
Keerulised eetilis-deontoloogilised ja majanduslikud küsimused.
Kaasasündinud ALS-i teooria. 75% MN-i surm kliinilise ilmingu tõttu, tõhusa ravi puudumine.
Ravi: Sümptomaatiline. Eesmärk on pidurdada haiguse progresseerumist ja pikendada patsiendi aktiivset perioodi, samuti vähendada mõningate haigusnähtude raskusastet, säilitades stabiilse elukvaliteedi. Hospitaliseerimine: esmane läbivaatus või gastrostoomia.
Taktika: esmane läbivaatus, vaatlus 6 kuud, kordusuuring ja diagnoosi täpsustamine. Vestlus ja lähedaste ja patsiendi teavitamine. Ambulatoorne vaatlus 1 kord 3-6 kuu jooksul, nõustamisabi, läbivaatus. Patogeneetiline ravi (Rizulol 50 mg x 2 r / d, pikendab ravim eluiga 3-4 kuud. Glutamaadi vabanemise presünaptiline inhibiitor. Eluks. Kellele? Usaldusväärne või tõenäoline ALS kestusega alla 5 aasta, FVC üle 60% ilma trahheostoomita ja sõltuvus mehaanilisest ventilatsioonist).
Sümptomaatiline ravi(
ortopeedilised korrektsioonimeetodid.
liigsete koormuste kõrvaldamine,
Treeningteraapia 15 min 2 r/d,
psühhoteraapia,
patsientide aktiveerimine - tserebrolüsiin, semax, metaboolsed müotroopsed ravimid: karnitiin, levokarnitiin, kreatiin
B-vitamiinid, tioktiinhape, E
lihasrelaksandid, mittesteroidsed põletikuvastased ravimid, krambivastased ained valusündroomi korral
antidepressandid (tritsüklilised ravimid, SSRI-d)
krambid, fastsikulatsioonid - baklofeen AEP, difeniin, karbamasepiin.
Spastilisuse korral baklofeen.
Bulbar- ja pseudobulbaarne sündroom (koos süljeeritusega - suuhügieen, kaasaskantav imemine, fluorouratsiili manustamine süljenäärmetele, amitriptüliin, atropiin 0,25-0,75 mg 3 r / d, s / c boltulotoksiin, tümpanotoomia, kõrvasüljenäärme kiiritamine), Gastrostoomia. Trahheostoomia, mehaaniline ventilatsioon kodus või hospiitsis.
Lihastugevus määratakse toime- ja reaktsioonimeetodiga, see tähendab, et patsiendil palutakse sooritada liigesele iseloomulik liigutus ja, vastandudes uurija käele, määrata lihaspinge. Lihasjõudu hinnatakse 5-pallisüsteemis: 5 punkti - terve jäseme lihased, 4 punkti - kerge lihaste atroofia, kuid jõud võimaldab ületada jäsemesegmendi raskust ja uurija käe tekitatud takistust. Vastupanu on aga nõrgem kui tervel jäsemel. 3 punkti - mõõdukas lihasatroofia segmendi raskuse aktiivse ületamisega, kuid ilma vastupanuta. 2 punkti - raske atroofia, lihased tõmbuvad raskelt kokku, kuid ilma segmendi raskuseta. 1 punkt – raske lihaste atroofia, kontraktsioonide puudumine.
Laboratoorium: kliinilised testid
Under kliinilised uuringud kõigepealt aru saama üldised analüüsid veri, uriin ja väljaheited. See on laboratoorsete testide miinimum, ilma milleta on ohvril võimatu täieõiguslikku ravi läbi viia ja veelgi enam kirurgilist sekkumist, ilma et oleks oht saada tõsiseid tüsistusi või isegi surma.
Vereanalüüsi viiakse läbi erütrotsüütide, leukotsüütide ja leukotsüütide arvu loendamisega, hemoglobiini taseme, värviindeksi, hematokriti, ESR määramisega. Kui on oodata operatsiooni, kahtlustatakse käimasolevat interstitsiaalset või intrakavitaarset verejooksu, täiendatakse uuringut trombotsüütide, retikulotsüütide loendamisega, verejooksu hüübimisaja ja kestuse määramisega.
Anname täiskasvanul uuringute loetletud koostisosade ligikaudsed normaalsed näitajad. Miks eeskujulik? Jah, sest need kõiguvad sõltuvalt uuritava vanusest, soost, mõnikord kellaajast ja elukohast. Anname Venemaa keskvööndi normide keskmised arvud, võtmata arvesse Kaug-Põhja, Kirde ja Lõuna äärmuslikke kliimapiirkondi.
Erütrotsüütide arv: Mehed (4,0…5,5) x10 12/l; Naised (3,6 ... 5,0) x10 12 / l.
Leukotsüütide arv: (4,0…4,8) x10 12/l
Hematokrit - erütrotsüütide mahu ja ringleva plasma suhe
veri: mehed - 0,380 - 0,480; naised - 0,330 - 0,450;
Trombotsüüdid (180…320) x 10 9/l
Retikulotsüüdid (noored erütrotsüütide vormid) on tsirkuleerivas veres normaalsed vahemikus 0,2 kuni
1%, st (30 ... 70) x 10 9 / l
Verejooksu kestus (vastavalt Duke'ile) - 2-3 minutit
Vere hüübimise aeg (vastavalt Sukharevile) - algus on 30 sekundist 2 minutini.
Lõpetage 3 kuni 5 minutit.
Leukovalem – erinevate leukotsüütide protsent vereproovis. Uuring on praktiliselt mittespetsiifiline, kuid väga oluline, kuna see on patsiendi seisundi tõsiduse näitaja.
Uriin- määrake kogus, värvus, läbipaistvus, tihedus (norm on 1,008-1,025, kõigub päeva jooksul). pH - 4,5 - 8, 0. Valgu, glükoosi, bilirubiini testid - peavad olema negatiivsed.
Vigastuse korral - vere olemasolu uuring. Positiivne reaktsioon viitab urogenitaalorganite ja kuseteede kahjustusele. Kell rasked vigastused- oliguuria, anuuria näitavad patsiendi seisundi tõsidust ja on halb prognostiline märk.
Kal - vere olemasolu väljaheites pärast vigastust kinnitab soolte kahjustust, muud kõrvalekalded võivad viidata kaasuvatele haigustele: maksa, kõhunäärme, helmintide jne funktsiooni rikkumine. jne.
Üldkliinilistest analüüsidest on oluline seroossetest õõnsustest saadud vedelike uurimine: pleura, perikardi, kõhu, liigese, nimme. Nende traumade õõnsuste sisu võib öelda palju. Vere olemasolu pleuraõõnes näitab hemotoraksi või jätkuvat verejooksu. Sama võib saada ka kõhuõõnest, kuid erinevalt pleuraõõnest võib selle sisuks olla transudaat, mis on segunenud uriini, sapi, soolesisu ja isegi toidujääkidega, mis viitab vastavate organite katastroofile.
2.2.2. Mootori funktsiooni hindamine
Motoorse funktsiooni hindamine on vajalik kompleksi loomiseks spetsiaalsed harjutused rangelt vastav patsiendi motoorsetele võimetele hetkel. Taastusravi praktikas kasutatakse seda keeruline süsteem hinnangud, mille määrab motoorsete defektide avaldumise heterogeensus. Ühtse küsitlussüsteemi loomise raskus sunnib meid enamasti kasutama kolme peamist hindamissüsteemi (Epifanov V.A., 2001):
1. viiepallisüsteem (lõtva pareesi ja halvatuse korral);
2. süsteem liikumisulatuse ja lihasjõu kaotuse protsendi määramiseks (koos spastilise pareesiga);
3. leibkonna igapäevase motoorse aktiivsuse hindamine (kõikide motoorsete häirete puhul).
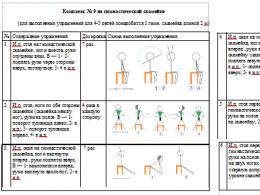
Lihasjõu määramine on üks peamisi teste, nii ortopeedias kui ka neuroloogias, on teada kuuepalliskaala erinevaid variante. Lovetti lihasjõu test on kõige levinum ja selle testi variandid on toodud allpool. Käsitsi testimine võimaldab teil olekut selgitada kõõlus-lihaseline ja luu- ja lihaskonna aparatuur.
viie punkti süsteem põhineb motoorset funktsiooni soodustavatel teguritel: horisontaaltasapinnal liikumisel jäseme all oleva segmendi massi eemaldamiseks, hõõrdejõu eemaldamisel vedrustuste abil ja kinnituspunktide lähenemisel. lihaste antagonistid et kõrvaldada nende lihaste vastandus (Epifanov V.A., 2001).
Tabel 2.2.
Lihasjõu määramine viiepallisüsteemi järgi
Lihasjõu test (Lovetti test)
Selle hindamiseks oluline parameeter füüsiline seisund kinesioteraapia praktikas kasutatakse laialdaselt Lovetti lihastesti, mida hakati kasutusele võtma aastal 1912. Selle tehnika peamiseks eeliseks on lihtsus. See ei nõua mingeid seadmeid. Usaldusväärse hinnangu saamise eelduseks (meetod on subjektiivne) on aga kogemuse olemasolu.
Tavaliselt uurivad nad Lovetti skaalal testides lihtsaid liigutusi, mida tehakse ühes tasapinnas. Kui on vaja teostada mahalaadimist, tagatakse see spetsiaalse gravitatsioonivastase asendi vastuvõtmisega, kui gravitatsiooni mõju on suunatud katseliikumise teljega risti.
Tabel 2.3.
Lovetti kuue kraadi skaala
Kõige sagedamini kasutatav lihasjõu määramise skaala on Medical Research Council Scale, R. Van der Ploeg et al., 1984), mis on modifikatsioon lihaste test Lovett, mille järgi:
0 punkti – liikumist pole;
1 punkt - kontraktsioon on palpeeritud lihaskiud, kuid visuaalseid liigutusi pole;
2 punkti - liikumised gravitatsiooni mõju välistamisega;
3 punkti - liikumised gravitatsiooni mõjul;
4 punkti - liikumised välise opositsiooniga;
5 punkti – normaalne lihasjõud.
Tabel 2.4.
Modifitseeritud Ashworthi spastilisuse skaala
(Wade D., 1992)
Toetuse hindamine selgroog
Raviplaani määrab suuresti lülisamba tugi, kahjustuse aste, mida saab mugavalt hinnata järgmise skaala abil (L. D. Potekhin, 1989):
0 punkti – toetusvõime on täielikult katki;
1 punkt – toetab ainult voodi sees;
2 punkti - kehakaalust väiksem toetusvõime;
3 punkti - toetusvõime kehakaalu piires;
4 punkti - lülisamba tugivõime säilib.
Leibkonna aktiivsuse hindamine määratakse erinevate tabelitega, milles on tingimata olemas lõigud: 1) liigutused voodis; 2) üleminekud istumis- ja seisvasse asendisse; 3) tualettruumi kasutamise oskus; 4) riietumisvõimalus; 5) söögiriistade kasutamisega söömise võimalus; 6) oskus erinevat tüüpi liikumine; 7) suhtlemisvõimalus (telefoni kasutamine, kirja kirjutamine jne). Liigutuste kvaliteet samal ajal erineb võimest teha toiminguid iseseisvalt või välise abiga.
Tabel 2.5.
Aktiivsuse indeks igapäevaelus
(pärast Katz S. et al., 1963, muudetud)
2.2.3. Lokomotoorsete võimete uurimine
Rehabilitatsioonimeetmete lõppeesmärk ja põhikriteerium on liikumisvõime parandamine. Kuna klassikaline neuroloogiline või ortopeediline uuring ei anna usaldusväärseid kriteeriume motoorse funktsiooni sündroomi hindamiseks, on vaja usaldusväärseid ja täpseid liikumisanalüüse.
Väliste vahenditega (kepp, kark, kõndija) kõndimise meetodi määramine ei kajasta alati õigesti patsiendi motoorset potentsiaali, kuna välistugede valik ja kasutamine on sageli seotud harjumuse, mugavuse ja muude subjektiivsete teguritega.
Timer Walking Test (kõndimine koos aja ja vahemaa registreerimisega) on lihtne ja mugav, kuid ei võimalda teil võrrelda patsientide tulemusi, kasutades erinevaid abivahendid, samuti sama patsiendi edukust, kui ta lülitub üle muudele lisatoe võimalustele: stabiilse toe ja karkudega kõndimise aega on võimatu võrrelda, kuna need kaks liikumisviisi annavad erinevaid adaptiivseid tulemusi.
Hauseri kõndimisindeks on 10-astmeline kõnniskoor, mis ulatub tasemest 0 (sümptomiteta) kuni 9. tasemeni (aheldatud ratastool, ei saa tema abiga iseseisvalt liikuda"). Jaotus gradatsioonideks põhineb kvalitatiivsetel ja kvantitatiivsetel tunnustel (kõndimise kiirus, ühe- ja kahepoolne tugi), seetõttu sobib Hauseri indeks isegi vähem kui kõndimine aja ja vahemaa registreerimisega lülisambahaigete kõndimise hindamiseks.
Testina, mis on tundlik kõige raskemate patsientide seisundi muutuste suhtes, on A. N. Belova jt. (2002) soovitatav test " Funktsionaalsed kategooriad kõndimine” (M. Holden, 1984; F. Collen, 1990). Testil on 6 taset, kategooriatesse jagamine toimub vastavalt sõltuvuse astmele välisest abist kõndimisel: kas on vaja kahe või enama inimese abi või piisab ühe inimese pidevast või perioodilisest abist jne. Meie arvates on test äärmiselt subjektiivne: igapäevased vaatlused näitavad mõiste „ühe saatva inimese jätkusuutlik toetus” laiendatavust (Leontiev M.A., 2003).
Liikumist kui üht komponenti hinnatakse komplekstestides Igapäevaelu aktiivsus (ADL), Funktsionaalse sõltumatuse mõõt (FIM). Testid on küllaltki töömahukad ega peegelda otseselt motoorseid võimeid, motoorsete funktsioonide testimise tulemus sõltub pigem motoorse aktiivsuse motivatsioonist ja elustiilist, mitte motoorikatest.
Seega ei võimalda üldtunnustatud liikumistestid (TWT, Hauser) ja integreeritud skaalad (ADL, FIM) hinnata motoorsete funktsioonide dünaamikat madalama parapleegiaga inimestel. Seetõttu Leontiev M.A. kõndimise uurimiseks soovitab kasutada L. D. Potekhini (2001) tehnikat.
Vastavalt metoodikale saab iga kompleksse motoorse aktiivsuse jagada elementaarseteks motoorsete funktsioonideks (EDF). EAFi struktuur sisaldab väliseid komponente (väline abi, abivahendid, ortoosid) ja sisemisi (spetsiifilised, mittespetsiifilised ja reservi). Konkreetsed komponendid on ette nähtud mootori funktsiooni täitmiseks; mittespetsiifiline - tagab konkreetsete komponentide töö. Üleliigsed komponendid on seotud tööga äärmuslikes tingimustes.
Kõndimise EDF-i spetsiifiline komponent on jalgade lihas-skeleti aparaat; mittespetsiifiline - keha aksiaalne lihas-skeleti süsteem; reserv - õlavöötme ja käte lihased ja luud. Gradatsiooniks kasutatakse erinevate komponentide osalemise astet motoorse funktsiooni korraldamisel kompensatsioonitasemed (CC). Kui sisemiste komponentide kasutamine ei ole võimalik, saavutatakse adaptiivne tulemus välise abiga, UC=0 (ratastoolis liikumine). Esimene AC on organiseeritud varukomponendi (käte) tööga, alajäsemed ei täida tugi- ja liikumisfunktsioone (stabiilse toega lahastes kõndimine). Varukomponendi (käte) rolli vähenemine ja mittespetsiifilise komponendi rolli suurenemine, jalgade minimaalse osalusega, määrab teise AC (stabiilse toega kõndimine). Kolmandat CC-d iseloomustab kõigi sisemiste komponentide kaasamine; jalgade funktsionaalse koormuse suurenemisega kaasneb reservi ja mittespetsiifiliste komponentide rolli vähenemine (ebastabiilse toega kõndimine). Varukomponentide puudumine kõndiva EAFi ehitamisel ( ülemised jäsemed ei asenda alumise funktsionaalset puudulikkust) on tüüpiline neljandale MC-le (kõndimine ilma täiendava toetuseta, tingimuslik norm).
Graafiline esitus (joonis 2.7.) illustreerib selgelt liikumisaktsiooni iga komponendi panust EAFi rakendamisse.
Riis. 2.7. Reserv-, mittespetsiifiliste ja erikomponentide osalemine EAFi rakendamisel erinevad tasemed hüvitis.
Märkus: horisontaalteljel - kaotatud funktsiooni kompenseerimise tase punktides, alates 0 (funktsiooni puudumine) kuni 4 (tingimuslik norm); piki vertikaaltelge - erinevate komponentide tingimuslik osalemine elementaarse motoorse funktsiooni rakendamisel.
Seisufunktsiooni (FS) kompensatsioonitasemete (CC) gradatsioonid esitatakse järgmiselt:
UK=0 ei ole seda väärt;
UK=1 hoiab käte tööga vertikaalset poosi; või seadmetes põlvetugi (käte abil +0,5 punkti, ilma käte abita +1 punkt, UC=2);
UK = 2 seisab jalgadel, hoides kinni stabiilsest toest; vertikaalne asend ilma põlveliigeste välise fikseerimiseta, kahe käega hoidmine (+0,5 punkti), ühe käega +1 punkt ehk MC=3;
UK=3 seisab jalgadel, hoides kinni ebastabiilsest toest; ei saa tõusta, istuda, seista ilma käte abita (kargud, kepp) - kahe käega toetamine +0,5 punkti, ühe käega tugi +1 punkt või UK = 4;
UK=4 seisab ilma toeta; tõuseb ja istub ilma käte abita.
Kõndimisfunktsiooni kompensatsioonitasemed (MC FC) on järgmised:
UK=0 ei liigu;
UK = 1 käik käte töö tõttu, + 0,5 punkti - sissekõnnid ortopeedilised seadmed, käte töö tõttu liikuv (kätele toetumine);
UK=2 kõnnib stabiilsest toest kinni hoides; või liigub ortopeedilistes seadmetes kätele toetumata;
UK=3 kõnnib, hoides kinni ebastabiilsest toest;
UK = 4 jalutuskäiku käest kinni hoidmata.
2.2.4. Funktsionaalsuse taseme hindamine
Taastusravi läbivaatusel tuleb erilist tähelepanu pöörata objektiivne hinnang tema võimet teha normaalseks eluks vajalikke toiminguid. See hinnang tehakse patsiendi käitumist jälgides ja analüüside tulemuste põhjal. Funktsionaalsete võimete hindamine hõlmab patsiendi liikumisvõime, tema igapäevaste ja sotsiaalsete oskuste taseme määramist. Samuti on vaja hinnata patsiendi abi- ja abivahendite vajadust. Liikuvuse hindamisel palutakse patsiendil täita järgmised ülesanded:
Pöörab "diivanil pikali" asendis kõhult selili ja seljalt kõhtu;
Istumisasendi võtmine "selili lamavast" asendist;
Diivanilt tõusmine asendist "lamamine" ja "istumine" diivanil;
Kontoris ringi kõndimine, trepist üles-alla minek;
Kasutades ratastool- selles mööda koridori liikuvad ratastoolid.
Majapidamisoskuste taseme hindamisel palutakse patsiendil näidata, kuidas ta saab lahti riietuda, riietuda, nööpe lahti teha ja kinnitada, kingapaelu siduda; näidata näo ja torso pesemiseks, hammaste pesemiseks, kammimiseks, raseerimiseks vajalikke käeliigutusi; näidata, kuidas patsient oskab söögiriistu kasutada.
Meditsiinilise vaatluse tulemuste võrdlemine küsitluse käigus saadud andmetega võib oluliselt laiendada arusaamist funktsionaalsest defektist ja patsiendi sellega kohanemise astet.
2.3. Psühhodiagnostika
Inimese vaimne aktiivsus ja isikuomadused mõjutavad oluliselt PSCI ajal tekkivate eluhäirete astet ning teraapia ja taastusravi efektiivsust. Sellega seoses on patsiendi psühholoogiline läbivaatus suur tähtsus.
Lisaks on paranemiseks ja sotsiaalsetest piirangutest ülesaamiseks, mis takistavad patsiendi ühiskonda ja tööle naasmist, olulised tema hoiakud ja tõekspidamised, aga ka premorbiidsed üldised ja intellektuaalsed võimed.
Põhiliseks psühholoogilised tegurid taastumist ja täielikku kohanemist takistavad:
Ärevus, depressioon;
Vähene orientatsioon taastumisele ja tööle naasmisele;
Kognitiivsete võimete üldine vähenemine;
Ebapiisav "haiguse sisepilt";
Madal enesehinnang;
Passiivsus käitumuslikul tasandil arstide ja taastusravispetsialistide soovituste järgimise osas.
2.3.1. Psühholoogilise ekspertiisi ülesanded
ülesandeid psühholoogiline läbivaatus taastusravis on:
Patsiendi isiklike ja tüpoloogiliste omaduste kindlaksmääramine;
Haigusse suhtumise tüübi ja haiguse sisepildi tunnuste väljaselgitamine;
Patsiendi psühho-emotsionaalse stressi raskusastme hindamine;
Meditsiinilise ja psühholoogilise rehabilitatsiooni efektiivsuse uurimine;
Piirkondade määratlus töötegevus optimaalne patsiendi või puudega inimese isiksuse jaoks.
Esimesed kolm ülesannet tuleks lahendada patsiendi taastusravile asumisel, et selgitada välja psühhoterapeutilise abi vajadus. Viimased kaks ülesannet lahendatakse rehabilitatsiooni viimases etapis.
Psühhodiagnostiliste uuringute tulemusi saab kasutada nii käimasoleva rehabilitatsiooni efektiivsuse hindamiseks kui ka professionaalsel nõustamisel, et valida erialane ja tööalane tegevus, millega patsient on kõige paremini kohanenud.
2.3.2. Psühhodiagnostika meetodid
Ainult terviklik kliiniline ja psühholoogiline läbivaatus, kasutades mitmeid üksteist täiendavaid meetodeid, mille valiku määrab psühholoog vestluse käigus saadud teabe ja haigusloo uurimise põhjal, võib anda olulist ja usaldusväärset teavet isiksuse seisundi ja omaduste kohta.
Kaasaegsel kliinilisel psühholoogial on suur uurimismeetodite arsenal. Enamasti on need meetodid laenatud üldpsühholoogiast, mõned neist loodi kliinilises psühholoogias, kui korralikud kliinilised psühholoogilised tehnikad.
Peamised meetodid hõlmavad anamneesi ja vaatlust.
Anamnees - patsiendilt saadud teabe kogum, mis on vajalik diagnoosi ja prognoosi kindlakstegemiseks.
Haiguslugu - patsiendi kaebused, küsitlused haiguse kulgemise kohta varasemate haiguste, pärilikkuse, perekonna kohta, ametialane tegevus, elutingimustest, halbadest harjumustest.
Psühholoogiline ajalugu erineb meditsiinilisest selle poolest peamine ülesanne on saada patsiendilt teavet, et hinnata tema isiksust ja seost haigusega.
Psühholoogiline ajalugu paljastab haiguse peegelduse patsiendi subjektiivses maailmas, tema käitumises, isiklike suhete süsteemis.
Psühholoogiline ajalugu jaguneb haiguse anamneesiks ja elu anamneesiks.
Haiguse psühholoogiline ajalugu
Kaebuste kuulamine.
Patsiendi kaebused pole olulised mitte sellepärast, mille üle patsient kaebab, vaid see, kuidas ja milliste sõnadega neid esitatakse. Kaebuste väljendamise kaudu saab esimese ettekujutuse patsiendi isiksuse omadustest, selle isiksuse alustest - iseloomust. Patsiendi kaebused näitavad tema suhtumist haigusesse (A.E. Lichko, N.Ya. Ivanov).
Kaebuste uurimise omadused:
Kaebuste esitamist ei ole vaja aktiivselt reguleerida.
Tuleb püüda patsiendi kogemuste võimalikult täieliku avalikustamise poole, kannatlikult kuulata ja õrnalt julgustada teda edasisteks avaldusteks.
Kõnet ei tohiks piirata ega aktiivselt suunata. Küsitlemine haiguse mõju kohta patsiendi erinevatele suhetele.
Psühholoogilise ajaloo kogumise meetodid
Tasuta vestlus patsiendiga, mille tulemused vormistatakse mitteametliku tekstilise protokolli vormis, kus kõige rohkem oluline teave. Protokoll on lisatud haigusloole.
Vormistatud kaardiskeem, mille patsient täidab iseseisvalt. Valmisvalikud on olemas, tehakse ettepanek lisada puuduvad vastused
Formaaliseeritud kaardiskeem, mille kliiniline psühholoog täidab patsiendiga vesteldes.
Tasuta vestlus patsiendiga, hilisem vormistatud kaardi täitmine, lühike tekstiline sissekanne haigusloos.
Kõigil neil meetoditel on oma eelised ja puudused, kõige optimaalsem, informatiivsem on neljas meetod.
Täiendavad abimeetodid hõlmavad psühholoogilist testimist.
Kõige usaldusväärsemad on dünaamilise vaatluse käigus saadud andmed. Lisaks on eeltingimuseks psühhodiagnostika rakendamine ainult spetsialistide poolt, kellel on luba seda tüüpi tegevusteks.
Valiku põhimõtted diagnostilised tehnikad seljaaju vigastusega patsientide taastusravis
Kasutusmugavus
Uuritava nähtuse uurimise täielikkus (näiteks kui uurime emotsionaalne sfäär, siis peaks tehnika uurima kõiki aspekte)
Meetodite vastastikune täiendavus
Kõrge üldine kehtivus
Piisav tundlikkus uuritud nähtuse muutuste suhtes tervetel inimestel ja patsientidel ravikuuri näitajate dünaamika suhtes
Psühholoogilised testid, mida soovitatakse kasutada seljaaju vigastusega patsientide taastusravis
Isiksuseomaduste uurimiseks:
Küsimustiku mini-mult (MMPI lühendatud versioon).
Eysencki isiksuse küsimustik.
Temperamendi psühholoogiliste tunnuste määramise metoodika.
Luscheri värvi test.
Emotsionaalse sfääri uurimiseks:
Reaktiivse ja isikliku ärevuse skaala Spielberg-Khanin.
Taylori ärevuse mõõtmise tehnika (kohandatud Norakidze).
Tsungi depressiooni skaala.
Et uurida seost haigusega:
Bekhterevi Instituudi (LOBI) isiklik küsimustik.
2.4. Instrumentaalsed uurimismeetodid
Instrumentaalsed uurimismeetodid patsientide taastusravi praktikas liikumishäired võimaldada selgitada diagnoosi, liikumishäirete olemust ja astet, jälgida rehabilitatsioonimeetmete efektiivsust.
Paljudest instrumentaalsetest meetoditest on motoorsete häirete hindamisel põhimõttelise tähtsusega: elektromüograafia, elektrodiagnostika ja biomehaanilised uuringud.
Elektromüograafia on meetod neuromuskulaarse süsteemi uurimiseks, registreerides lihaste elektrilisi potentsiaale. Elektromüograafiat kasutatakse motoorsete funktsioonide taastumise dünaamika kiireks hindamiseks, samuti iseloomu diferentsiaaldiagnostikaks. patoloogiline protsess ja närvikahjustuse tase.
Elektrodiagnostika - see on rakendusmeetod elektrivool oleku ja funktsionaalsuse määramiseks erinevaid kehasid ja süsteemid, sõltuvalt nende reaktsioonist erinevate kokkupuuteparameetrite korral. Eelkõige aitab elektrodiagnostika kindlaks teha närvikahjustuse olemasolu ja astet ning vastavalt ka lihaste denervatsiooni ja regeneratsiooni astet.
2.5. Küsimused enesekontrolliks:
1. Anamneesi väärtus taastusravis.
2. Kliinilise läbivaatuse käitumine.
3. Motoorsete funktsioonide uurimine.
4. Motoorse funktsiooni hindamine.
5. Liikumisvõimete uurimine.
6. Funktsionaalsuse taseme hindamine.
7. Psühhodiagnostika.
8. Psühholoogilise ekspertiisi ülesanded.
9. Psühhodiagnostika meetodid.
10. Instrumentaalsed uurimismeetodid.
PEATÜKK 3. REHABILITATSIOON PÕHIVAHENDID
Olles kindlaks määranud taastusravi eesmärgid ja eesmärgid, koostab rehabilitatsioonimeeskond rehabilitatsioonimeetmete programmi. Peamised rehabilitatsioonimeetodid on järgmised: ravimid, kinesioteraapia, ortopeedilised ravid, massaaž, füsioteraapia, psühhoteraapia, tegevusteraapia koos karjäärinõustamise elementidega.
3.1. Ravimid
Taastusravi etapis uimastiravi mängib oluliselt väiksemat rolli võrreldes medikamentoosse ravi rolliga seljaajukahjustuse ägedas staadiumis. Siiski on see rakendus ravimid võimaldab sageli valmistada patsienti ette kinesio- ja füsioteraapiaks (vähendada valu sündroom, vähendab lihastoonust, normaliseerib vererõhku, parandab jäsemete perifeerset vereringet, stimuleerib funktsioonide reguleerimise tsentraalseid mehhanisme jne).
3.2. Kinesiteraapia
Liikumishäiretega patsientide taastusravis on juhtiv roll kinesiteraapial. Selle roll on nii motoorsete häirete korrigeerimisel kui ka üldise tegevusetuse tagajärgede vähendamisel. Treeningteraapia on näidustatud peaaegu kõigile liikumishäiretega patsientidele, kuna õigesti valitud harjutused annavad tingimata positiivse efekti. Selle määramise vastunäidustused võivad olla ainult ajutised: haiguse äge periood, üldine tõsine seisund haige, soojust keha, tugev valu, massilise verejooksu oht.
Tervendav Fitness
Ehitamisel harjutusravi tehnikad fokaalse päritoluga motoorsete häiretega patsientide puhul võetakse arvesse kahjustuse astet ja olemust, levimust ja lokaliseerimist, mõju patsiendi üldisele motoorsele aktiivsusele, mis määrab tema leibkonna, ametialase ja sotsiaalse kohanemisvõime.
Liikumishäirete harjutusravil on mitmeid funktsioone, mille kohustuslik järgimine muudab selle meetodi kõige tõhusamaks:
Treeningteraapia kasutamise varajane alustamine, mis näeb ette säilinud ja äsja taasloodud funktsioonide kombineeritud kasutamise;
Treeningteraapia vahendite ja tehnikate sihipärane kasutamine ajutiselt kahjustatud funktsioonide taastamiseks või kaotatud funktsioonide optimaalseks kompenseerimiseks;
Suunatud toime kõrgematele ajukoore funktsioonidele treenimise ja ümberõppe eesmärgil koos arendusliku iseloomuga harjutustega;
Spetsiaalsete harjutuste valimine vastavalt patogeneetilisele põhimõttele koos harjutusravi üldise tugevdava toimega;
Harjutuste range adekvaatsus ja muutmine sõltuvalt patsiendi motoorsetest, sensoorsetest ja üldistest somaatilistest võimalustest koos väljendunud treeningefekti kohustusliku olemasoluga;
Mootorirežiimi aktiivne laiendamine;
Rakenduse sõltuvus harjutusravi vahendid rehabilitatsiooni selle etapi spetsiifiliste ülesannete kohta.
Liikumishäirete eriharjutused võib jagada järgmistesse rühmadesse:
1. Passiivsed harjutused. Seda kasutatakse juhul, kui vabatahtlike või sünergistlike liigutuste sooritamine on täiesti võimatu (raske üldseisund, tugev lõtv halvatus, kontraktuurid).
2. Lihasjõu hulka suurendavad harjutused. See on kõige arvukam harjutuste rühm, millel on palju erinevaid tehnikaid ja meetodeid. Kasutatakse kõiki liikumist takistavaid meetodeid - nende korduvat kordamist, liikumistakistuse ületamist, treenitava lihase algpikkuse muutmist, sh eraldi liigutust terviklikus motoorses aktis. Selle harjutuste rühma peamiseks treeningmomendiks on järkjärguline piisav suurendamine kõigis raskusastmetes.
4. Harjutused diferentseeritud saavutamiseks lihaspingeidüksikute lihaste ja vajalike lihasrühmade lõdvestamist. Sellise mootorikvaliteedi kadu toimub väga kiiresti. Lihaspingutusest on jäänud vaid kaks astet – minimaalne ja maksimum ilma vahepealsete kraadideta. See on motoorse defitsiidi olemus, kuid tuleb meeles pidada, et patsiendid reageerivad hästi oma liigutuste kontrollimise õppimisele. Täiendava 2–3-kraadise pingutuse ilmnemine patsiendil laiendab oluliselt tema võimeid mingi motoorsete tegude õppimisel. Samal ajal on oluline õpetada patsiendile väga minimaalset lihaspinget, mis on vajalik esimese, esialgse pingutuse võime taastamiseks ja see on omakorda esimene tingimus tigedate sõbralike liigutuste vältimiseks.
5. Harjutused, mis hõlmavad neuromuskulaarse aktiivsuse laiendamist;
6. Rünnakuvastased harjutused, mille eesmärk on liigutuste koordinatsiooni taastamine ja parandamine. Nende hulka kuuluvad harjutused, mis suurendavad liikumise täpsust ja täpsust; kahe või enama lihasrühma ja liigese vahelise tegevuse koordineerimise suurendamine; erineva päritoluga treemori vähendamine; tasakaalu funktsiooni treenimine seisvas asendis ja kõndimisel. See saavutatakse aeglaste ja seejärel kiirete liigutustega koos äkiliste peatumiste ja suunamuutusega, sihtimisliigutuste treenimisega, erinevate ballistiliste harjutustega (visked, tõuked, erinevate esemete visked ja nende liigutuste imiteerimine). Muutes eseme kaalu ja kuju, viskeulatust ja märklaua suurust, on võimalik varieerida harjutuste valikut ja iseloomu. Nende rakendamisel võib keeruliseks osutuda vahepealsete objektide (reketid, bitid) kasutamine, mis on käega tugevalt haaratud ja toimivad "vahelülina" käe ja löödava eseme vahel. Selle grupi lähedased on tagasivisked. See on suur palliharjutuste rühm. erineva suurusega, kaalud olenevalt ülesandest. Palliga harjutustes on palju võimalusi, tingimusi ja meetodeid. Kõik need harjutused treenivad liikumise täpsust ja täpsust, oodates objekti muutuvat lendu ja viskaja lähteasendi muutumist; taastada õige suhe lihaste antagonistide vahel; suurendada liigeste liikumisulatust ja lihasjõudu.
7. Harjutused lihaste toonuse vähendamiseks. Selleks on nii aktiivsed kui passiivsed harjutused. Sel juhul on peamiseks metoodiliseks tingimuseks optimaalselt valitud kiirus ja liikumissuundade ühtlus. Nende eesmärkide saavutamiseks on harjutused minimaalse, rangelt doseeritud pinge ja spastiliste lihaste lõdvestamise saavutamiseks, millele järgneb nende järkjärguline vähendamine või suurendamine nii ühtlaselt kui juhuslikult.
8. Antisõbralikud harjutused, mille eesmärk on võidelda patoloogilise sünergia ja sünkineesi vastu. Neid harjutusi, mille eesmärk on parandada lihaste refleksi erutuvust, kasutatakse peamiselt õelate sõbralike liigutuste ennetamiseks ja kõrvaldamiseks. Kurjade sõbralike liigutuste ennetamine toimub korrektse ennetava raviga asendi kaupa, õpetades patsiendile üksikute lihaste või lihasgruppide doseeritud ja diferentseeritud pinge põhimõtteid ja oskusi, õpetades patsienti kontrollima sõbralike pingete ja liigutuste võimalikku tekkimist teatud lihastes. . Mõju tekkivatele sõbralikele liigutustele ja pingetele saavutatakse samade harjutustega, kuid samal ajal õpivad patsiendid siiski sünkineetiliselt lihasimpulsse teadlikult alla suruma. lihasrühmad. Ühe või kahe liigese ortopeediline fikseerimine, mille puhul on kõige enam väljendunud sõbralikud liigutused, võib kasutada ortopeedilisi spetsiaalseid jalatseid.
9. Refleksi ja ideomotoorsed harjutused. Refleksiharjutused seisnevad üksikute lihaste suunatud pingestamises, mis on pareetilistest lihastest piisavalt kaugel, et saavutada viimastes reflekskontraktsioon. Eriti olulised on harjutused, mida tehakse kaela tooniliste reflekside abil. Näiteks lamavas asendis põhjustab pea paremale pööramine koos kaela samaaegse sirutusega refleksi pinget vasaku reie ja vasaku reie tagapinna lihastes. tuharalihas. Ideomotoorsed harjutused seisnevad vaimse impulsi saatmises treenitud lihasrühmale "kujuteldava" liigutusega vastavates liigestes.
Samasse harjutuste rühma kuuluvad pareetiliste lihaste reflektoorsed pinged, aga ka impulsiiv-fantoomharjutused. Eriti väärtuslikud on harjutused, mida tehakse kaela tooniliste reflekside abil. Toimemehhanismi järgi on staatilised isomeetrilised harjutused lähedased impulsiiv-fantoomharjutustele.
10. Rakendusmotoorika taastamiseks või ümberkujundamiseks suunatud harjutused. Need toovad patsiendi lähemale tema varasema motoorse seisundi taastamisele, aitavad kaasa igapäevasele kohanemisele, professionaalsele ja sotsiaalsele rehabilitatsioonile. Lihtsad, meile tuttavad, elu olulisemad toimingud (voodis keeramine, istumine, voodist tõusmine, kõndimine, iseteenindus, majapidamistarvete kasutamine jne) on patsiendile rasked. Nende õppimiseks ja valdamiseks on tal vaja metoodiku ja hooliva personali aktiivset abi. Selles harjutuste rühmas on omandatud motoorsete oskuste automatiseerimise protsess, liikumisjuhtimise ülekandmine teadlikust sfäärist teadvuseta, keeruline. See saavutatakse toimingu korduva kordamisega ja selle teostamisega erinevates motoorsetes olukordades, erinevatest lähteasenditest, kombinatsioonis teiste motoorsete tegudega, teistmoodi kasutades erinevaid seadmeid.
11. "Häirivad" harjutused, st. liigutused, mida patsiendile ootamatul hetkel muudab tuttav, kuid veel mitte piisavalt stabiilne motoorne oskus. Neid kasutatakse konkreetse motoorse toimingu stabiilsuse suurendamiseks, mis taastatakse pärast selle hävitamist. Häirivaid harjutusi viib läbi harjutusravi juhendaja. Need võivad koosneda jõupingutustest (surve, surumine, hoidmine). Samuti kasutavad nad mitmesuguseid raskusi, elastseid ribasid ja muud tüüpi passiivset ja poolpassiivset takistust, mis on patsiendile tagatud erinevates rakenduspunktides ja motoorse tegevuse erinevates faasides.
12. Liiges-lihaskontraktuuride ja liigeste jäikuse ennetamise ja kõrvaldamise harjutused koosnevad passiivsetest, poolpassiivsetest ja aktiivsetest liigutustest, mida tehakse erinevates mootori režiimid ja erinevad lähtepositsioonid. Nende harjutuste eripära seisneb selles, et neid saab sooritada nii normaalses liikumisulatuses kui ka periartikulaarsete moodustiste passiivse vastupanu ületamisel.
13. Treemori ja hüpermeetria vähendamine saavutatakse mitme tehnika kasutamisega, sealhulgas suunatud treeninguga sama värisemise korral, samas rütmis ja amplituudis, mille korral tekib tahtmatu treemor. See toob kaasa asjaolu, et patsient saab võimaluse meelevaldselt, soovi korral värisemine lõpetada ja sellest üsna pikka aega hoiduda.
14. Konkreetse spordiala arsenalist võetud spordiharjutuste elemendid - sõudmine, poks, kerge ja jõutõstmine, tennis, vehklemine, korvpall, jalgpall jne. Lõdva halvatusega patsientidel on vees harjutused väga olulised. Kohaldatav on ka erinevate tehnikate jäljendamine suusarajad, harjutused nagu sõudmine. Rakenduse kohta on eraldi küsimus täiskompleks sport treeningharjutused, sealhulgas võistlused haigetele ja puuetega inimestele, kes on hiline staadium taastusravi. See on puuetega inimeste spordiliikumine, mis sai alguse 50ndate lõpus Inglismaal.
15. Aferentset ja eriti sügavat tundlikkust taastavad ja tugevdavad harjutused. Selleks kasutage metoodilist tehnikat, mille eesmärk on tugevdada liigeste-lihaste tunnet: suurendada jäsemete erinevate segmentide ja manipuleerimisobjektide massi; treenides liigutusi sellisest lähteasendist, kui liigesekapsel või lihas on eelnevalt venitatud; eseme kuju ja otstarbe äraarvamise koolitus ilma visuaalse kontrollita; liigesepindade täiendav surumine üksteisele piki luude telge; puutetundlikkuse suurenemine, millel on kaudne mõju nahaalustele kudedele.
16. Harjutused töösegmendi massi muutumisega, millega kaasneb erineva arvu motoorsete neuronite kaasamine töösse, pakkudes erinevat liikumiskvaliteeti.
Peamine tehnika on kõige sagedamini jäseme segmendi või eseme raskuse suurendamine, millega jäse toimib. Metoodiliselt on soovitatav koormust ja selle jäsemetele kinnituskohta muuta üsna sageli, mis ei võimalda patsiendil harjuda. see harjutus. Neid on rohkemgi levinud viisid raskused kogu kehale, mida kasutatakse staatika ja kõndimise parandamiseks. Lihtsaim seade on tavaline lastiga täidetud seljakott. Oluline võte on ka jäseme massi kergendamine algasendi valimisel ja hõõrdejõu eemaldamisel, samuti vees liikumisel (väikesed ja suured vannid ning peamiselt basseinis).
17. Harjutused kahe või enama liigese vaheliste liigutuste koordineerimiseks liikumise alguse ja peatamise, erinevates lihasrühmades välja töötatud pingutuse mahu, liigutuste amplituudi, liikumissuuna osas, teatud järjestus toimingud mootoriahela erinevates osades.
Selle rühma harjutusi saab eraldi suunata loetletud komponentidele ja koordineeritud liikumise kombineeritud omaduste treenimisele. Samal ajal on selle rühma harjutuste sooritamise eelduseks motoorse teo "joonise" skemaatiline esitus koos motoorsete ahela teatud lülide osalemise järjestuse loendiga. Samasse harjutuste kategooriasse kuuluvad harjutused, mille puhul on motoorsest aktist välja jäetud üks või isegi kaks liigest, kui see on võimatu, näiteks randme-, küünar- ja õlaliigeste tegevuste koordineerimine. Sel juhul on soovitatav küünarliiges "lukustada" lühikese lahasega ja teostada liigutus ilma tema osaluseta.
Fokaalse päritoluga motoorsete häiretega patsientidele harjutusravi tehnika konstrueerimisel on raske treeningut valida füüsilised harjutused, mis oleks suunatud eranditult mõnele motoorse akti ühele komponendile. Enamik harjutusi mõjutab mingil määral erinevaid komponente, suurendades motoorset aktiivsust, soodustades motoorsete oskuste automatiseerimist, tugevdades motoorseid-vistseraalseid suhteid jne.