Lihaste hüpertensioon. Lihaste hüpertoonilisuse peamised sümptomid ja lähenemisviisid selle ravile. Mis on hüpertensiooni ja hüpotensiooni oht
Lihastoonus- üks neist füsioloogilised omadused Inimkeha. Selle seisundi olemust pole veel kindlaks tehtud, kuid on mitmeid teooriaid, millest eksperdid kinni peavad. Lihaspinge puhkeolekus võib muutuda välistegurite või haiguste mõjul närvisüsteem. Patoloogiat on kahte tüüpi: hüpertoonilisus ja hüpotoonilisus. Artiklis käsitleme üksikasjalikult nende sümptomeid ja ravi.
Lihastoonuse väärtus
Tooniline lihaspinge on normaalne füsioloogiline seisund inimkeha, mis viiakse läbi refleksi tasemel. Ilma selleta oleks võimatu teha paljusid liigutusi, samuti säilitada keha asendit. Lihastoonus hoiab keha selleks valmis aktiivne tegevus. See on selle peamine eesmärk.
Mis on mehhanism, mille abil lihased töötavad? normaalne toon? Kui liikumises osalevad kõik koe kiud, siis puhkeolekus asendavad nad üksteist. Kui ühed on pinges, siis teised puhkavad. Huvitav on see, et protsess on otseselt mõjutatud psühho-emotsionaalne seisund inimene. Näiteks lihastoonuse langus toob kaasa töövõime languse ja seda täheldatakse peamiselt une ajal. Seisundiga kaasneb loomulik rahulikkus: liigne põnevus väheneb oluliselt.
Lihastoonuse reguleerimine toimub alfa- ja gamma-motoorsete neuronite, aferentsete kiudude ja spindlite abil. Impulsid tulevad ajust. Lihase toonuse säilitamise eest vastutavad väikeaju, keskaju (punane tuum, must aine, nelipealihas) Kui toonilise pinge eest vastutavad neuronid on kahjustatud, tekivad selle häired: hüpotensioon või lihaste hüpertensioon.
Diagnoos täiskasvanutel
Tooni muutus võib olla erinevad põhjused. Enamasti on need närvisüsteemi haigused või keeruline psühho-emotsionaalne seisund. Lihastoonuse häirete probleemiga tegeleb neuropatoloog või ortopeed. Õige diagnoosi tegemiseks viige läbi uuring. Lihaspinget hinnatakse lõdvestunud olekus ja passiivsete liigutuste ajal kasutades spetsiaalsed testid: pea kukkumine, supinatsioon-pronatsioon, jalgade õõtsumine, õlgadest värisemine jm.
Uurimine on üsna raske: mitte iga patsient ei saa täielikult lõõgastuda. Samas on oluline ka arsti kvalifikatsioon - passiivsete liigutuste kiirus mõjutab seisundi hindamist. Tulemusi võivad moonutada ka välistegurid: lihastoonus muutub temperatuuri mõjul ja vaimne seisund. Enamik raskeid olukordi nõuda uuesti läbivaatamist.
Toonus lastel kuni aastani
Emakas paikneb loode väga tihedalt, nii et kõik lihased on sees pidev pinge. Pärast sündi on lapsel füsioloogiline hüpertoonilisus. Sel juhul visatakse pea tagasi ning jalad ja käed tuuakse keha külge.

Millised lihased on pinges, seda mõjutab lapse asend emakas ja sünnitusprotsessis. Näiteks näo esitlemisel on kaela suurenenud toonus (vastsündinu viskab pea tahapoole). Asendis "Tuhar ettepoole" on lapse jalad laiali, moodustades nende vahel 90 ° nurga. Voodil lamades üritab laps leppida harjumuspärane kehahoiak embrüo.
Imikute toonuse diagnoosimine
Läbivaatuse läbiviimisel hindab lastearst või neuropatoloog lapse lihastoonuse seisundit järgmiste tunnuste järgi:
- 1 kuu vanuselt proovib laps kõhuli lamades pead tõsta ja hoiab seda paar sekundit. Jalad teevad painutusliigutusi, justkui roomaksid. Kui paned käe jalge alla, tõukab ta sellest eemale.
- 3 kuu vanuselt hoiab laps kindlalt pead. Kui tõstate selle vertikaalsesse asendisse, teevad jalad liigutusi, nagu kõndides. Laps saab toetuda jalale. Kui paned ta selili ja tõmbad käepidemetest, tõmmatakse ta omal jõul üles.
- Kuni 6 kuu vanuseni rullub laps kõhult seljale, üritab tõusta neljakäpukil, hoiab käes väikseid esemeid.
- Aastaseks eluaastaks istub laps enesekindlalt, proovib kõndida toega ja areneb iseseisvalt.

Kui laps ei saa liigse pinge või vastupidi lihasnõrkuse tõttu ühte loetletud toimingutest sooritada, räägivad nad patoloogiast. Lisaks hindab arst tooni sümmeetriat. Selleks painutage ja painutage vaheldumisi lapse käsi ja jalgu. Samuti jälgivad nad aktiivseid liikumisi keha erinevates asendites. Kõrvalekaldumine normist on hüpotoonilisus, hüpertoonilisus, mis püsib isegi une ajal, ja lihasdüstoonia.
Hüpertoonilisuse tüübid ja selle arengu põhjused
Suurenenud lihastoonus võib avalduda erineval viisil. Eksperdid eristavad:
- Spastilisus - areneb kraniotserebraalsete ja seljaaju vigastuste, meningiidi, entsefalopaatia, tserebraalparalüüsi tõttu, hulgiskleroos, insult. Seda iseloomustab hüpertoonilisuse ebaühtlane jaotumine, kui ainult teatud lihasrühmad on spasmide all.
- Jäikus on tooni järsk tõus skeletilihased, tekib närvisüsteemi haiguste, teatud mürkide mürgistusmõju tagajärjel.
- Gegenhalten - järsult suurenev lihaste takistus mis tahes tüüpi passiivsete liigutuste ajal. See ilmneb seoses aju eesmiste piirkondade sega- või kortikospinaalsete traktide kahjustusega.
- Müotoonia - iseloomustab pinges lihaste aeglane lõdvestumine pärast aktiivseid liigutusi.
- Psühhogeenne hüpertensioon - krambihoo ajal moodustub "hüsteeriline kaar".
Lastel on hüpertoonilisuse tekke põhjuseks sünnitrauma, hüpoksia sünnitusel, närvisüsteemi ja ajukahjustus, meningiit, liigne erutuvus või hüperaktiivsus.
Hüpertoonilisuse sümptomid
Lihaste hüpertensioon väljendub nende liigses pinges lõdvestunud olekus. Haigust saab tuvastada järgmiste märkide järgi:
- motoorse funktsiooni vähenemine, lihaste jäikus;
- tihendid;
- pideva pinge tunne;
- valulikkus;
- spasmid;
- märkimisväärne lihaste vastupanu passiivsete liigutuste ajal;
- lastel pisaravus, suurenenud närviline erutuvus, suurenenud lihaste vastupanu painde-sirutajaliigutuste kordamisel;
- vertikaalses asendis, toetades jalgadel, surub laps jalgadele, seistes kikivarvul;
- võta aeglasemalt motoorne areng laps (ei istu, ei rooma, ei kõnni õiges vanuses).

Täiskasvanul või lapsel pole hüpertoonilisust raske märgata, eriti keskmises ja raskes staadiumis. Kõnnak muutub, toimingud tehakse jäigalt, suurte raskustega. Samal ajal on imikud kinni ja pinges, sageli karjuvad ja magavad halvasti, reageerivad valusalt igasugusele, isegi väiksemale mürale. Pärast söömist tekib tugev regurgitatsioon.
Lihase hüpotensiooni põhjused ja sümptomid
Nõrga lihastoonuse tunnuseks on lõdvestunud olekus madal kudede pinge, mis muudab nende käivitamise keeruliseks. See juhtub peamiselt seljaaju kahjustuse või haiguse, väikeaju või ekstrapüramidaalsete häirete ja väikeaju kahjustuse tõttu. Esineb ka rünnakuid, mille käigus lihastoonus ajutiselt langeb. See toimub sisse äge faas insult või keskaju kasvaja.
Laste nõrk lihastoonus on harvem kui hüpertensioon. Selle välimuse võivad vallandada enneaegsus, aeglane aju areng, perifeersete närvide kahjustus sünnitusprotsessis, kaasasündinud väärarengud, Downi sündroom, rahhiit.

Imikute lihaste hüpotoonia sümptomid on järgmised:
- letargia, liiga lõdvestunud olek;
- hingamispuudulikkus, võimetus neelata, imeda;
- nõrk motoorne aktiivsus;
- liigne unisus, halb kaalutõus.
aastal võib täheldada lihastoonuse rikkumist selle languse suunas täiskasvanueas. Tavaliselt viivad selleni erinevad haigused: lihasdüstroofia, sepsis, rahhiit, meningiit, Sandiferi sündroom. Tingimus on kaasas füüsiline nõrkus, vähenenud takistus passiivsete liigutuste ajal. Paindumisel painduvad liigesed ise lahti, lihased tunduvad katsudes pehmed.
Lihasdüstoonia täiskasvanutel ja lastel
Lihase düstooniaga täheldatakse ebaühtlast tooni. Samal ajal on nii hüpotensiooni kui ka hüpertensiooni tunnuseid. Düstoonia peamised sümptomid lastel ja täiskasvanutel on:
- liigne pinge teatud lihaseid ja teiste lõõgastumine;
- spastilised kontraktsioonid;
- jalad või käed;
- teatud kehaosade kiired või aeglased liigutused.

Seisund areneb geneetiliste põhjuste tõttu, nakkushaigused, sünnitrauma, raske joove.
Ravi
Lihastoonust on oluline õigeaegselt normaliseerida, eriti lapsepõlves. Sümptomite progresseerumine põhjustab liikumishäireid, skolioosi, tserebraalparalüüsi ja arengu hilinemist. On mitmeid ravimeetodeid:
- lihastoonusega massaaž annab häid tulemusi, selleks silitatakse, sõtkutakse, venitatakse lihaseid, treenitakse nende jõudu, tehes füsioloogilisi liigutusi (fleksioon-venitus);
- ravivõimlemine, sh vees;
- füsioteraapia: elektroforees, ultraheli, kuumuse, vee ja mudaga töötlemine;
- V rasked juhtumid kasutatakse ravimeid, mille hulgas võib välja kirjutada B-rühma vitamiine, dibasooli, müdokalmi.

Hüpertoonilisuse korral püüavad lihased lõdvestuda silitamise, paranevate vigastuste abil, kerge massaaž, venitusarmid. Hüpotensiooniga stimuleerivad nad vastupidi motoorseid liigutusi, tehes lihastoonuse harjutusi. parandab oluliselt patsiendi seisundit.
Lihastoonuse rikkumine on tavaline probleem esimese eluaasta lastel ja närvisüsteemi haigustega täiskasvanutel. Seda on üsna lihtne ravida massaažide, harvem - ravimitega. Liikuvus taastub normaalseks ja probleemist pole jälgegi. Peaasi on alustada ravi õigeaegselt, vältides tõsiseid rikkumisi ja kõrvalekaldeid luustiku ja lihaste arengus.
Sümptomaatiline arteriaalne hüpertensioon on haigus, mis ei teki iseenesest, vaid ainult teatud patoloogiate taustal, seetõttu nimetatakse seda hüpertensiooni ka sekundaarseks. Selle esinemine on tavaliselt seotud südame ja aordi struktuuri rikkumisega, samuti südame ja neerude talitlushäiretega. Sekundaarne arteriaalne hüpertensioon määratakse ligikaudu 15-l hüpertensiooni põdeval patsiendil sajast, lisaks kaasneb haigus mitmete muude haigustega (kokku üle 40).
Sümptomid ja ilmingud

Nagu nimigi ütleb, on sekundaarne hüpertensioon sümptom ja sellega kaasnevad mitmesugused arteriaalse rõhu reguleerimise eest vastutavate organite häired. Haiguse peamine ilming on kõrge vererõhk (nn sümptomaatiline hüpertensioon), mida täheldatakse peaaegu igal juhul. Suur roll mängib "peamist" haigust, mille vastu tekkis sümptomaatiline hüpertensioon.
See sõltub sellest, millist häiret see põhjustas:
- Haiguse kulg ja selle sümptomite tunnused.
- Haiguse kestus
- Ravi strateegia ja meetodid.
Kuna arengu põhjused võivad olla erinevad, ei ole kliinilised pildid vähem mitmekesised. Üldine kursus koosneb "peamise" haiguse ilmingutest ja hüpertensioonist põhjustatud tagajärgedest.
 Viimaste hulgas on tüüpilisi märke kõrgsurve:
Viimaste hulgas on tüüpilisi märke kõrgsurve:
- "lendab" vaateväljas;
- sagedased peavalud;
- sagedane pearinglus;
- tinnituse esinemine;
- südame valud.
Järgmised sümptomid viitavad sekundaarsele hüpertensioonile:
- kõrge vererõhk teeb muret noortele patsientidele;
- haigus ilmneb äkki ja areneb kiiresti ilma sujuva progresseerumiseta;
- Hüpertensiooni tavapärastest ravimeetoditest on vähe kasu.
Sümptomite kõrvaldamiseks on vaja ennekõike ravida põhihaigust. Kõrge vererõhu põhjuste väljaselgitamiseks võite kasutada "peamise" haiguse tunnuseid.
Sümptomaatilise hüpertensiooni sordid
Tänapäeval jaguneb sümptomaatiline arteriaalne hüpertensioon teatud tüüpideks:
- Neeru hüpertensioon (mille hulgas on renovaskulaarne ja renoparenhümaalne).
- Endokriinne.
- neurogeenne iseloom.
- Tekib teatud ravimite võtmise taustal.
Sümptomaatilisest hüpertensioonist on enim levinud neeruhaigus – kuni 80 protsenti diagnoositud juhtudest. See tekib neerude endi või neeruarterite kahjustuse tagajärjel, need kahjustused võivad olla kas kaasasündinud või omandatud.
 Sekundaarse hüpertensiooni arengu kiirus sõltub ka "peamise" haiguse käigust. Põhipatoloogia esimestel etappidel rõhk reeglina ei tõuse ja hüpertensioon tekib juba selleks ajaks, kui elundi kuded on tõsiselt kahjustatud.
Sekundaarse hüpertensiooni arengu kiirus sõltub ka "peamise" haiguse käigust. Põhipatoloogia esimestel etappidel rõhk reeglina ei tõuse ja hüpertensioon tekib juba selleks ajaks, kui elundi kuded on tõsiselt kahjustatud.
Eespool mainitud renovaskulaarne hüpertensioon on suurenenud rõhk, mis tekib neerukudede vereringe rikkumise tõttu. See võib saada hüpertensiooni esimeseks sümptomiks ja seejärel toimida hüpertensiooniga patsientide immuunsuse (refraktaarse) tegurina.
Renovaskulaarse hüpertensiooni peamised põhjused on ateroskleroos ja fibromuskulaarne düsplaasia.
Muude tegurite hulgas:
- trombemboolia;
- neerude arterite aneurüsmid;
- süsteemne vaskuliit;
- trauma;
- angioomid;
- ekstrarenaalsed patoloogiad.
Endokriinse päritoluga hüpertensioon ei ole levinud ja on seotud Cushingi sündroomiga: reeglina määratakse see ligikaudu 0,1% juhtudest.
Suurem osa haigestunutest on naised ja haigus avaldub perioodidel, mil kehas esinevad hormonaalsed ja füsioloogilised muutused:

- Puberteedieas.
- Kulminatsiooniga.
- Raseduse ajal ja sünnitusjärgsel perioodil.
Cushingi tõvega kaasneb hüperkortisolism, st teatud ainete liigne süntees neerupealiste poolt. Selle põhjuseks võib olla ühe neerupealise adenoom või muud elundi/organite patoloogiad.
- hormooni kortisooli liigne süntees;
- veresoonte suurenenud tundlikkus norepinefriini ja teiste vasopressiivsete ainete toime suhtes;
- naatriumipeetus neerudes ja suur hulk vesi;
- märkimisväärses koguses angiotensiini tootmist.
Cushingi tõve korral moodustub kliinik verehormoonide koostise muutuste mõjul.
Tüüpilised sümptomid:
- kaalutõus, rasvumine;
- nägu omandab kuukujulise välimuse;
- lihased nõrgenevad kuni atroofiani;
- kõhu alaossa tekivad lillad triibud jne.
 Hüpertensiooni üldine kulg hüperkortisolismi taustal on healoomuline. Rõhk ei saavuta kriitilist taset, kuid kui haigust ei ravita või ravi on liiga hilja, võivad tekkida tüsistused, eriti rasked juhtumid patsient võib surra. Neurogeenne hüpertensioon sõltub aju ja kesknärvisüsteemi patoloogiatest.
Hüpertensiooni üldine kulg hüperkortisolismi taustal on healoomuline. Rõhk ei saavuta kriitilist taset, kuid kui haigust ei ravita või ravi on liiga hilja, võivad tekkida tüsistused, eriti rasked juhtumid patsient võib surra. Neurogeenne hüpertensioon sõltub aju ja kesknärvisüsteemi patoloogiatest.
See võib olla:
- Tsüstitserkoosi.
- Erineva iseloomuga ajukasvajad.
- Peatrauma ajukahjustusega.
- Põletik ja infektsioon.
Lisaks võivad haigust põhjustada:
- kõrge rõhk kolju sees;
- teatud negatiivsete tegurite mõju aju reguleerivatele keskustele;
- aju verevarustuse häired kudede hemorraagia, samuti insuldi või tromboosi tõttu.
Seisundit, mil hüpertensiooni põhjustavad aju nägemisnärvi tuberkuloosi tsüstid ja/või selle kasvajad, nimetatakse Penfieldi sündroomiks.
See haigus võib sageli muutuda pahaloomuliseks, millega kaasnevad järgmised sümptomid:
- oksendada;
- tugevad peavalud;

- äkilised rõhu tõusud;
- krambid;
- silmapõhja patoloogia;
- nägemishäired.
Hüpertensiooni võivad põhjustada ka peahaavad, mis kahjustavad aju ja kahjustavad selle kudesid infektsioonide (nt entsefaliit) tõttu. Seda seisundit põhjustab ka teatud ravimite võtmine.
Rõhu tõusu esilekutsumine arterites võib tähendada järgmist:
- Need mõjutavad veresoonte toonust.
- Vedelda/paksendada verd.
- Mõjutada aine angiotensiin II kontsentratsiooni.
Ravimite ühekordne annus reeglina olulist mõju ei avalda, hüpertensiooni sümptomite ilmnemiseks on vaja piisavalt pikka manustamiskuuri. Põhiosa sellistest ravimitest moodustavad mittesteroidsed põletikuvastased ravimid, mida kasutatakse liigesehaiguste ravi kursustel. Nende toimeained vähendavad prostaglandiinide tootmist ja hoiavad kehas vedelikku.
Naistel võib rõhk suureneda ka kombineeritud suukaudsete rasestumisvastaste vahendite mõjul. See toime on tingitud kunstlike östrogeenide olemasolust ravimite koostises, millel on mõju organismi regulatsioonisüsteemidele. Teiste sümptomaatilist hüpertensiooni provotseerivate ravimite hulgas on ka tritsüklilisi antidepressante: need võivad põhjustada rõhu tõusu patsientidel, kes võtavad neid maniakaalsete seisundite, käitumishäirete ja depressiooni vastu võitlemise kuurina.
Lisaks ülaltoodud põhjustele tekib sekundaarne arteriaalne hüpertensioon mõnikord mitme patoloogia kombinatsiooni taustal.
 Hüpertensioon on klassifitseeritud vastavalt muutustele silma veresoontes, vasaku vatsakese muutuste raskusastmele, rõhu tasemele ja selle püsivusele:
Hüpertensioon on klassifitseeritud vastavalt muutustele silma veresoontes, vasaku vatsakese muutuste raskusastmele, rõhu tasemele ja selle püsivusele:
- mööduv hüpertensioon, kui rõhk tõuseb lühiajaliselt, vatsake ei ole järsult märgitud, muutused silmapõhjas on ebaolulised;
- labiilne. Rõhk tõuseb mõõdukalt ja ei taastu normaalsed näitajad iseenesest. Vatsake on veidi suurenenud ja silmasooned on veidi ahenenud;
- pahaloomuline. Tekib ootamatult ja areneb kiiresti, vererõhk hoitakse kõrgel tasemel. On mitmeid silmapõhja tüsistusi, aju, südame ja veresoonte patoloogiat.
Lisaks on teatud märgid, mille abil sekundaarne hüpertensioon eraldatakse esmasest vormist:
- patsiendil on paanikahood;
- sümptomaatiline hüpertensioon moodustub järsult, rõhku hoitakse püsivalt kõrgel tasemel;
- vererõhk muutub järsult;
See kehtib tavaliselt alla 20-aastaste või üle 60-aastaste patsientide kohta. Standardmeetodid rõhuvabastus ei tööta või töötab halvasti.
Diagnoos ja ravi
 Diagnoos algab patsiendi arstliku läbivaatusega, mille käigus arst küsitleb patsienti ja määrab läbivaatuseks protseduuride kompleksi.
Diagnoos algab patsiendi arstliku läbivaatusega, mille käigus arst küsitleb patsienti ja määrab läbivaatuseks protseduuride kompleksi.
Vestluse käigus selgitab spetsialist välja, kas patsiendil on varem olnud haigusi või vigastusi, sealhulgas lapsepõlves. Korduvaid rõhumõõtmisi tehakse nii haiglas kui ka kodus, kuna rõhku tuleb jälgida dünaamikas. Samal ajal peab inimene kodus näitajad registreerima, et need arstile edastada.
Täiendavate uuringute kompleks sisaldab:
- uriini kogumine analüüsiks. Laboris määratakse leukotsüütide, valkude ja punaste vereliblede tase uriinis. Nende näitajate kasv üle normi näitab neerupatoloogiat;
- vereproovide võtmine. Võetud proovist uuritakse karbamiidi, lipiidide ja valkude sisaldust, määratakse kreatiini, hormoonide ja kaaliumisisaldus. Samuti testitakse aneemiat;
- elektrokardiogramm;
- tomograafia;
- veresoonte angiograafia läbiviimine;
- südame ultraheliuuring ja sarnane neerude diagnostika.
Mõnikord on ette nähtud ka:
- Neeru veresoonte röntgenuuring.
- intravenoosne urograafia.
 Uuringute põhieesmärk on tuvastada põhihaigus, mille põhjal valitakse ravi.
Uuringute põhieesmärk on tuvastada põhihaigus, mille põhjal valitakse ravi.
Sümptomaatilise arteriaalse hüpertensiooni korral on selle ravi, nagu ülaltoodust selgub, suunatud põhihaiguse paranemisele.
Statistika kohaselt on see enamasti järgmine:
- neerude veresoonte patoloogia;
- neoplasmid neerupealistes;
- aordi koarktatsioon.
Kui haigust põhjustab hüpofüüsi adenoom, viiakse läbi kompleksravi röntgen- ja raadiotehnika ning laserraviga. Mõnel juhul on võimalik ka operatsioon.
Konservatiivne uimastiravi on ette nähtud:
- Kuseteede nakkuslikud kahjustused.
- Erütreemiaga.
- Südamepuudulikkusega.
Ravistrateegial, mille eesmärk on ravida põhihaigust, on tavaliselt positiivne mõju ka hüpertensioonile.
Haiguse sümptomaatiline vorm neeruarterite ateroskleroosi taustal hõlmab tingimata kirurgiline sekkumine– balloonangioplastika või arterite stentimine. Neerupealiste kasvaja vajab ka operatsiooni – laparotoomiat või laparoskoopiat.
Rõhu tõus, mis on põhjustatud talitlushäiretest kilpnääre, esimestel etappidel ravitakse seda konservatiivselt, kilpnäärmevastaste ravimite abil. Rasked juhtumid nõuavad kirurgilist sekkumist.
Neurotsirkulatoorse düstoonia sümptomid ja ravi
Kui südame töös esineb häireid, mis on põhjustatud neuroendokriinse regulatsiooni rikkumisest, räägime neurotsirkulatsiooni düstooniast (NCD). See on autonoomse (autonoomse) närvisüsteemi häire tagajärg, mis tekib erinevate sisemiste ja väliste tegurite mõjul. Haigusele iseloomulike sümptomite kompleks on üsna ulatuslik, seetõttu jaguneb see mitmeks vormiks. Sõltuvalt häire tüübist koostatakse raviskeem ja soovitused elustiili korrigeerimiseks.
Mis see on?
 Esimest korda ajaloos kuulsid nad neurotsirkulatsiooni düstooniast XX sajandi 50ndatel. Professor N. N. Savchitsky kirjeldas selle kõige tõenäolisemaid ilminguid ja patogeneesi (arengumehhanism). Ladina keelest tõlgituna kõlab patoloogia järgmiselt:
Esimest korda ajaloos kuulsid nad neurotsirkulatsiooni düstooniast XX sajandi 50ndatel. Professor N. N. Savchitsky kirjeldas selle kõige tõenäolisemaid ilminguid ja patogeneesi (arengumehhanism). Ladina keelest tõlgituna kõlab patoloogia järgmiselt:
- neuro "neuron" - närv;
- vereringe "circulatorius" - seotud vereringega;
- düstoonia "tonos" - pinge.
Haigusel on palju sünonüüme (neurotsirkulaarne, neurovaskulaarne, neurotsirkulaarne), millest igaüks peegeldab probleemi olemust (südame düsregulatsioon). Igapäevaelus nimetatakse seda iseloomulike ilmingute tõttu "südame neuroosiks".
Neurotsirkulatoorse düstoonia kriis (äkiline sümptomite ilmnemine või intensiivistumine) on võimalik igas vanuses. Täiskasvanul süveneb probleem stressi ja ülekoormuse mõjul ning lapsel hormonaalsete muutuste tõttu.
Statistika kohaselt põevad naised NCD-d 3 korda sagedamini kui mehed.
Enamiku ekspertide sõnul on NCD vaid üks vegetovaskulaarse düstoonia (VVD) vormidest. ICD järgi ( rahvusvaheline klassifikatsioon haigused) kuuluvad mõlemad mõisted koodi F45.3 alla. See tähistab autonoomse närvisüsteemi somatoformset düsfunktsiooni. Diagnoos kuulub vaimuhaiguse sektsiooni. Erinevus CDI ja muud tüüpi rikete vahel seisneb südame-veresoonkonna haigustega seotud sümptomite ülekaalus veresoonte süsteem.
Seistes silmitsi neurotsirkulatoorse sündroomiga (stabiilsete sümptomite kompleksiga) arstid erinevad suunad(kardioloogid, terapeudid, neuroloogid). Inimesed kirjeldavad ulatuslikku kliinilist pilti, kuid pärast uurimist ja diagnoosimist erilist orgaanilist kahjustust ei tuvastata. Diagnoos tehakse välistamise teel.
Klassifikatsioon
Põhjustava teguri järgi jaguneb neurotsirkulatoorne düstoonia järgmisteks tüüpideks:
- hädavajalik;
- segatud;
- nakkav-toksiline;
- ebahormonaalne.
Sõltuvalt manifestatsiooni astmest jagati haigus kergeks, mõõdukaks ja raskeks vormiks. Igaüht neist iseloomustab remissiooniperiood (sümptomite taandumine) ja ägenemine (kriiside esinemine).
NCD jaguneb peamise kliinilise sündroomi järgi 4 tüüpi. Järgmine teave aitab teil mõista, mida see tähendab.
| Hüpertoonilise tüüpi neurotsirkulatsiooni düstoonia | Manifesteeritud arteriaalne hüpertensioon (kõrge vererõhk) ja sellele seisundile iseloomulikud sümptomid |
| Segatüüpi neurotsirkulatoorne düstoonia | Südame märgid ja rõhu tõus on kombineeritud |
| Südame (südame) tüüpi neurotsirkulatoorne düstoonia | Tekib südamelihase düsfunktsioon, mille tõttu ilmneb õhupuudus, õhupuudus, kardialgia (valu rinnus) |
| Neurotsirkulatoorne düstoonia hüpotoonilise tüübi järgi | Arteriaalse hüpotensiooni kliiniline pilt (madal vererõhk) |
Ebaõnnestumise põhjused
 Neurotsirkulatoorne düstoonia tekib erinevate tegurite mõjul. hulgas levinud põhjused arendamiseks on kõige levinumad:
Neurotsirkulatoorne düstoonia tekib erinevate tegurite mõjul. hulgas levinud põhjused arendamiseks on kõige levinumad:
- infektsioonid;
- une mittejärgimine;
- ületöötamine;
- vaimsed häired;
- füüsikaliste ja keemiliste tegurite mõju;
- valesti koostatud dieet;
- liigne või ebapiisav füüsiline aktiivsus;
- joove.
Väikelastel ja noorukitel areneb haigus sageli järgmistel põhjustel:
- neuroendokriinse regulatsiooni ebaküpsus;
- füüsiline ja vaimne ülekoormus;
- ühiskonna mõju.
Pursked hormonaalne aktiivsus aitavad kaasa autonoomse närvisüsteemi häirete tekkele. Tavaliselt ilmnevad need järgmistel põhjustel:

Juhtivat rolli haiguse arengus mängib südame ja veresoonte neurohumoraalse reguleerimise eest vastutavate hüpotalamuse-hüpofüüsi struktuuride lüüasaamine. Patsiendi kehas hakkavad ilmnema tõrked süsteemides, mis kontrollivad homöostaasi protsesse. Nende tõttu on ainevahetus, hormonaalne tasakaal ja vahendajasüsteem järk-järgult häiritud.
Ebaõnnestumise taustal aktiveeruvad südamelihases spetsiaalsed ained (serotoniin, histamiin ja teised), mis põhjustab kudede degeneratsiooni ja kardiomüotsüütide metabolismi halvenemist. Vereringesüsteemi poolt on eriti ohtlik ilming hüpoksia, mis on põhjustatud veresoonte toonuse hüpetest ja mikrotsirkulatsiooni halvenemisest.
Järk-järgult moodustub patoloogiline protsess täielikult ja juurdub. Tema kriisid tekivad praktiliselt igasuguse välise ja sisemise mõju all. Rünnakud avalduvad eriti sageli stressi ja ületöötamise tõttu.
Kliiniline pilt
Neurotsirkulatoorse düstoonia kliiniline pilt on üsna ulatuslik. See on manifestatsioonide loend:
- kiire väsimus;
- ärrituvus;

- meeleolumuutused;
- unehäired;
- üldine nõrkus;
- mäluhäired;
- kontsentratsiooni langus.
Hääldatud sümptomitele lisanduvad domineeriva kliinilise sündroomi ilmingud. Südame tüüpi NCD korral on sümptomid tavaliselt järgmised:
- südamelöögi tunne;
- südamevalu;
- arütmia;
- hingeldus;
- kiire ja kiire hingamine.
Elektrokardiogrammil on näha muutusi T-laines.Rütmihäiretest paistavad silma tahhükardia ja ekstrasüstool.
Hüpotensiivne ebaõnnestumise vorm avaldub järgmises kliinilises pildis:
- Vererõhu langus alla 100/60 mm Hg. Art.;
- Jäsemete külmatunne;
- teadvuse kaotus;
- lihaste nõrkus;
- Peavalu.
Hüpertensiivne NCD tüüp avaldub järgmiselt:
- rõhu tõus kuni 140/90 mm Hg. Art. ja kõrgem;
- peavalu;
- kiire väsimus;
- südamelöögi tunne.
Sõltuvalt haiguse ilmingu astmest on sümptomite raskusaste erinev:
- Kerget vormi iseloomustavad stressi ajal tekkivad kriisid. Sümptomid tegelikult ei ilmne. Patsientide töövõime säilib, kuid vastupidavus veidi väheneb. Ravi ei teostata.
- NCD keskmist astet iseloomustab rikkalik kliiniline pilt ja tõsine töövõime langus (kuni 50%). Koduse ravina kasutatakse ravimeid tablettide kujul.
- Raske vorm väljendub paljudes väljendunud sümptomites. Tööhõive kaotus on märkimisväärne. Ravi viiakse läbi statsionaarsetes tingimustes füsioteraapia, pillide ja süstide abil.
Diagnostika
Pärast iseloomulike NCD sümptomite tuvastamist peab patsient võtma ühendust elukohajärgse kliinikuga. Üldarst viib läbi läbivaatuse ja määrab rea uuringuid, et välistada võimalikud patoloogilised protsessid. Reeglina on see:

Neurotsirkulatoorse düstoonia rünnakute kaootilise ilmingu tõttu on vaja läbi viia kehalise aktiivsuse testid ja EKG igapäevane jälgimine. Esimesel juhul tehakse protseduur pärast sporti või selle ajal. Uuringu teine versioon aitab hinnata südame tööd 24 tunni jooksul.
Uuringu käigus tuvastab spetsialist järgmised rikkumised:
- valu roietevahelise ruumi palpeerimisel;
- kerge süstoolne müra auskultatsioonil;
- erinevad temperatuuri ja rõhu näitajad jäsemetele.
Pärast kogu vajaliku teabe saamist hindab terapeut patsiendi seisundit ja soovitab konsulteerida kardioloogi ja neuroloogiga. Spetsialistid koostavad raviskeemi ja annavad nõu elustiili korrigeerimiseks.
Teraapia kursus
Raviplaan põhineb individuaalselt. Selle alus on esindatud järgmiste meetoditega:

Kasutatakse lisandina füsioteraapia, hingamisharjutused, psühhoteraapia ja muud meetodid. Soovitav on neid kombineerida vastavalt tervislik eluviis elu.
Meditsiiniline teraapia
Ärevuse, depressiooni ja paanikahoogude tuvastamisel määratakse patsiendile psühho-emotsionaalse tausta parandamiseks spetsiaalsed pillid. Allpool saate tutvuda neurotsirkulatoorse düstoonia kõige populaarsemate ravimite rühmade loendiga:
- Rahustid ("Relanium", "Bellaspon") aitavad vähendada neurootilisi sümptomeid. Nende eriliseks eeliseks on foobiate, ärevus- ja hirmutunde kõrvaldamine teadvust mõjutamata. Nende ravimite kasutamise taustal autonoomsed häired järk-järgult vähem väljendunud. Ravi kestus on 2-3 nädalat.
- Depressiooni leevendamiseks on ette nähtud antidepressandid ("Amitriptiin", "Toralen"). Annus valitakse individuaalselt. Ravimite võtmise kestus on 1-2 kuud. Kui depressiooni raskusaste väheneb, vähendatakse ka ravimi annust kuni täieliku ärajätmiseni.
- Antipsühhootikumid ("Paliperidoon", "Flufenasiin") vähendavad organismi reaktsiooni välistele stiimulitele. Neid kasutatakse tõsiste vaimsete häirete korral, millega kaasnevad hallutsinatsioonid, kontrollimatu hirm, paanikahood ja agressiooni. Ravikuuri kestuse ja annuse peab valima raviarst, kuna selle rühma tabletid mõjutavad ajutegevus ja põhjustada palju kõrvaltoimeid.

- Nootroopsed ravimid ("Vinpocetine", "Pantogam Active") aitavad peatada neurotsirkulatoorse düstoonia kriise. Need parandavad kognitiivseid funktsioone ja suurendavad aju vastupanuvõimet hüpoksia ja psühho-emotsionaalse ülekoormuse suhtes.
- Beetablokaatoreid ("Acebutolool", "Metipranolool") kasutatakse rõhu vähendamiseks ja kontraktsioonide sageduse normaliseerimiseks, vähendades adrenaliini toimet südamelihasele. Selle rühma eriti olulised ravimid arteriaalse hüpertensiooni korral koos tahhükardiaga.
Hüpotoonilist tüüpi neurotsirkulatsiooni düstoonia korral kasutatakse rõhu stabiliseerimiseks ženšennil ja kofeiinil põhinevaid ravimeid.
Ravirežiimi saate täiendada kaaliumi- ja magneesiumipreparaatidega ning B-vitamiinidega.
Need parandavad neuromuskulaarset innervatsiooni, vähendavad autonoomse düsfunktsiooni ilmingute raskust ja stabiliseerivad südame tööd.
etnoteadus
Neurotsirkulatoorse düstoonia põhietapid on tõhusalt peatatud lihtsad meetodid traditsiooniline meditsiin. Nende olemus seisneb looduslike koostisosade pädevas kombinatsioonis. Eelistatakse ravimtaimi, mis on rikkad südame-veresoonkonna ja närvisüsteemi jaoks kasulike ainete poolest. Retseptid valitakse sõltuvalt vormist patoloogiline protsess.
NCD avaldumisel hüpertensiivse tüübi järgi võib kasutada järgmisi vahendeid:
- Ühes anumas segatakse 140 g naistepuna, 90 g kibuvitsamarju, 50 g mägismaad, 30 g nõgeselehti, 30 g vaarikaid ja 80 g maasikaid. 2 spl. l. kogumist, vala 500 ml keeva veega ja jäta 8 tunniks tõmbama. Joo infusiooni ½ tassi enne sööki 3 kuud.

- Segatakse kokku 200 g naistepuna, 60 g pune, 15 g kalmusejuuri ja kadakamarju, 30 g verbenat, oksarohtu ja piparmünti ning 100 g kibuvitsamarju. 2 spl. l. valage saadud kogum 2 tassi keeva veega ja sulgege anum kaanega. 7-8 tunni pärast on ravim valmis. Joo 1 tass päeva jooksul, jagatuna 3-4 korda.
- Kombineerige ühes konteineris 30 g rodiola, viirpuu, metsroosi, nõges ja 15 g naistepuna. 30 g saadud segu vala 350 ml keeva veega ja sulge kaanega 2 tundi. Joo 70 ml enne sööki 3-4 korda päevas.
- Võtke võrdses vahekorras humalat, raba-kassikat, palderjani, magusat ristikut, emajuurt, piparmünt, melissi ja segage. Vala 30 g segu tassi keeva veega, oota, kuni see jahtub ja kurna. Võtke ravimit kogu päeva jooksul enne sööki.
Hüpotoonilist tüüpi NCD jaoks sobivad kõige paremini järgmised retseptid:
- Ženšenni tinktuuri müüakse paljudes suurtes apteekides ja sellel on toniseeriv toime. Soovitatav on kasutada kuurina oktoobrist maini 3 korda päevas 15 tilka.
- Eleuterokokkide tinktuuri peetakse tõhusaks ja looduslikuks adaptogeeniks, mida saab osta apteegist. Kui soovite ravimit ise valmistada, peate võtma 40 g peamist koostisosa 500 ml alkoholi kohta. Pärast 2-nädalast infusiooni pimedas kohas on ravim valmis. Joo Eleutherococcus tinktuuri 0,5 tl. enne sööki 3-4 korda päevas.
Füsioteraapia protseduurid
Füsioteraapia praktiliselt ei põhjusta kõrvaltoimed ja sellel on kehale kerge toime. Tema kursuse koostab raviarst, sõltuvalt haiguse vormist. Järgmistel protseduuridel on rahustav toime:

Järgmist tüüpi füsioteraapia protseduuridel on kehale toniseeriv toime:
- kontrast, pärl, päevitamine;
- toonikdušš (Šoti, ümmargune, Charcot);
- saun;
- elektroforees aju verevoolu parandavate ravimite süstidega.
Hüpertoonilise tüüpi neurotsirkulatsiooni düstoonia korral stabiliseeritakse rõhk järgmiste protseduuridega:
- galvaniseerimine vastavalt Shcherbaki tehnikale;
- naatriumkloriidi ja tärpentini vannid;
- krae tsooni darsonvaliseerimine.
Rõhu suurendamiseks NCD-s vastavalt hüpotoonilisele tüübile on ette nähtud elektroforees järgmiste lahenduste kasutuselevõtuga:
- "Adrenaliin";
- "Efedriin";
- "Mezaton".
Järgmised füsioteraapia meetodid aitavad tugevdada keha tervikuna, leevendada sümptomeid ja suurendada vastupidavust ärritavatele ainetele:
- kuivad söevannid;
- elektroforees vitamiini B6 sisseviimisega;
- perikardi piirkonna darsonvaliseerimine;
- selektiivne fotokromoteraapia.
Prognoos
Neurotsirkulatoorsel düstoonial on õigeaegse avastamise korral väga soodne prognoos. Olenemata vormist ei põhjusta haigus südamepuudulikkust ja ohtlikud liigid arütmiad. Noorukite vegetatiivse osakonna tõrked ravitakse täielikult. Oluline on vaid anda lapsele rohkem puhkust ning püüda teda stressi ja murede eest kaitsta. Vanusega väheneb probleemist vabanemise tõenäosus ja selle tõsidus suureneb. Töövõime langust täheldatakse ägenemise perioodidel.
Kõiki NCD vorme iseloomustab kõrge ateroskleroosi ja südameisheemia risk. Põhjus peitub häiritud lipiidide ainevahetuses. Eraldi võib välja tuua haiguse, mis kulgeb vastavalt hüpertensiivsele tüübile. Selle neurotsirkulatoorse düstoonia vormiga inimestel suurenenud võimalus hüpertensiooni areng.
Ennetusmeetmed

Ennetusreeglite järgimist on vaja alustada lapsepõlves. Vanemad peaksid jälgima psüühika seisundit, füüsilist ja vaimne areng ja lapse sotsiaalne kohanemine. Sama oluline on läbida täielik kontroll igal aastal.
Üldine soovituste loetelu autonoomse närvisüsteemi rikete ennetamiseks:
- juhtima aktiivne pilt elu;
- vältida stressirohke olukordi;
- harjutus;
- ärge kuritarvitage halbu harjumusi;
- Tervislik toit;
- läbima igal aastal täieliku tervisekontrolli;
- järgige kõiki arstide soovitusi;
- magada vähemalt 7-8 tundi päevas.
Neurotsirkulatoorne düstoonia avaldub paljudele südamehaigustele iseloomulike sümptomite kompleksina. Haigust diagnoositakse muude patoloogiliste protsesside väljajätmisega. Kasutatakse ravina erinevaid meetodeid mille eesmärk on leevendada sümptomeid ja vähendada autonoomse närvisüsteemi rikete raskust.
Hüpertensioon ja hüpotensioon - mis see on?
Kardiovaskulaarsüsteem mängib üht võtmerollid pakkumisel normaalne toimimine inimkeha ja elu üldiselt. Selle elutähtsa süsteemi patoloogiad on kogu planeedi elanikkonna surmapõhjuste hulgas esikohal.
Kümned tuhanded spetsialistid tegelevad südame- ja veresoonkonna patoloogiate tõhusaima ravi probleemiga. Üheks levinumaks probleemiks peetakse vererõhu (BP) rikkumist – selle tõusu või langust. Selles artiklis käsitletakse hüpertensiooni ja hüpotensiooni, sümptomeid, diagnoosimis- ja ravimeetodeid.
Kes on hüpertensiivsed ja hüpotensiivsed
Peaksite probleemist aru saama ja mõistma, kes on hüper- ja hüpotensioon. Nende sõnade etioloogia on otseselt seotud põhihaigusega - kõrge või madala vererõhu olemasoluga. Statistika ütleb, et tänapäeval võib kolmel neljast täiskasvanust vererõhu tase olla ebanormaalne.
Hüpertensiivsel patsiendil on tonomeetria abil saadud arvud püsivalt tõusnud ja hüpotensiivsetel patsientidel, vastupidi, püsivad langused. Nendel juhtudel on kliiniline pilt erinev, kuna hüpertensiivsel patsiendil on peavalu, töövõime järsk langus ja nägemiskahjustus. Hüpotensiooni korral kaebab patsient nõrkust, silmade ees virvendavaid "kärbeseid", võimetust püsti tõusta ja pigistavat peavalu.
Selliste patsientide iseloomuliku välimuse järgi on võimalik soovitada, milline on tõenäoliselt inimese vererõhu rikkumine. Näiteks inimesed, kes söövad üle ja eelistavad rasvaseid toite, kuritarvitavad alkoholi ja tubakatooteid, kannatavad sagedamini hüpertensiooni all. Need patsiendid puutuvad tavaliselt kokku pideva tööstressiga, mille tagajärjeks on peavalu, nõrkus ja tinnitus.
Hüpotensiooni võib näha kaugelt, tavaliselt väga kõhnad asteenilise kehaehitusega inimesed. Sellistel patsientidel on külmad jäsemed, pikad sõrmed ja nad on altid minestamisele. Sageli esineb seisund, kus see hakkab silmades tumenema, kuivab suus, ilmneb iiveldus. Spordi ajal võivad hüpotensiivsed patsiendid kurta nõrkust, lõhkeva peavalu esinemist. Neil on ka halb isu, mille tõttu on häiritud igat tüüpi ainevahetus, ja ravimteraapia jaoks tuleb annus valida individuaalselt.
Kas hüpertensiivne inimene võib muutuda hüpotensiivseks
Patofüsioloogia järgi on hüpertensioon ja hüpotensioon täiesti erinevad, mistõttu on äärmiselt haruldane, et üks haigus liigub järk-järgult teise. Tavaliselt on sellised muutused seotud tõsiste muutustega kehas.
Tavaliselt on inimesel pärast hüpertensiooni üleminekut hüpotensioonile järgmised patoloogiad:
- mao või kaksteistsõrmiksoole limaskesta haavandilised defektid;
- emaka veritsevad kasvajad;
- günekoloogilised patoloogiad, mis põhjustavad püsivat verekaotust;
- endokriinsete näärmete töö häired;
- kraniotserebraalne kahjustus;
- klimakteeriline sündroom;
- üleannustamine ravimid hüpertensiooni ravi ajal.
Sagedasem esinemine on patsiendi üleminek hüpotensioonist kõrgenenud vererõhule. Selle põhjuseks on aterosklerootilised protsessid veresoontes, mis vähendab nende elastsust. Naised muutuvad sagedamini pärast pikaajalist hüpotensiooni teatud hormonaalsete muutuste tõttu hüpertensiooniks umbes viiekümne kuni kuuekümne aasta vanuselt.
Sellised muutused töös südame-veresoonkonna süsteemist mõjutab väga negatiivselt südamelihase, neerude ja isegi aju veresoonte seisundit. See on tingitud asjaolust, et kogu elu retseptorid ja lihaskiud nad harjusid töötama kindlal režiimil ja peale vererõhu tõusu muutusid koormused väljakannatamatuks - sageli tekib krooniline südame- või neerupuudulikkus, tekivad hemorraagilised insuldid.
Mis on hüpertensiooni ja hüpotensiooni põhjused
Arsti praktikas esineb sagedamini hüpertensiooni kui hüpotensiooni. Sellel on tegelikult palju põhjuseid, sellised tegurid põhjustavad kroonilist vererõhu tõusu:
- stressi mõju;
- hormonaalse tasakaalustamatuse olemasolu;
- neurohumoraalse regulatsiooniga seotud patoloogiad;
- arterite ja arterioolide aterosklerootiliste kahjustuste tekkimine;
- krooniline mürgistus raskmetallide sooladega;
- liigne kehakaal;
- alkoholi ja tubakatoodete kuritarvitamine;
- raseda naise veresoonte struktuuride pigistamine emaka poolt;
- neerukoe kahjustus.
Hüpotensiooni mehhanism on üsna keeruline, see võib ilmneda südamelihase aktiivsuse langust põhjustavate seisundite või perifeersete veresoonte seina resistentsuse vähenemise mõjutamise tagajärjel.
Selliseid muutusi võivad põhjustada järgmised tingimused:
- vegetovaskulaarse düstoonia olemasolu;
- seedetrakti haigused;
- kolimine teistesse kliimavöönditesse;
- professionaalne sport;
- allergilised seisundid;
- avitaminoos.
Mis on hüpertensiooni ja hüpotensiooni oht
Kõiki kõrvalekaldeid normist ei tohiks tingimata pidada organismile negatiivseks. Mõned inimesed tunnevad end mugavalt teatud arvu kõrge või madala vererõhu korral ja vastupidi, pärast selle indikaatori "normaliseerumist" kaebavad nad.
Ainult juhul, kui inimesel oli varem rõhk 120/80 ja seejärel muutus see järk-järgult ja ilmnesid patoloogilised ilmingud, tuleks alustada diagnoosimist ja viivitamatut ravi. Vastasel juhul võivad tekkida teatud tüsistused.
Hüpertensioon on sellega seoses ohtlikum, kuna see võib põhjustada järgmisi tagajärgi:
- kopsuturse või äge vasaku vatsakese puudulikkus;
- isheemilise või hemorraagilise insuldi areng;
- müokardiinfarkt;
- võrkkesta veresoonte kahjustus, millele järgneb hemorraagia;
- üldise heaolu halvenemine ja puude teke;
- arengut neerupuudulikkus"hüpertensiivse neeru" arengu tõttu.
Krooniline hüpotensioon vähendab oluliselt elukvaliteeti ja häirib igapäevased ülesanded Nende ilmingute tõttu:
- pearinglus;
- iiveldus;
- "lendab" silmade ees;
- perioodiline teadvusekaotus;
- trombootilised kahjustused.
Järeldus
Mõlemad patoloogiad on tervisele kahjulikud ja esinevad mitte ainult vanematel inimestel. Hüpertensiooni täheldatakse sagedamini kesk- ja vanemas eas meestel, hüpotoonilised seisundid on tüüpilisemad tüdrukutele. Pärast vererõhu normist kõrvalekallete tuvastamist peate võtma ühendust spetsialistiga diagnostiliste meetmete ja sobivaima ravi valimiseks.
Lihashüpertensioon võib olla spastiline, plastiline või segatud. Seda põhjustavad füsioloogilised ja patoloogilised põhjused, sealhulgas trauma, insult, kesknärvisüsteemi infektsioonid, ajuhalvatus.
Lihaste hüpertoonilisus on patoloogiline seisund, mille ajal on kõik inimese lihased pidevas pinges. Sel juhul suureneb patsiendil lihast moodustavate kudede resistentsus passiivsete motoorsete manipulatsioonide läbiviimisel ühes või mitmes liigeses.
Neuroloogias jagunevad lihaste düsfunktsioonid 2 tüüpi: hüpertoonilisus ja hüpotoonilisus (lihaste hüpotensioon). Kui esimesel juhul on lihaskudede toonus tõusnud ja need on alati pinges, siis teisel juhul juhtub kõik täpselt vastupidi. Patsientide seas esineb aga kõige sagedamini hüpertoonilisust, seega peate sellest võimalikult palju teadma.
Lihaste hüpertoonilisuse põhjused jagunevad kahte rühma:
- füsioloogiline;
- patoloogiline.
Igaüks neist tüüpidest sisaldab teatud tegureid, mis aitavad kaasa patoloogia arengule. Niisiis, hüpertoonilisuse füsioloogilised põhjused tähendavad järgmist:
- liigne stress lihastele;
- ületöötamine;
- pikaajaline istumine ebamugavas või muutumatus asendis;
- keha reaktsiooni ilming äkilisele valule;
- verevalumid ja vigastused;
- tugev ja regulaarne stress.
Lihaste hüpertoonilisuse põhjused patoloogilisest kategooriast:
- varasemad insuldid (isheemiline või hemorraagiline iseloom);
- neoplasmide esinemine ajus või seljaajus;
- aju veresoonte patoloogiad;
- traumaatiline ajukahjustus;
- parkinsonismi sündroom (Parkinsoni tõbi);
- epilepsiahood;
- müopaatia;
- teetanus;
- kesknärvisüsteemi nakkushaigused (entsefaliit, meningiit ja teised).

Lihaste hüpertoonilisus ei ole kunagi asümptomaatiline, nii et selle äratundmine, olles teadlik selle avaldumise tunnustest, ei muutu eriline töö. Kuid on oluline arvestada asjaolu, et teatud patoloogia sümptomid sõltuvad selle tüübist. Just nende peal peame üksikasjalikumalt peatuma.
Lihaste hüpertoonilisuse tüübid ja nende tunnused
Lihashüpertensioon võib olla kahte tüüpi:
- spastiline;
- plastist.
Spastilist tüüpi iseloomustab püramiidsüsteemi struktuuride terviklikkuse rikkumine, mis vastutab erinevate skeletilihaste rühmade motoorsete operatsioonide sooritamise eest. Sel juhul räägime püramiidsüsteemi keskse neuroni tõsisest kahjustusest. Samal ajal tekib inimesel lihaste spastiline hüpertensioon. Seda tüüpi patoloogia puhul tunnusmärk seisneb selles, et algul tehakse liigutust vaevaliselt, kuid pärast seda peatub lihaste vastupanu iseenesest ning inimene saab toimingu rahulikult lõpule viia. Seda anomaaliat nimetatakse jacknife efektiks.
Sellist kõrvalekallet on võimalik märgata ainult siis, kui liigutused tehakse kiiresti või isegi kiiresti. Kuna spastiline lihashüpertensioon mõjutab aju motoorset keskust, mõjutab selline anomaalia sageli rohkem kui ühte individuaalne lihas, vaid kogu nende rühmad. Näiteks võite märgata "noa" efekti küünarnukkide, põlvede või muude kehaosade painutamisel või sirutamisel. See anomaalia on üsna levinud patsientide seas, kellel on olnud insult, mille käigus esines tõsine rike aju motoorsete keskuste töös.
Lihase hüpertensiooni plastilist tüüpi iseloomustab ekstrapüramidaalse NS kahjustus, mis vastutab keha hoidmise eest inimese võetud asendis, samuti motoorsete reaktsioonide eest nutmise, karjumise, naermise ja muude emotsionaalsete ilmingute ajal. Seda tüüpi lihaste hüpertoonilisust nimetatakse ka jäigaks. Sel juhul on lihaskudede pinge patsiendil pidevalt, mitte teatud motoorsete operatsioonide alguses.
Lihase plastilise hüpertoonilisusega kaasneb nn "vahapainduvus", kui jäse või muu kehaosa külmub asendis, mille inimene talle andis.
Passiivsete liigutuste tegemisel märgitakse nende katkestus. Sageli täheldatakse sarnast anomaaliat Parkinsoni sündroomi põdevatel inimestel.

Kui neuronite kahjustused toimusid mõlemas süsteemis korraga, siis antud juhul räägime lihase hüpertoonilisuse segatüübist. Seda tüüpi lihashüpertensiooni all kannatavatel patsientidel on kombineeritud nii spastilise kui plastilise hüpertoonilisuse sümptomid.
Lihase hüpertensiooni kliiniline pilt
Lihaste hüpertoonilisuse sümptomeid on väga raske märkamata jätta, olenemata sellest, kas patsient on täiskasvanu või väike laps. Sündroomi iseloomulikud kliinilised ilmingud on järgmised:
- pidev lihaspinge;
- selle kehaosa liikuvuse märkimisväärne vähenemine, kus lihased olid mõjutatud;
- ebamugavustunne teatud motoorsete manipulatsioonide tegemisel;
- lihaste jäikuse tunne;
- ühe lihase või tervete lihasrühmade spasmid;
- spontaansete (kontrollimatute) motoorsete manipulatsioonide sooritamine;
- kõõluste reflekside märkimisväärne suurenemine;
- tugev letargia spasmide all olnud lihaste lõdvestamisel.
Noortel patsientidel võib suurenenud lihastoonusega lisaks ülalkirjeldatud sümptomitele ka uni tõsiselt häirida ja halveneda. üldine heaolu. Nad kaotavad söögiisu, muutuvad kapriisseks ja vinguvad.
Sellise patoloogia olemasolu lapsel on võimalik ära tunda ühe väljendunud märgi järgi, milleks on varvastel kõndimine. Sellist anomaaliat võib täheldada ka täiskasvanul, kellel tekkis varases lapsepõlves hüpertoonilisus.
Olles märganud sellist murettekitavat sümptomit, peab patsient pöörduma neuroloogi vastuvõtule ja läbima vajalikud diagnostilised protseduurid. Saadud andmete põhjal saab arst välja töötada kõige tõhusama raviskeemi. See on iga patsiendi jaoks individuaalne, seega on enesega ravimine sel juhul rangelt vastunäidustatud!

Lihaste hüpertoonilisuse ravi täiskasvanutel ja lastel
Pärast kõigi vajalike meditsiiniliste uuringute (MRI, OAC, EMG) läbiviimist ja diagnoosi kinnitamist jätkab neuroloog raviskeemi koostamist. Siin mängib suurt rolli Kompleksne lähenemine järgmistes valdkondades:
- lihaste hüpertoonilisuse sümptomite kõrvaldamine;
- tüsistuste korrigeerimine, milleni see sündroom võib kaasa tuua.
Kahjuks ei saa kõigil patsientidel lihashüpertensiooni tekke algpõhjust kõrvaldada. Kompleksne ravi lihaste hüpertoonilisus hõlmab järgmisi aspekte:
- ravimteraapia läbiviimine;
- massaažiseansid;
- harjutusravi;
- psühhoteraapia läbiviimine.
Narkootikumide ravi on suunatud patsiendi spasmide ja valu peatamisele. Sel eesmärgil kasutatakse lihasrelaksante, metaboolseid ravimeid ja antipsühhootikume, samuti vitamiinide komplekse.
Lisaks saamisele ravimid, patsientidele määratakse elektroforeesi seansid koos lõõgastavate ja antikolinergiliste ravimitega. Selline ravi on näidustatud spastilist tüüpi lihaste hüpertoonilisusega patsientidele.
Füsioteraapia harjutused ja massaažiseansid aitavad taastada liigutuste sujuvust, kuid paremate tulemuste saavutamiseks on vajalik selline teraapia läbi viia juba patoloogia kujunemise alguses. Need kaks ravimeetodit täiendavad üksteist suurepäraselt, tänu millele saavutatakse kõrgeid tulemusi alates nende kasutuselevõtust ravirežiimi.
Massaaži saab määrata mitte ainult kõikidele lihasrühmadele, vaid ka keha üksikutele punktidele. Seda kasutatakse juhul, kui hüpertoonilisus ei ole pidev, vaid lokaalne. Mõjutatavad punktid määrab raviarst iga patsiendi jaoks eraldi.
Mõnikord võib lihaste hüpertensiooni korral määrata operatsiooni, kuid seda tehakse ainult äärmiselt rasketel juhtudel. Operatsioone tehakse pea- või seljaaju, perifeersete närvide ja lihastega.
Psühhoteraapia viiakse läbi patsiendi täielikuks rehabilitatsiooniks pärast põhiteraapia kursuse läbimist. Hoolimata asjaolust, et lihaste hüpertoonilisuse ravi on üsna pikk ja töömahukas protsess, annab see siiski suurepäraseid tulemusi. Peaasi, et patsient ise oleks häälestunud teraapia positiivsele tulemusele ja aitaks sellele igal võimalikul viisil kaasa. Siis on tal palju rohkem võimalusi pikaks ajaks patoloogiast lahti saada ja oma elukvaliteeti parandada.
Väga sage alla üheaastastel imikutel tähelepanelik ema määrab ka tugev pinge käte ja jalgade lihased või vastupidi, lihased on liiga lõdvestunud. Neuroloogi uurimisel tehakse kindlaks lihastoonuse rikkumine.
Kohe tekib palju küsimusi: mis see on, kuidas seda määratakse, mis põhjusel see tekib, mis on lapsele ohtlik ja kuidas seda parandada.
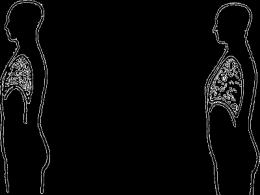
lihaste toonust (lat.toonkreeka keelesttoonid- pinge, pinge), kopsude seisund lihase füsioloogiline kontraktsioon puhkeolekus, tagades selle valmisoleku tööks. (G. G. Shanko). Teisisõnu, toonus on lihaste pinge, mis on vajalik keha asendi säilitamiseks ja selle liigutuste tagamiseks.
Enne sündi, emakas, on laps looteasendis, kui käed ja jalad on kõverdatud ja surutud vastu keha. Pärast sündi, esimese kolme elukuu jooksul, füsioloogiline hüpertoonilisus painutajalihased. 3. kuuks ühtlustub painutaja- ja sirutajalihaste toonus ning tekib seisund, mida iseloomustame kui normotoonia. Samal ajal painduvad beebi käed ja jalad palju kergemini lahti, käte sõrmed surutakse harva nuki sisse.
Muutused lihaste toonuses võib ilmuda kujul
- lihaste hüpertensioon või lihaste hüpertoonilisus,
- lihasdüstoonia,
- lihaste hüpotensioon või lihaste hüpotoonia.
Kui lapse käed ja jalad on tugevalt keha külge surutud, on neid raske lahti painutada, laps nutab, viskab pead tagasi - see on tingitud liigsest lihaspingeid. Kesknärvisüsteemist lihastesse tulevate impulsside arv suureneb oluliselt.
Lihase hüpertensiooni sündroom mida iseloomustab passiivsete liigutuste vastupanuvõime suurenemine, spontaanse ja vabatahtliku motoorse aktiivsuse piiramine, kõõluste reflekside suurenemine, nende tsooni laienemine, jalgade kloonus.
Lihase hüpertensiooni sündroomi raskusaste võib varieeruda passiivsete liigutuste vastupanu vähesest suurenemisest kuni täieliku jäikuseni. Kui lihaste hüpertoonilisus ei ole väljendunud, seda ei kombineerita patoloogiliste tooniliste reflekside ja muude neuroloogiliste häiretega, võib selle mõju lapse arengule avalduda motoorsete oskuste väheses hilinemises. Ja juhtub ka seda, et motoorne areng kulgeb vastavalt vanusele ja laps hakkab õigel ajal istuma, tõusma ja kõndima, kuid samal ajal on lapse jalgade rõhk varbal, mis viib kõnnaku rikkumiseni. pikk jalutuskäik varvastel võib põhjustada Achilleuse kõõluste lühenemist, mida korrigeeritakse ainult kirurgilise raviga.
Lihase hüpotensiooni sündroom mida iseloomustab passiivsete liigutuste vastupanuvõime vähenemine ja nende mahu suurenemine. Piiratud spontaanne ja vabatahtlik motoorne aktiivsus. Kõõluste refleksid võivad olla normaalsed, suurenenud, vähenenud või puududa, olenevalt närvisüsteemi kahjustuse tasemest. Hüpotensioon võib muutuda normotooniaks, düstooniaks, hüpertensiooniks või jääda peamiseks sümptomiks kogu esimese eluaasta jooksul.
Esimese eluaasta laste liikumishäirete sündroom võib avalduda lihasdüstoonia- olek millal lihaste hüpotensioon vaheldub hüpertensiooniga ehk lihastoonus muutub pidevalt. Nad räägivad ka lihasdüstooniast, kui mõned lapse lihased on liiga lõdvestunud, teised vastupidi, liiga pinges.
Raske lihasdüstoonia sündroom võib põhjustada motoorse arengu hilinemist või liikumishäired(nt kõnnihäired). Mööduva lihasdüstoonia sündroom ei mõjuta oluliselt lapse vanusega seotud motoorset arengut.
Lihastoonuse häired on sageli põhjustatud kesknärvisüsteemi – pea- või seljaaju – talitlushäiretest ning on enamasti hüpoksia ja isheemia tagajärg. hüpoksia- see on seisund, mille puhul lapse kehas, kesknärvisüsteemis puudub hapnik. Isheemia- see on kudede verevarustuse rikkumine, mis põhjustab hüpoksiat.
Lihastoonuse rikkumine esineb rasketel juhtudel rasked haigused närvisüsteem, nagu mitmesugused müopaatiate vormid, seljaaju lihaste atroofia tserebraalparalüüsi puhul täheldatakse alati ka müasteenia gravist, mis on ka närvisüsteemi põletikuliste, veresoonte ja traumaatiliste haiguste tagajärg.
Inimese vererõhku peetakse normaalseks, kui tonomeetri näidud on 120/80 mm Hg. Art. Normist kõrvalekaldumise korral on alati vajalik arsti konsultatsioon. Kõrge vererõhk teeb muret enam kui poolele planeedi täiskasvanud elanikkonnast, eriti eakatele.
Vähesed inimesed arvavad, et see haigus põhjustab suurt suremust, mis muudab selle väga tõsiseks ja nõuab piisavat ravi. Sellise patoloogia tekkeks on palju põhjuseid, ainult arst saab mõista iga konkreetse haiguse juhtumit, tuvastada haiguse staadiumi ja määrata ravi. Mida varem patsient raviasutusse jõuab, seda lihtsam on seda vaevust ravida ja see kahjustab vähem kogu keha.
Hüpertensioon on haigus, mille puhul inimese vererõhk tõuseb pidevalt. Meditsiinis on selle haiguse klassifikatsioon, see määrab patoloogilise protsessi tähelepanuta jätmise astme. Arteriaalne hüpertensioon võib alata märkamatult, inimese rõhk tõuseb harva ja tema näitajad kalduvad normist veidi kõrvale.
Selle nähtuse sümptomid sageli puuduvad või on kerged. Nii toimub areng esialgne etapp haigused. Oluline on alustada ravi staadiumis, mil haigus ei ole veel kahjustanud kõiki organismi organeid ja süsteeme ning algfaasis on seda lihtsam kontrolli all hoida. Hüpertensiooni esimesi ilminguid on võimatu ignoreerida, kuna see võib põhjustada haiguse progresseerumist ja tüsistuste tekkimist.
märgid
Hüpertensioonil on palju märke, peate õppima, kuidas neid eristada. Mõned iseloomustavad hüpertensiooni esialgse astme ilmingut, kuid on ka raskemaid, mis tähendab tüsistuste esinemist.
Surm kõrge vererõhu tõttu võib tekkida selle haiguse mis tahes etapis, kuid patoloogilise protsessi tähelepanuta jätmine lõpeb sageli patsiendi surmaga.
Sümptomid:
- Valu peas, sageli kuklas.
- Iiveldus, oksendamine.
- Pearinglus.
- Jäsemete tundlikkuse rikkumine.
- Hingamisraskused.
- Arütmia.
- Minestamine.
- Jalgade turse.
- Krambid.
- visuaalne düsfunktsioon.
Märkide raskusaste ja nende raskusaste iseloomustavad inimese seisundit. Kui algasid krambid ja patsient kaotas teadvuse, räägime hüpertensiooni tõsiste tüsistuste tekkest. Suurenenud suremus sellesse haigusse on tingitud kõrge vererõhuga inimese enneaegsest abist.
Põhjused
Kõige sagedamini tekib hüpertensioon päriliku eelsoodumuse tõttu, kuid on ka palju muid tegureid, mis aitavad kaasa kõrge vererõhu ilmingutele. Lisaks ilmneb arteriaalne hüpertensioon selle taustal emotsionaalne ülekoormus, eriti kui inimene kogeb kogemusi sageli.
Hüpertensiooni peamised põhjused:
- tõsine kolju trauma;
- regulaarne alkoholi tarbimine;
- suitsetamine;
- sõltuvus;
- neerupatoloogia;
- südame ja kardiovaskulaarsüsteemi haigused;
- hüpodünaamia;
- menopaus (naistel);
- suur soola tarbimine;
- ebatervislik toit.
Arteriaalne hüpertensioon põhjustab siseorganite kehva verevarustust, mis põhjustab nende kahjustamist ja kõigi kehasüsteemide aktiivsuse häireid.
Öist hüpertensiooni peetakse haiguse eriliseks vormiks. Sel juhul tõuseb rõhk öösel, kui inimene juba magab või valmistub magama minema. Selle seisundi põhjuseks on keha bioloogiliste rütmide aktiivsuse ebaõnnestumine. Oluline on teada, et see haigusvorm võib põhjustada patsiendi surma, kuna seda tüüpi haigus põhjustab kõige sagedamini tüsistusi tõsiste patoloogiate kujul. Lisaks peamisele kõrge vererõhu ohule on sellel ka pikaajalised tagajärjed. Kui rõhk tõuseb sageli kõrgete tonomeetrinäitudeni, siis ühel päeval ei pruugi veresooned vastu pidada ja lõhkeda, mis ähvardab inimest surmava tulemusega. Vere pidev surve arteritele ja veenidele viib nende seinte hõrenemiseni, mis tähendab, et see kutsub esile rebenemise.
Hüpertensiooni etapid
Arteriaalne hüpertensioon jaguneb kraadideks, mille järgi eristatakse patoloogilise protsessi tähelepanuta jätmist. Traditsiooniliselt arvatakse, et haiguse arengus on 3 etappi.
- 1 kraad:
See etapp ei ole väga ohtlik ja suremus sellisest haigusest väheneb nullini. Oluline on mitte jätta märkamata seda haiguse esialgset astet, sest ainult sel juhul saab haigust tagasi pöörata. Mõnikord tõuseb vererõhk 140/90 mm Hg-ni. Art. mis juhtub sageli patsiendile märkamatult ning ta jätab ilma haiguse arengust ja võimalusest täielikult taastuda. - 2. aste:
Haiguse progresseerumine viib tüsistuste tekkeni. Kui hüpertensiooni algstaadiumis ei ravita, muutub see agressiivsemaks, sümptomid on väljendunud ja neid on juba võimatu mitte märgata. Selle haiguse astme vererõhu näitajad ulatuvad 160/100 mm Hg-ni. Art. ja BP tõuseb regulaarselt. Selles etapis hakkavad kehas tekkima pöördumatud kahjustused. Esiteks on kahjustatud sihtorganid, tavaliselt silmad, süda, neerud ja veresooned. - 3 aste:
Selle etapi arteriaalne hüpertensioon on väga raske. Sümptomid muutuvad inimese jaoks valusaks. Vererõhk kõigub vahemikus 180/110 mm Hg. Art. ja kõrgemale. Selles haiguse staadiumis on patsiendil kehas tõsine kahjustus. Tüsistused võivad tekkida igal ajal, sest sihtorganid on juba oluliselt kahjustatud. Hüpertensiooni aste määrab patsiendi seisundi tõsiduse. Patsiendi diagnoosimisel määrab arst hüpertensiooni staadiumi ja määrab sobiva ravi.
Surma põhjused
Hüpertensioon kulgeb reeglina rahulikult, ilma järskude rõhutõusudeta, kuid ainult pideva ravi tingimustes. Selle haiguse suremus on alati tõsiste tüsistuste tagajärg.
Surmavad tüsistused:
- Südame isheemia.
- Nägemisnärvide ödeem.
- Insult.
- Neerukahjustus.
- Vasaku vatsakese puudulikkus.
Selleks, et arteriaalne hüpertensioon ei tooks kaasa selliseid kohutavaid tagajärgi, on vaja regulaarselt külastada oma arsti, et määrata ravi ja hiljem korrigeerida ravi.
Südame isheemia
Hüpertensiivsed patsiendid ei tea sageli, et neil on tekkinud põhihaiguse tüsistus. koronaarhaigus süda, kuna selle haiguse sümptomid võivad puududa. Alles mõne aja pärast ilmnevad esimesed märgid südame töö rikkumisest.
Sümptomid:
- õhupuuduse tunne (patsiendil on raske hingata);
- intensiivne valu rindkere piirkonnas, tavaliselt keskel;
- kõrge pulsisageduse tõttu peatub verevool;
Need märgid võivad olla signaaliks, et inimene on elu ja surma äärel, sest vereringe seiskumine tähendab surma. Seda haigust on väga raske ravida, seetõttu peaksid kõrge vererõhu all kannatavad inimesed regulaarselt kardioloogi külastama, et see ohtlik tüsistus õigeaegselt tuvastada.
Tuleb märkida, et suitsetajatel ja alkoholi tarvitavatel patsientidel on südame isheemiatõve risk, esimene.
Nägemisnärvide ödeem
Üks hüpertensiooni tagajärgi on nägemisnärvi turse. Selle haiguse esinemine tähendab, et koljuõõnes on kõrge vererõhk. See patoloogia peetakse surmavaks ja vajab kiiret ravi.
Sümptomid:
- tugev peavalu, mida süvendab köha või hinge kinni hoidmine;
- visuaalse funktsiooni rikkumine (hägustumine, kahekordistumine, värvide moonutamine);
- iiveldus, oksendamine.
Seisund ise ei ole surmav, kuid viib sageli täieliku pimeduseni. Arvestades, et nii kõrge vererõhu korral koljuõõnes on surmaga lõppev tulemus igal ajal võimalik, tähendab see vajadust viivitamatult arstiabi selline patsient.
Insult
Arteriaalne hüpertensioon kahjustab veresooni ja artereid, need kahjustused võivad põhjustada veresoone ummistuse või rebenemise ja selle tulemusena insuldi. See patoloogia on väga ohtlik ja põhjustab sageli inimese surma või puude.
Sümptomid:
- väljakannatamatu peavalu koos kõrge vererõhuga;
- segadus;
- letargia või vastupidi, suurenenud erutuvus;
- iiveldus, oksendamine;
- jäsemete nõrkus ühel kehapoolel;
- kõne- ja koordinatsioonihäired;
- pearinglus ja kohin kõrvades.
Sellise tüsistuse välistamiseks on vaja hoolikalt jälgida oma vererõhu taset ja mitte lasta sellel tõusta 180/110 mm Hg-ni. Art. Teie tervishoiuteenuse osutaja määrab teile sobivad ravimid, et vähendada teie insuldi riski.
Neerukahjustus
Arteriaalse hüpertensiooniga kaasneb sageli neerude töö häire. See juhtub kõrge rõhu süül, mis hävitab neerudes olevad anumad. Hüpertensioon väljendub arterite ja veresoonte pidevas ahenemises, mis viib neerude verevoolu tugevuse vähenemiseni. Vedelikku ei eemaldata kehast õiges mahus, ilmneb turse.
Sümptomid:
- ebapiisav igapäevane diurees;
- iiveldus, oksendamine;
- vaevaline hingamine;
- söögiisu täielik kaotus või vähenemine;
- unisus, letargia;
- lihaste tõmblused;
- segadus;
- aneemia.
Tavaliselt on see tüsistus üsna pöörduv ja piisav ravi võib neerufunktsiooni täielikult taastada. Mõnikord ei stabiliseeri neerupuudulikkuse ravi selle organi aktiivsust täielikult, mis on surmav. mängib selle haiguse ravis olulist rolli eriline dieet, välja arvatud soola, rasva, suitsuliha ja muude kahjulike toodete tarbimine.
Kõrge vererõhu üks ohtlikumaid tagajärgi on südameatakk. Selle patoloogia ilmnemisel on kahjustatud süda, selle organi eraldi osa.
Sümptomid:
- tugev valu rindkere piirkonnas;
- nõrkus, jõu kaotus;
- käte ja jalgade tuimus;
- surmahirmu tunne, paanika.
Müokardiinfarkt põhjustab vereringepuudulikkust, mis põhjustab hapnikupuuduse jm toitaineid mitte ainult süda, vaid ka teised organid, hävitades neid. Hüpertensiooniga patsiendid, kellel on suurenenud südameinfarkti risk, peaksid olema oma igapäevase rutiini ja toitumise suhtes ettevaatlikud. Dieet ja raviskeem vähendab sellise südameataki kordumise tõenäosust.
Vasaku vatsakese puudulikkus
Peal varajases staadiumis hüpertensioon, selline patoloogia on praktiliselt välistatud, see esineb ainult selle haiguse kaugelearenenud staadiumide korral. Vererõhu tõusmisel tonomeetri kõrgele tasemele südame vatsake järk-järgult hävib ja hüpertrofeerub ning muutuvad ka selle seinad. Selle seisundi märgid on väga hägused, mõnikord puuduvad need praktiliselt.
Sümptomid:
- õhupuudus, õhupuudus;
- minestamine;
- vererõhu hüpped;
- unehäired;
- kiire väsimus ja letargia.
Väikseimgi märk vasaku vatsakese puudulikkusest peaks alati olema arsti poole pöördumise põhjus. See seisund võib teatud tingimustel olla surmav. Harva esineb selline patoloogia ilma muude hüpertensiooni tüsistusteta. Sageli kaasnevad selle haigusega sellised tüsistused nagu neeruhaigus, südamehaigus, kopsuturse ja teised. Selle haiguse ravi on võimalik, kuid see on ebaefektiivne, ilma et patsient loobuks täielikult alkoholist, suitsetamisest ja rämpstoidust.
Pidevalt tõusva vererõhuga inimesed peaksid teadma, et see haigus ei kao iseenesest, vaid ainult progresseerub, hävitades kõik keha organid ja süsteemid. Hüpertensiooni suremus on üsna kõrge, eriti haiguse hilises staadiumis. On vaja regulaarselt mõõta survet ja võtta arsti poolt määratud ravimeid, siis haigus ei progresseeru ja võib täielikult kaduda.
Mis vahe on hüpertensioonil ja hüpertensioonil
Mõisteid "arteriaalne hüpertensioon" ja "hüpertensioon" peetakse sageli sünonüümidena. Paljud inimesed arvavad, et mõlemad diagnoosid tähendavad sama asja – kõrget vererõhku. See pole aga täiesti tõsi.
Üks neist terminitest tähendab tõesti rõhu tõusu ja teine on haiguse nimetus, mille puhul rõhk võib tõusta. Et kahte sarnast nimetust mitte segi ajada, vaatleme hüpertensiooni ja hüpertensiooni diagnooside erinevusi.
Kahjuks on mõned patsiendid ja nende sugulased saanud palju juurde kasulik informatsioon haiguste kohta, tunnetage soovi raviga isiklikult tegeleda. See on aga rangelt keelatud.
Mõisted
Esiteks määratleme, mis see on - hüpertensioon ja hüpertensioon.
Mõelge haiguste peamistele põhjustele. Arteriaalset hüpertensiooni ja hüpertensiooni täheldatakse kõige sagedamini vanematel inimestel, kes kannatavad südame- ja veresoonkonna haiguste all.
Peamine sümptom on vererõhu tõus. Eksperdid märgivad, et kriitiline näitaja on 120/80. Kui nägite tonomeetri aknas just selliseid andmeid, siis siin räägime ilmselt juba hüpertensioonist. Veendumaks, et tegemist pole juhusliku tulemusega, mitte episoodilise nähtusega, tuleb vaatlust jätkata.
10-15 minutit on möödas, aga rõhk pole langenud? Kas see pole esimene kord, kui märkate nii kõrget määra? Siis on kindlasti aeg rääkida hüpertensioonist, hüpertensiooni avastamisest südame-veresoonkonna haigus koos kõigi kaasnevate nähtudega, kõrvaltoimetega.
Väga oluline on alustada ravi õigeaegselt, et vältida arvukate südame- ja veresoonkonnahaigustele iseloomulike tüsistuste teket.
Vaatleme peamistel põhjustel, mille tõttu vererõhu tõus algab. Nende riskitegurite tundmine aitab inimesel veelgi aktsepteerida ennetavad meetmed, vältida rõhu suurenemist.
- Endokriinsüsteemi töö rikkumine.
- Diabeetiline sündroom, kui veresuhkru tase hakkab järsult tõusma.
- Kõrge kolesterooli tase veres, mis häirib veresoonte läbilaskvust.
- Liigne soola tarbimine soola ainevahetus organismis. Soola liigsest kogusest põhjustatud vedelikupeetus ja märkimisväärne kogunemine organismis avaldab tervisele negatiivset mõju.
- Hüpodünaamia (istuv eluviis). Kui inimene liigub vähe, läheb tema ainevahetus organismis kehvemaks, kõik aeglustub. metaboolsed protsessid koguneb räbu. Selle tulemusena tõuseb ka rõhk.
- Liigne kehakaal põhjustab sageli mitmesuguseid häireid veresoonte, südamesüsteemi töös. Mis tahes negatiivsete nähtuste korral vereringe piirkonnas täheldatakse ka vererõhu tõusu.
- Haigust võivad provotseerida ka mõned ravimid, mille tarbimine on seotud näiteks veresuhkru taseme tõusuga. Kui sellised ravimid on välja kirjutatud, tuleb neid võtta spetsialistide järelevalve all.
- Paljudel juhtudel määratakse hüpertensiooni eelsoodumus geneetilisel tasemel. Teisisõnu, haigus on päritav. Kui vanemad on juba põdenud kõrget vererõhku, on suur tõenäosus, et ka nende lastel avastatakse hüpertensioon.
- Igasugused rikkumised seksuaalsfääris, ebaõnnestumised hormonaalne taust tõsta ka survet.
- Kõik haigused, probleemid kesknärvisüsteemis on samuti seotud hüpertensiooniga. Oluliselt suureneb trombide moodustumise, nende eraldumise ja sihtorganitesse sattumise, müokardiinfarkti ja insultide tekke oht.
- Stress, ebastabiilne emotsionaalne taust muutuvad ka hüpertensiooni põhjusteks. Just närvide baasil võib areneda insult või mikroinsult.
- Füüsiline ülekoormus kutsub esile ka rõhu tõusu veresoontes.
Olles kaalunud põhitunnuseid, võime järeldada, kuidas arteriaalne hüpertensioon erineb hüpertensioonist. Fakt on see, et hüpertensioon on märk, see tähendab tonomeetril peegelduv tulemus, mis annab märku põhihaiguse - hüpertensiooni - olemasolust.
Rõhu stabiliseerimise riskitegurite kõrvaldamine
Vaatame, kuidas saate toime tulla hüpertensiooni ja hüpertensiooniga, vabanedes negatiivsetest teguritest.
- On vaja loobuda enamikust loomseid rasvu sisaldavatest roogadest ja toodetest. Seega väheneb veres sisalduva halva kolesterooli kõrgenenud tase.
- Soovitav on soola kasutamist piirata või sellest täielikult loobuda. Fakt on see, et sool kutsub esile vedeliku mahu suurenemise kehas, mistõttu vererõhk tõuseb.
- Lihastoonus tõuseb liiga palju, kui inimesed on rasvunud. Vabanege õigeaegselt lisakilod hüpertensiooni arengu ennetamine.
- Oluline on läheneda programmi arendamisele erilise vastutustundega kehaline aktiivsus, sporditreeningud. Liiga suur ülekoormus halvendab seisundit, nagu ka füüsiline passiivsus, st vähene füüsiline aktiivsus. Siin nn kuldne keskmine". Parim lahendus on koostada treeningplaan koos kogenud treener füsioteraapiat tegema.
- Hea võimalus on alkoholi joomine täielikult lõpetada. Kahjuks pööravad paljud tähelepanu ajutisele seisundi paranemisele pärast alkoholi tarvitamist. Mõju on siiski lühiajaline, kuid negatiivne mõju kogu kehale, veresoontele ja südamele on pikaajaline. Tuleks meeles pidada võtmehetk: südame-veresoonkonna tööd taastavaid ravimeid ei tohi võtta koos alkoholiga.
- Lõpetage suitsetamine järk-järgult, sest kahjulikud mõjud nikotiin häirib veresoonte normaalset talitlust.
Hüpertensioon või hüpertensioon
Hüpertensioon on keha haigus, mille üldine toon(lihased, koed, veresooned). Sageli on hüpertensioon VVD ilming, kui koed ja veresooned on pidevas ülepinges, hüpertoonilisuses (hüpertoonilise tüüpi VVD).
Üldise pinge (toonuse) tagajärjeks on vererõhu tõus. Selle näitajad ületavad normi ja jäävad vahemikku 140/90 mm Hg. Art. (ja kõrgem). Seda aga ei nõuta.
Tähtis: hüpertensioon normaalse rõhu taustal on võimalik haiguse arengu alguses. Kui keha on hüpertoonilisuses, kuid patoloogilist kõrget vererõhku veel pole.
Veresoonte luumenite ahenemisel tekib rõhk. Kui hüpertensiivne spasm ei ole tõsine, siis vererõhk ei tõuse. Rõhk suureneb pikaajalise spasmi ja vereringesüsteemi veresoonte tühimike ahenemise korral.
Kolesterool on ka kõrge vererõhu põhjus. Madala molekulmassiga kolesterooli ladestumine piirab verevoolu, häirib rakkude hapnikuvarustust. Verevoolu normaliseerimiseks peab keha survet suurendama.
Tervetes veresoontes, ilma kolesterooli ladestumiseta, puudub vajadus kõrge vererõhu järele. Keha tuleb toime suurenenud toon ilma vererõhu tõusuta. Sel juhul jääb rõhk normaalseks.
Arteriaalne hüpertensioon
Hüpertensioon on vererõhu tõus üle 14090 mm Hg. Art. Mõiste "arteriaalne" tähendab, et rõhk arterites on suurenenud. On ka teist tüüpi hüpertensiooni - neeru-, südame-, kopsu-. Need tähendavad, et rõhk on suurenenud neerudes, südames, kopsudes.
Vererõhu tõusu nimetatakse arteriaalseks hüpertensiooniks. Ja hüpertensioon on üks võimalikud põhjused, mis tekitab kõrge rõhu. Lisaks hüpertensioonile on mitmeid teisi vererõhku tõstvaid patoloogiaid Kõrge vererõhu sümptom võib kaasneda erinevate haigustega. See ei ole alati hüpertensiooni sümptom. Rõhu suurenemise tingimused moodustavad mitmed haigused. Millised haigused põhjustavad kõrget vererõhku (tekib hüpertensioon)?
- Hüpertensioon ja VVD hüpertoonilise tüübi järgi.
- Veresoonte ateroskleroos – moodustab veresoonte seintele kolesterooli laigud, mis kitsendavad verevoolu. Keha peab suurendama survet, et veri liiguks kiiremini läbi kitsaste veresoonte, et varustada elundeid ja kudesid hapniku ja toitumisega.
- Mürgistus (sh krooniline - suitsetamine, alkohol) - on verevoolu kiirenemise põhjus. Keha kiirendab vere liikumist, et toksiine kiiremini eemaldada. Suurenenud verevool põhjustab vererõhu tõusu.
- Emotsionaalne stress - põhjustab vasospasmi. Veresoonte luumen kitseneb, rõhk suureneb.
- Ajuhaigused, traumaatilised ajukahjustused.
- Neeruhaigus - neeruarteri düsplaasia või ateroskleroos.
- Südamehaigus on kaasasündinud või omandatud väärareng, mis häirib survet arterites.
- Kopsuhaigused - bronhiaalastma, obstruktiivne bronhiit.
- Hormonaalsed ebaõnnestumised ja hormonaalsed rasestumisvastased vahendid (need sisaldavad östrogeeni, mis tõstab vererõhku 5%).
Vaatame nüüd nende kahe diagnoosi erinevusi. Hüpertensioon vs hüpertensioon - mis vahe on?
Kuidas arteriaalne hüpertensioon erineb hüpertensioonist (hüpertensioon)?
- Hüpertensioon on haigus. Hüpertensioon on üks selle haiguse sümptomitest, mis võib haige inimese kehas esineda, aga mitte. Kuid 95% juhtudest on see sümptom olemas ja ainult 5% juhtudest seda ei esine.
- Hüpertensiooni peamine põhjus on suurenenud veresoonte toonus (hüpertoonilisus). Hüpertensiooni peamist põhjust pole. See võib ilmneda mitmesugustes patoloogilistes tingimustes.
- Hüpertensioon on tavaline keha patoloogia. See nõuab kohustuslikku jälgimist ja ravi. Käivitatud hüpertensioon on tõsiste tüsistuste ja surmade põhjus. Hüpertensioon ei ole alati patoloogia. See võib ilmneda haiges ja terves kehas. Näiteks kl terve inimene hüpertensioon võib ilmneda füüsilise ülekoormuse, emotsionaalse stressiga.
Tabel – hüpertensiooni ja hüpertensiooni erinevused
Sageli diagnoositakse kõrge vererõhk (hüpertensioon) 45-50 aasta pärast. Kui inimene on enda suhtes tähelepanelik, märkab ta valusaid muutusi, võib kahtlustada vererõhu tõusu. Kuid mõnikord ei tea inimesed hüpertensioonist, sest nad ei tea selle sümptomeid. See kestab kuni esimese hüpertensiivse kriisini, mil rõhk hüppab järsult ülemistele väärtustele.
Vererõhu järkjärguline tõus võib kesta mitu kuud. Seetõttu on vaja teada kõrgvererõhutõve sümptomeid, et haigus õigel ajal diagnoosida ja ravi alustada.
Loetleme kõrge vererõhu (hüpertensiooni) peamised nähud:
- Peavalu - ümbritseb pead "rõngaga" - levib pea taha, oimukohtadesse ja otsmikusse;
- Näonaha punetus;
- Survetunne silmadele seestpoolt;
- silmalaugude ja näo turse hommikul;
- Müra kõrvades;
- "Lendab" silme ees.
Samuti on kahjustatud väikesed veresooned. Kroonilise kõrge vererõhuga ei pea nad survele vastu, on kurnatud, rebenenud. Nägemise, kuulmise, puutetundlikkuse halvenemine.
Hüpertensiooniga kaasneb krooniline hüpertensioon. Seetõttu on hüpertensiooni ja hüpertensiooni tunnused samad (peavalu, punetus, turse, kärbsed ja müra). Kõrge vererõhk- see on peamine sümptom, mille järgi nad hindavad hüpertensiooni olemasolu ja jätkavad uuringut.